- Les foyers naturels de la FSME sont-elles en expansion en Suisse?
Pour une définition pertinente des foyers naturels de la méningo-encéphalite à tiques ou verno-estivale (FSME), il faut considérer, à part les cas enregistrés cliniquement, aussi les infections d’ animaux provenant de zones où l’ agent pathogène n’ est pas encore apparu chez l’ homme. Les résultats d’ études sur le terrain (1), complétés par des données de cas cliniques, pourraient combler d’ importantes lacunes dans les connaissances sur la propagation du virus FSME. Une approche interdisciplinaire (2) est nécessaire et devrait être mise en œuvre au-delà des frontières départementales et des disciplines scientifiques.
Cet article est consacré à la répartition géographique des zones endémiques de la FSME. Un autre article paru dans le numéro 04_2019 de « der informierte arzt » informe au sujet des pathogènes à tiques fréquents et moins fréquents (3).
Virus de l’ encéphalite à tiques et zones d’ endémie
Le virus FSME a été détecté et isolé pour la première fois en Sibérie orientale en 1937. Déjà en 1931, le médecin Hans Schneider a décrit, dans sa publication « Epidemische akute < Meningitis serosa > », une accumulation de foyers de FSME en Basse Autriche (4). Le virus FSME circule dans un système complexe. Il est maintenu en cycle avec les tiques et les vertébrés dans des foyers dits naturels. La circulation du virus dépend de la coïncidence de certaines conditions botaniques, zoologiques, climatiques et éco-géologiques (4). La tique (Ixodes ricinus) joue un rôle central dans le cycle naturel du virus FSME. Toutes les espèces animales ne sont pas des hôtes sanguins appropriés pour les tiques (chevreuils, cerfs, sangliers) et seule une sélection de ces espèces (rongeurs, insectivores) est capable de servir de réservoir au virus FSME. Le rapport « hôte sanguin » sur « hôte réservoir » détermine si le virus FSME circule ou non à un endroit donné (5).
Expansion de la FSME en Suisse
La première détection d’ anticorps anti-FSME a été réalisée en Suisse en 1969 dans le sérum de deux personnes malades. Ceci est décrit par Thomas Krech dans sa thèse de doctorat de 1980 (6). L’ Office fédéral de la santé publique (OFSP) enregistre l’ incidence des infections à FSME depuis 1984.
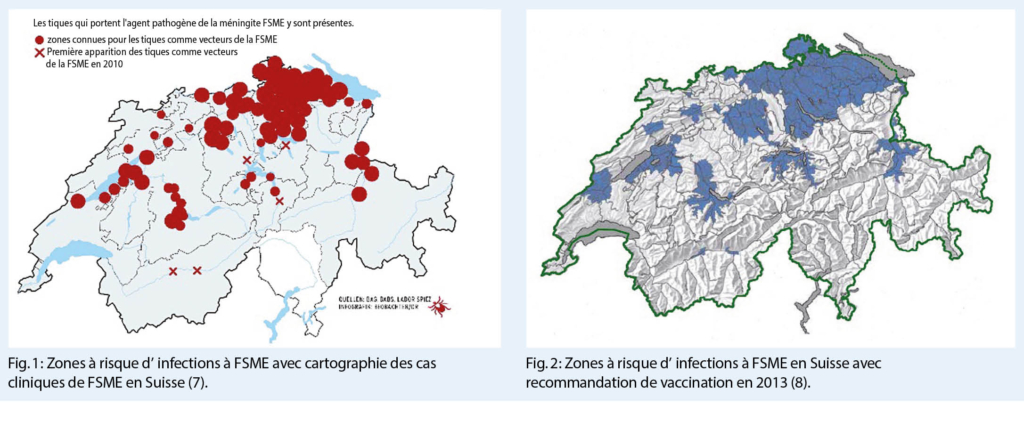
Les zones à risque ont été identifiées sur la base des cas cliniques de FSME en 2011 qui se situaient dans le nord-est de la Suisse (cantons TG, SH, SG, ZH), le Mittelland, l’ Oberland bernois et l’ Alpenrheintal / FL (cf. fig. 1). Dans le cadre de la plus grande campagne suisse de surveillance de la FSME, l’ armée a collecté plus de 65 000 tiques en 2009. Le laboratoire de Spiez a analysé les tiques pour détecter la présence du virus FSME. Les résultats uniques de cette étude sur le terrain (9) ont été intégrés dans la carte actualisée des zones présentant un risque accru de FSME en 2013 (cf. fig. 2) afin d’ améliorer l’ évaluation de ce risque. Parallèlement, l’ OFSP et la Commission fédérale pour les questions de vaccination (CFV) ont décidé de ne plus considérer « la seule détection des tiques infectées » dans leur présentation des zones à risque de FSME et de publier deux cartes, l’ une visualisant les zones d’ accumulation locale de la FSME, l’ autre montrant les zones pour lesquelles la vaccination contre la FSME est recommandée (8).
Recommandation de vaccination contre la FSME 2019 – extension spatiale
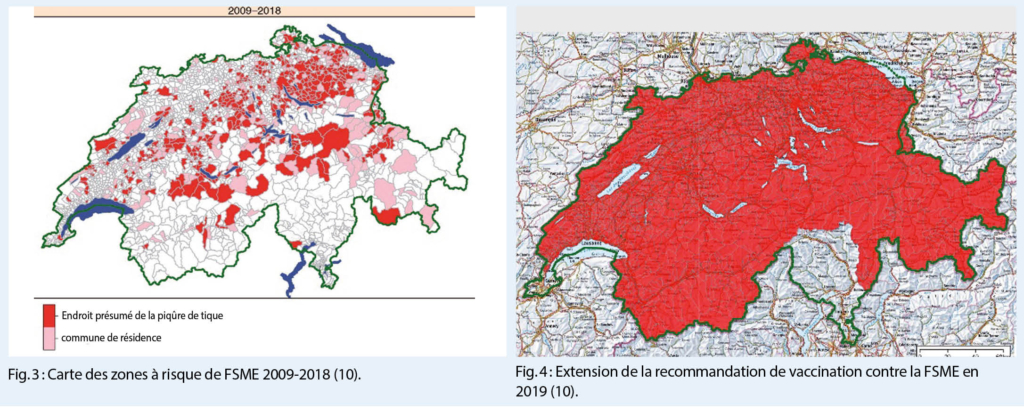
La figure 3 montre l’ expansion spatiale des zones à risque de FSME entre 2009 et 2018 avec les sites où l’ on soupçonne des piqûres de tiques (rouge) et, si cette information fait défaut, la commune de résidence (rose) des personnes atteintes de FSME. La figure 4 présente les zones pour lesquelles la recommandation de vaccination contre la FSME est en vigueur depuis février 2019 (10) comme résultat de la gestion pragmatique, par la politique de santé, du nombre croissant des cas de FSME. La vaccination protège contre l’ infection à FSME, mais pas contre la maladie de Lyme. L’ expérience de plus de 40 exposés sur la prévention montre que plus de la moitié du public intéressé ne connaît pas cette distinction (11). La conclusion inverse signifie qu’ une grande partie de la population interprète mal la carte des zones à risque de FSME et estime qu’ il n’ y a aucun risque de tiques en dehors des zones rouges. L’ une des raisons pourrait être l’ utilisation imprécise du terme « vaccination contre les tiques » pour désigner la protection vaccinale contre la FSME.
Zones avec recommandation d’ immunisation contre la FSME ≠ Foyers naturels
Les zones cartographiées où la vaccination contre la FSME est recommandée ne prennent en compte que les cas cliniques. Cette approche médicale présente deux lacunes majeures. Premièrement, la méthode de prendre les cantons comme entité la plus petite pour identifier des foyers naturels de très petite taille est insuffisante. Les foyers naturels sont aussi grands qu’ un demi-terrain de football et ne peuvent être identifiés qu’ à l’ issue de recherches approfondies sur le terrain (12) (13). Deuxièmement, pour le virus FSME, l’ homme est un hôte sans issue qui ne joue aucun rôle dans la propagation du virus. L’ enregistrement des seuls cas humains de FSME donne une image déformée de la propagation spatiale de la FSME (2).
Résultats de la recherche sur la FSME datant de septembre 2019
Le collègue allemand Dobler est internationalement considéré comme une référence dans la recherche sur les tiques (4). Au bout de quarante ans, il a été en mesure d’ identifier des sous-types identiques de FMSE dans les foyers naturels en balisant les sites connus. Ceci est une indication claire de la stabilité du cycle naturel de l’ encéphalite à tiques. D’ autre part, l’ étendue spatiale prouve que les zones endémiques « localisées » de la FSME réagissent aux influences de la nature et de l’ homme.
Paysage, environnement et hôtes
L’ inclusion du paysage dans l’ épidémiologie de la FSME est plus marquée en Europe de l’ Est qu’ en Europe occidentale. La méthode d’ observation de Pavlovsky pour décrire les foyers naturels de FSME (Nidus) n’ est pas moins pertinente aujourd’ hui qu’ en 1939 (14). Les éléments du paysage tels que les vallées fluviales ont une influence sur la propagation du virus (Dobler, données non publiées). Des études sur des animaux sauvages et domestiques montrent que le virus de l’ encéphalite à tiques est plus répandu qu’ on ne le pensait auparavant et qu’ il est présent dans les régions où aucune maladie humaine n’ est apparue (2). Au Kazakhstan et au Kirghizistan, on connaît des régions endémiques situées entre 1 000 et 2 100 mètres d’ altitude (15). Des études menées en République tchèque (16) et en Autriche (17) indiquent que la distribution du vecteur « tique » – parfois infecté par le virus FSME – augmente à des altitudes supérieures à 1000 m. Le changement climatique avec des températures annuelles moyennes plus élevées affecte les tiques et les agents pathogènes. La tendance du taux d’ infection à FSME sous l’ influence du changement climatique est à la hausse (18).
Activités de plein air et de voyage
La FSME est importante dans la médecine de voyage car de plus en plus de cas cliniques surviennent dans des régions non endémiques (ex-Benelux, actuellement Etats-Unis) (4). Plusieurs vaccins bien tolérés sont recommandés pour la protection des voyageurs contre les infections dans les destinations hautement endémiques en Europe, en Russie et en Asie (19). Les destinations touristiques alpines seraient bien avisées de s’ attaquer (pro-)activement au problème des tiques. L’ information sur l’ évolution de la situation de la FSME à haute altitude devrait être inclue dans les informations aux clients. L’ hôte prudent doit fournir des informations sur les risques potentiels existants et les mesures de protection préventive qui contribueront à des vacances actives sans soucis en montagne.
Présentation alternative du risque potentiel associé aux tiques
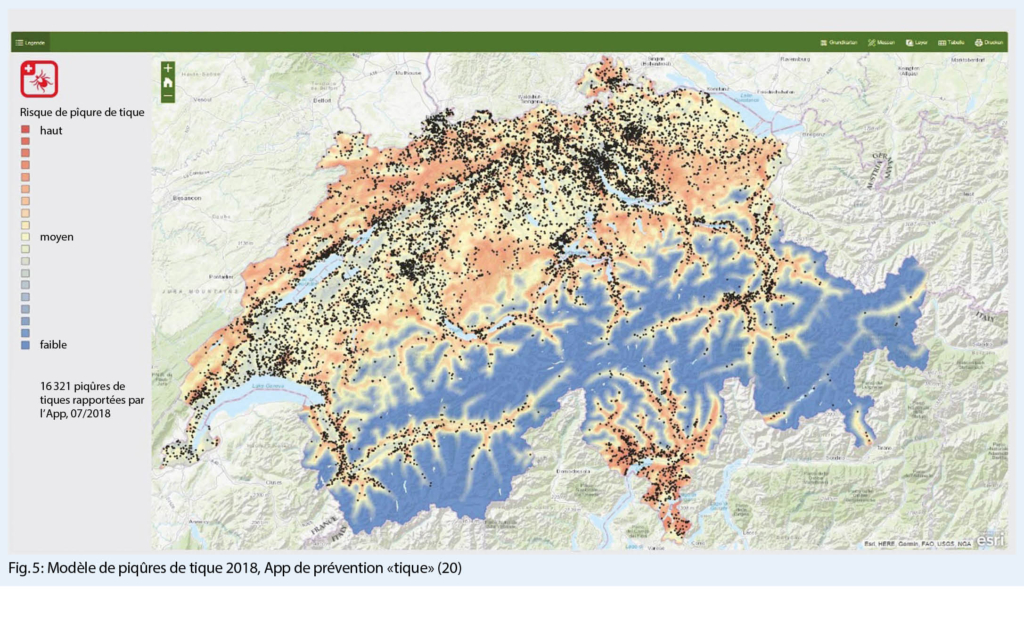
Les informations actuelles sur la distribution des piqûres de tiques sont publiées sur le géoportail fédéral sous le nom de « Modèle de piqûres de tique 2018 » (20). Le modèle représente le risque d’ attraper une piqûre de tique par temps doux et humide au début de l’ été : zones à forte, moyenne et faible activité des tiques (zones rouges, jaunes et bleues respectives). Il n’ est pas possible de déterminer si les tiques des zones indiquées sont vecteurs d’ agents pathogènes. Les données anonymes relevées de piqûres de tiques (cf. fig. 5, points noirs) de l’ App de prévention « Zecke – Tique – Tick » (21) servent à valider le modèle.
Le projet de recherche de la ZHAW, « Fighting bites with bytes », utilise ces points de données pour développer un modèle dynamique du risque potentiel associé aux tiques (22). Les premiers résultats sont attendus au début de l’ été 2020.
La FSME en Autriche / en Suisse
La population autrichienne est vaccinée entre 82 % et 90 % (23). En Suisse, le taux de vaccination contre l’ encéphalite à tiques chez les enfants de 2, 8 et 16 ans se situe entre 22 % et 75 % (24). La moyenne suisse pour les adultes est de 32,9 % (25).
Entre 2010 et 2017, de nouvelles infections à FSME ont été enregistrées en Autriche, principalement dans l’ Ouest (Tyrol et Vorarlberg) et en partie à des altitudes supérieures à 1000 m. En Suisse, les cas cliniques se sont également propagés dans le sens est-ouest. On peut supposer que le virus FSME circule en Suisse à plus de 1000 m d’ altitude. La détection est une question de temps.
Umweltingenieur FH ZHAW
A&K Strategy GmbH
ZHAW Wädenswil
Grüental
8820 Wädenswil
tischhauser@ak-strategy.ch
Co-Leiterin Molekulare Analytik
Institut für Infektionskrankheiten der Universität Bern
Friedbühlstrasse 51
3010 Bern
En tant que co-fondateur et directeur de la spin-off de la ZHAW « A&K Strategy GmbH », Werner Tischhauser est responsable avec Jürg Grunder de l’ exploitation et du développement de l’ App de prévention « Zecke – Tique – Tick Prevention », qui est soutenue financièrement par l’ OFSP. L’ auteur est impliqué dans le projet de la ZHAW « Fighting bites with bytes – promoting public health with crowdsourced tick prevention ». La Dre Rahel Ackermann n’ a déclaré aucun conflit d’ intérêts en rapport avec cet article.
- L’ extension des zones à risque de FSME, qui a eu lieu lors de la révision de la recommandation de l’ immunisation contre la FSME, est une mise en œuvre pragmatique de la politique sanitaire par les autorités pour attirer l’ attention sur le risque accru d’ infection à FSME et pour inciter davantage de personnes à se faire vacciner contre cette maladie.
- La dissémination effective des foyers naturels de la FSME – c’ est-à-dire des très petites zones dans lesquelles le virus FSME circule – n’ est pas connue. Jusqu’ à présent, seuls des sites individuels ont été identifiés et décrits de manière aléatoire (9).
- Dans les zones d’ endémie de la FSME en Suisse, environ 1% (0,5% – 5,5% selon le foyer naturel) des tiques sont infectées et vecteurs du virus FSME (26). Le risque de contracter une infection à FSME après une piqûre de tique est faible. Néanmoins, il convient de se souvenir que chaque année, environ 300 personnes sont atteintes d’ une méningo-encéphalite à tiques accompagnée de symptômes cliniques et que, chaque année, quelques infections à FSME se soldent par un décès. Cela pourrait être évité grâce à la vaccination anti-FSME.
- Les chiffres montrent que des efforts supplémentaires sont nécessaires pour garantir que les personnes exposées prennent des mesures préventives et soient vaccinées. Le rôle des médecins en tant que médiateurs des connaissances de base est très important dans ce contexte.
1. C. Bregnard, O. Rais, L. Gern, und M. J. Voordouw, «Increase of tick density over a 15-year period on Chaumont Mountain in Switzerland», University of Neuchâtel, Laboratory of Ecology and Evolution of Parasites, Neuchâtel, 2019.
2. G. Dobler, D. Gniel, R. Petermann, und M. Pfeffer, «Epidemiology and distribution of tick-borne encephalitis», Wien. Med. Wochenschr., Bd. 162, Nr. 11–12, S. 230-238, Juni 2012.
3. R. Ackermann-Gäumann und G. Greub, «Der informierte Arzt», Medinfo Arztverlag, 04.2019, Apr. 2019.
4. G. Dobler, W. Erber, und H.-J. Schmitt, The TBE book, Bd. 2nd Edition. 2019.
5. G. T. Stewart, «Natural Nidality of Transmissible Diseases: by Evegeny N. Pavlovsky, edited by Norman D. Levine, translated by Frederick K. Plous. University of Illinois Press, Urbana and London, 1966. x + 227 pages with index, glossary, references and 126 figures or photographs. $8.00», Am. J. Trop. Med. Hyg., Bd. 16, Nr. 1, S. 120–121, Jan. 1967.
6. T. Krech, «Die Frühsommer-Meningoenzephalitis (FSME) in der Schweiz», Institut für Medizinische Mikrobiologie des Kantons St.Gallen, Arbeit unter der Leitung von prof. Dr. u. Krech, 1980.
7. «Zecken: Neue Gefahr – Beobachter», 2011. (Online). Disponible à: https://www.beobachter.ch/gesundheit/medizin-krankheit/zecken-neue-gefahr. (Consulté le 25-Sep-2019).
8. BAG Bulletin, «Aktualisierung und neue Darstellung der Karte mit Impfempfehlung für Frühsommer-Meningoenzepahlitis per April 2013», 18/2013, Apr. 2013.
9. R. Ackermann-Gäumann, «Molecular epidemiology of tick-borne encephalitis viruses in Switzerland», Bern, 2010.
10. BAG, «BAG Bulletin 06/19, Revision FSME-Impfempfehlung», S. 12–14, Feb. 2019.
11. Liga für Zeckenkranke Schweiz, Sandra Werth, «Liga für Zeckenkranke Schewiz, Kontakt». (Online). Verfügbar unter: http://www.zeckenliga.ch/kontakt.html. (Consulté le 04-Okt-2019).
12. G. Dobler u. a., «Gefahren der Übertragung von Krankheitserregern durch Schildzecken in Deutschland», Bundesgesundheitsblatt Gesundheitsforschung Gesundheitsschutz, Bd. 57, Nr. 5, S. 541–548, 2014.
13. T. Krech, «TBE foci in Switzerland», Int. J. Med. Microbiol., Bd. 291, S. 30–33, Juni 2002.
14. E. N. Pavlovskij, On the natural focality of infectious and parasitic diseases, Bd. 10. Vestn. Akad. Nauk SSSR, 1939.
15. J. Hay u. a., «Biosurveillance in Central Asia: Successes and Challenges of Tick-Borne Disease Research in Kazakhstan and Kyrgyzstan», Front. Public Health, Bd. 4, Feb. 2016.
16. V. Danielová, S. Kliegrová, D. Milan, und B. Čestmír, «Influence of Climate Warming on Tick-borne Encephalitis Expansion to Higher Altitudes during the Last Decade (1997-2006) in the Highland Region (Czech Republic)», S. 8.
17. F. X. Heinz u. a., «Emergence of tick-borne encephalitis in new endemic areas in Austria: 42 years of surveillance», Eurosurveillance, Bd. 20, Nr. 13, Apr. 2015.
18. M. Daniel, V. Danielová, A. Fialová, M. Malý, B. Kříž, und P. A. Nuttall, «Increased Relative Risk of Tick-Borne Encephalitis in Warmer Weather», Front. Cell. Infect. Microbiol., Bd. 8, März 2018.
19. R. Steffen, «Tick-borne Encephalitis—Need to know for Professionals outside Endemic Areas», Dr Sulaiman Al Habib Med. J., 2019.
20. Bundesamt für Gesundheit, BAG und A&K Strategy GmbH, Werner Tischhauser, «Swiss Geoportal – Zeckenstichmodell 2018», geo.admin.ch. (Online). Verfügbar unter: https://map.geo.admin.ch. (Consulté le 02-Okt-2019).
21. «Startseite Präventions-App ’ Zecke – Tick Prevention’ », zecke-tique-tick.ch. .
22. «Fighting bites with bytes: Promoting public health with crowdsourced tick prevention», ZHAW Zürcher Hochschule für Angewandte Wissenschaften. (Online). Verfügbar unter: https://www.zhaw.ch/no_cache/de/forschung/forschungsdatenbank/projektdetail/projektid/2966/. (Consulté le 02-Okt-2019).
23. «The Austrian Vaccination Paradox: Tick-borne Encephalitis Vaccination Versus Influenza Vaccination», Cent. Eur. J. Public Health, Bd. 23, Nr. 3, S. 223–226, Sep. 2015.
24. BAG, «Kantonales Durchimpfungsmonitoring Schweiz». (Online). Disponible à: https://www.bag.admin.ch/bag/de/home/gesund-leben/gesundheitsfoerderung-und-praevention/impfungen-prophylaxe/informationen-fachleute-gesundheitspersonal/durchimpfung.html. (Consulté le 30-Okt-2019).
25. P. Sinniger, J. Fehr, und P. Lang, «Analysis of TBE vaccination coverage and compliance in adults in Switzerland, 2018», University of Zurich, Department of Public Health, Epidemiology, Biostatistics and Prevention Insitute, Vienna, 21st ISW-TBE Meeting, May 16-17, 2019.
26. R. Ackermann-Gäumann, «Zecken. Die Zecken in der Schweiz. Die durch Zecken übertragenen Krankheiten. Schutz vor Zecken.», Bundesamt für Bevölkerungsschutz BABS, Labor Spiez, Aug. 2019.
la gazette médicale
- Vol. 9
- Ausgabe 1
- Februar 2020