- ABI et risque cardiovasculaire
L’ ankle-brachial index (ABI), appelé aussi index cheville-bras voire index de pression systolique, permet de poser le diagnostic d’ artériopathie oblitérante des membres inférieurs (AOMI), et est un marqueur puissant de maladies cardiovasculaires. La pertinence clinique de cet index permet au médecin traitant de suivre avec une attention particulière surtout les patients âgés, souvent peu symptomatiques du fait d’ une mobilisation limitée, mais à haut risque de complications. Le risque évolutif vers des événements cardiovasculaires majeurs (major adverse cardiovascular events, MACE), ainsi des événements majeurs aux membres inférieurs (major adverse limb events, MALE) est réel. Nous ne traiterons pas de la prise en charge de l’ AOMI, mais proposerons des notions récapitulatives sur l’ utilité et l’ interprétation de la mesure de l’ ABI, thème principal de cet article.
L’ ABI correspond au rapport entre la pression systolique la plus élevée mesurée par Doppler continu au niveau pédieux et tibial postérieur, et la valeur tensionnelle systolique la plus haute au niveau huméral. Il est primordial de mesurer la pression humérale bilatéralement, une asymétrie significative pouvant témoigner d’ une sténose sous-clavière même asymptomatique. La valeur de l’ ABI serait erronée en cas d’ utilisation de la pression la plus basse.
Les études ont montré que la mesure de l’ ABI est en principe reproductible (1) . Toutefois, comme pour tout examen opérateur-dépendant, l’ expérience est un facteur déterminant pour une mesure fiable et précise, ceci en particulier chez des patients avec une atteinte oblitérante significative. Le personnel non expérimenté devra s’ entraîner au-delà de quelques essais, même après supervision initiale par un spécialiste (2).
ABI et diagnostic d’ AOMI
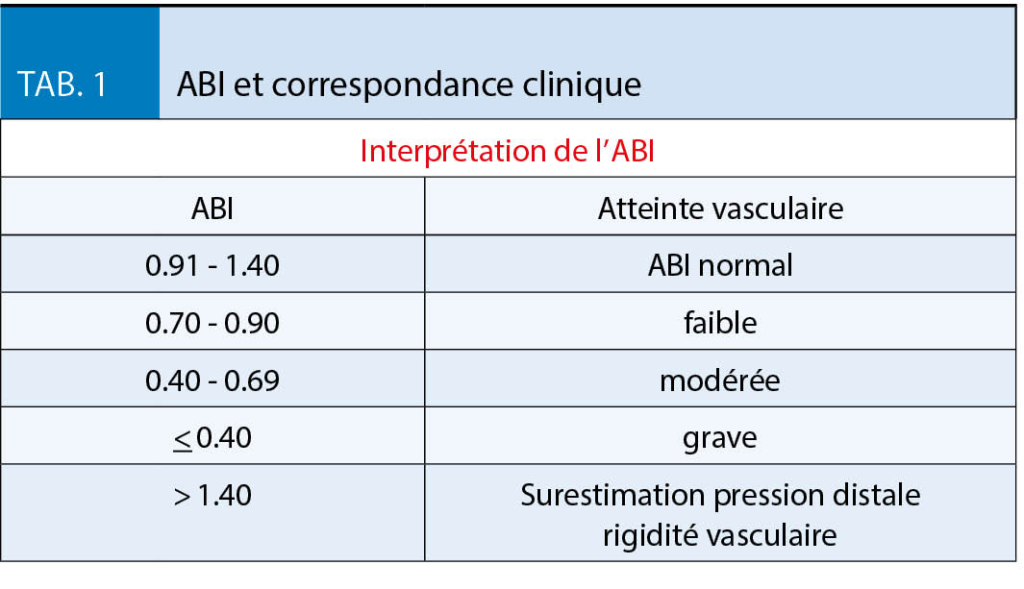
Le tableau 1 détaille la correspondance clinique en fonction des valeurs de l’ ABI. Une valeur d’ ABI inférieure ou égale à 0.90 est retenue comme posant le diagnostic d’ AOMI. Des études ont montré une excellente spécificité et une bonne sensibilité, par rapport à l’ angiographie montrant des lésions sténosantes (3). Un ABI est considéré normal entre cette valeur et 1.40 (4). Des valeurs supérieures témoignent d’ une rigidité artérielle, la pression de compression à la cheville étant supérieure à la pression effective dans le vaisseau. La médiacalcose, qui se manifeste principalement en cas de diabète et d’ insuffisance rénale terminale, en est l’ une des causes. Elle n’ est pas en elle-même à l’ origine de sténose intraluminale, mais peut sans autre être associée à une condition oblitérante athéromateuse.
Une valeur d’ ABI dans la norme ne permet pas d’ exclure formellement une AOMI. Une rigidité artérielle débutante peut surestimer partiellement la pression distale. La concordance de la valeur de l’ ABI avec la morphologie des courbes Doppler permettrait de mieux nuancer cet aspect. Toutefois, cette notion nécessiterait d’ analyser des courbes spectrales en plus de la valeur tensionnelle systolique mesurée pour le calcul de l’ ABI. En cas de diabète et/ou d’ insuffisance rénale chronique, la prudence d’ interprétation d’ un ABI dans la norme est donc de mise. Dans ces conditions, la mesure de l’ index orteil/bras (toe/brachial index, TBI) est précieuse. En effet, les artères digitales sont rarement touchées par des calcifications (3), et la valeur de pression mesurée correspond à celle effective dans le vaisseau. Une valeur du TBI inférieure à 0.70 est considérée comme pathologique. Une étude récente a montré que, sur 3760 patients inclus, le 20.5% avait un ABI dans la norme mais un TBI diminué (5). Seule une partie de ces patients avait toutefois un diabète voire une insuffisance rénale chronique, la présence d’ une vasculite pouvant aussi être à l’ origine de cette constellation.
ABI : marqueur d’ AOMI et de risque cardiovasculaire systémique
Ces dernières années ont vu une évolution significative non seulement dans la prise en charge de l’ AOMI, mais aussi dans la prise de conscience que l’ AOMI est un témoin potentiel d’ une atteinte vasculaire plurilocalisée. La pathologie athéromateuse présente en effet un caractère systémique, et n’ est pas seulement spécifique aux membres inférieurs.
Sans entrer dans les détails, rappelons qu’ en cas d’ AOMI, 25-70% des patients présentent une atteinte coronarienne associée, jusqu’ à 20 % une atteinte sténosante carotidienne supérieure à 70%, sans oublier les lésions pouvant survenir dans d’ autres territoires vasculaires, notamment mésentérique et rénal (4).
Un ABI ≤ 0.90 témoigne d’ une AOMI, et est donc associé à une augmentation du risque cardiovasculaire, tant en ce qui concerne la morbidité que la mortalité cardiovasculaire et totale (6). Il est, par ailleurs, intéressant de noter que les informations données par l’ ABI se révèlent significatives au-delà de scores habituellement utilisés pour déterminer le risque cardiovasculaire des patients, comme par exemple le Framingham risk score (3). Un ABI diminué permet, par conséquent, non seulement de poser le diagnostic d’ AOMI, mais représente aussi un puissant marqueur du risque cardiovasculaire, mettant le patient dans une catégorie à haut risque (3, 6-9).
L’ association entre un ABI > 1.40 et une augmentation du risque cardiovasculaire est reconnue (3, 6, 8). Rappelons que, parmi les pathologies associées à des valeurs élevées de l’ ABI, le diabète et l’ insuffisance rénale terminale représentent en elles-mêmes des facteurs de risque cardiovasculaire. Un ABI > 1.40 est surtout associé à des complications cérébrovasculaires (3, 10).
Le patient asymptomatique est aussi à risque
Il serait erroné de penser que les patients asymptomatiques ne sont pas concernés par l’ augmentation du risque cardiovasculaire. Le concept que la majorité des patients avec une AOMI sont asymptomatiques, doit être nuancé. On estime qu’ environ 30% de ces patients présentent une AOMI dite « masquée ». Il s’ agit de patients présentant une pathologie (orthopédique, rhumatologique, neurologique, etc) limitant l’ effort, et empêchant l’ expression d’ une claudication artérielle. D’ autres patients présentent une neuropathie, par exemple diabétique, supprimant la sensation douloureuse à l’ effort, mais aussi au repos. Il s’ agit donc de patients particulièrement fragiles, avec un risque important de passer d’ un stade asymptomatique à un stade avancé et grave de l’ AOMI.
Même chez les sujets asymptomatiques, un ABI pathologique est associé à un risque cardiovasculaire augmenté (7, 10, 11). L’ évaluation de l’ ABI serait donc en principe à proposer non seulement aux patients symptomatiques, mais aussi à d’ autres classes de patients, comme recommandé par des directives récentes (tableau 2) (4).
L’ ischémie critique : une condition à ne pas sous-estimer
L’ ischémie critique est une condition à haut risque de complications. Il s’ agit d’ une ischémie au repos, symptomatique généralement sous forme de douleurs à l’ avant-pied. Les patients peuvent être réveillés la nuit par les douleurs. Une amélioration, voire une régression de la symptomatologie, peut se manifester lors du passage de la position couchée à assise ou debout, témoignant d’ une réserve de perfusion. Du point de vue des paramètres hémodynamiques, elle se confirme par un ABI < 0.40, par une pression à la cheville < 50 mmHg, une pression digitale < 30 mmHg, ainsi qu’ une mesure transcutanée de pression d’ oxygène < 30 mmHg (4). En cas de symptomatologie au repos, une prise en charge de revascularisation doit être considérée.
Il y a toutefois des patients, en particulier gériatriques, qui restent asymptomatiques, y compris à l’ effort (moindre au vu d’ une mobilisation limitée). Une intervention de revascularisation préventive n’ est pas proposée, hormis dans les cas d’ une menace d’ occlusion d’ un geste interventionnel préalable (occlusion par exemple d’ un pontage qui amènerait le patient à un stade symptomatique). Ces patients asymptomatiques nécessitent toutefois un suivi clinique strict, et une prise en charge immédiate par exemple lors d’ une blessure même minime ou d’ une infection débutante. Ces conditions sont en effet à haut risque évolutif, y compris vers une amputation. L’ état initialement asymptomatique doit être considéré comme particulièrement fragile chez ces patients.
Concernant les complications vasculaires systémiques, lors de condition d’ ischémie critique des membres inférieurs, l’ évolution vers un infarctus du myocarde, un décès cardiovasculaire, et un accident vasculaire cérébral est deux fois plus fréquente par rapport aux stades moins graves d’ AOMI(12).
Centre Hospitalier Universitaire Vaudois
Service d’ Angiologie
Ch. de Mont-Paisible 18
1011 Lausanne
Centre Hospitalier Universitaire Vaudois
Service d’ Angiologie
Ch. de Mont-Paisible 18
1011 Lausanne
Centre Hospitalier Universitaire Vaudois
Service d’ Angiologie
Ch. de Mont-Paisible 18
1011 Lausanne
lucia.mazzolai@chuv.ch
Les auteurs n’ ont déclaré aucun conflit d’ intérêts en relation à cet article
- Un ABI ≤ 0.90 permet de poser le diagnostic d’ AOMI et est un marqueur d’ augmentation du risque cardiovasculaire.
- Les patients avec une AOMI asymptomatique présentent aussi un risque cardiovasculaire augmenté.
- L’ AOMI est une condition pouvant évoluer vers des complications systémiques et/ou locales graves.
- Les personnes âgées asymptomatiques, surtout en cas de mobilité réduite, nécessitent un suivi strict et une prise en charge rapide en cas de complications même débutantes.
- L’ ischémie critique est une condition à haut risque de complications.
1. Casey, S., et al., The reliability of the ankle brachial index: a systematic review. J Foot Ankle Res, 2019. 12: p. 39.
2. Monti, M., et al., Accuracy of in-patients ankle-brachial index measurement by medical students. Vasa, 2016. 45(1): p. 43-8.
3. Aboyans, V., et al., Measurement and interpretation of the ankle-brachial index: a scientific statement from the American Heart Association. Circulation, 2012. 126(24): p. 2890-909.
4. Aboyans, V., et al., Editor’s Choice – 2017 ESC Guidelines on the Diagnosis and Treatment of Peripheral Arterial Diseases, in collaboration with the European Society for Vascular Surgery (ESVS). Eur J Vasc Endovasc Surg, 2018. 55(3): p. 305-368.
5. Hoyer, C., et al., Risk factors and haemodynamic variables in patients with low toe-brachial index but normal ankle-brachial index. Atherosclerosis, 2019. 289: p. 21-26.
6. Resnick, H.E., et al., Relationship of high and low ankle brachial index to allcause and cardiovascular disease mortality: the Strong Heart Study. Circulation, 2004. 109(6): p. 733-9.
7. Diehm, C., et al., Mortality and vascular morbidity in older adults with asymptomatic versus symptomatic peripheral artery disease. Circulation, 2009. 120(21): p. 2053-61.
8. O’Hare, A.M., et al., Mortality and cardiovascular risk across the ankle-arm index spectrum: results from the Cardiovascular Health Study. Circulation, 2006. 113(3): p. 388-93.
9. Sasaki, M., et al., Low ankle brachial index predicts poor outcomes including target lesion revascularization during the long-term follow up after drug-eluting stent implantation for coronary artery disease. J Cardiol, 2019.
10. Criqui, M.H., et al., The ankle-brachial index and incident cardiovascular events in the MESA (Multi-Ethnic Study of Atherosclerosis). J Am Coll Cardiol, 2010. 56(18): p. 1506-12.
11. Alves-Cabratosa, L., et al., Role of Low Ankle-Brachial Index in Cardiovascular and Mortality Risk Compared with Major Risk Conditions. J Clin Med, 2019. 8(6).
12. Norgren, L., et al., Outcomes of Patients with Critical Limb Ischaemia in the EUCLID Trial. Eur J Vasc Endovasc Surg, 2018. 55(1): p. 109-117.
la gazette médicale
- Vol. 9
- Ausgabe 1
- Februar 2020