- Spitzensportlerinnen mit Störungen der Geschlechtsentwicklung
1932 wurde die Frage erstmals debattiert, ob Sportlerinnen, die gemäss ihrer Geburtsurkunde Frauen, aber nach ihren Chromosomen Männer sind, an Spitzenwettkämpfen teilnehmen dürfen. Damals hatte eine Polin mit männlichen Geschlechtschromosomen olympisches Gold gewonnen. Seither haben immer wieder Athletinnen mit nicht-eindeutig weiblichen sekundären Geschlechtsmerkmalen und meist XY-Chromosomen bestimmte Laufsportarten dominiert, insbesondere Mittel- bis Langstrecken. Heute wird aus gesellschaftspolitischen Gründen das Gender- gegen das Sex-Geschlecht ausgespielt.
La question, si une athlète, femme d’ après son acte de naissance, mais homme selon ses chromosomes, pouvait être autorisée à participer à des compétitions de haut niveau, a été débattue pour la première fois en 1932. Cette année-là, une athlète polonaise avec des chromosomes masculins avait gagné l’ or olympique. Depuis, de manière répétée, des athlètes avec des caractéristiques sexuelles secondaires non-clairement féminines et pour la plupart aux chromosomes XY, ont dominé la course à pied, surtout de demi-fond et de longue distance. Ainsi, pour des raisons socio-politiques, le genre (identité subjective) et le sexe biologique sont mis en opposition.
Seit wenigen Jahren ist diese Frage wegen zweier aktueller gleichartiger Fälle erneut in allen Medien. Eine betroffene südafrikanische Sportlerin hat einen Entscheid des Internationalen Sportgerichts TAS an die nächsthöhere Instanz weitergezogen. Dieser Entscheid hatte eine Regelung des Leichtathletik-Weltverbandes für rechtlich zulässig erklärt, die eine Testosteron-Limite für Mittelstreckenläuferinnen mit intersexuellen Anlagen festsetzt. Die betroffenen Athletinnen und deren Verbände haben mit der Begründung dagegen appelliert, die Athletinnen seien sozial Frauen (Gender weiblich), und sie beharren auf der unbeschränkten Zulassung dieser. Umgekehrt fordern Sportlerinnen mit XX-Chromosomen und deren Vertreter ein Verbot der Zulassung intersexueller Sportlerinnen zu Weltklasse-Wettkämpfen mit dem Argument, diese seien «biologisch männlich».
Gender gegen Sex?
Dieser rechtlichen Auseinandersetzung liegt die Frage zugrunde, wem der Vorrang gelten soll: der Gender-Identität oder der Sex-Identität.
Gender ist ein subjektives, form- und veränderbares selbst wahrgenommenes soziales Konstrukt, welches die individuelle Genderrrolle und -orientierung eines Individuums definiert. Ausgelöst durch biologische, persönliche und gesellschaftliche Formen kann die willentliche Expression des Gender praktisch jede Form annehmen (zwei Genders, kein Gender, ein drittes Gender etc). Grenzen sind nur durch die Vorstellungskraft gesetzt. Die soziale Ausprägung und Akzeptanz von «Gender» wird zunehmend durch die Politik mitbestimmt («Recht auf Gender»).
SEX ist ein objektiver spezifischer biologischer Zustand, mit unterschiedlich fixierten Fakten: Diese umfassen genetische, chromosomale, gonadale und hormonale Gegebenheiten, die Genitalien und die phänotypische Ausprägung der Person. All diese Kriterien haben eine charakteristisch definierte binäre Form. Beim Gesunden sind alle Facetten des Sexes gleichgerichtet angelegt, so dass die Zuteilung zu einem Geschlecht bei der Geburt eindeutig ist.
Gender und biologischer Sex stimmen in der Regel von Geburt an überein. Medizinisch gilt dies als Norm. Kollidieren zwei oder mehr Merkmale des biologischen Sexes und sind sie entgegengerichtet ausgeprägt, wird dies als Störung der Geschlechtsentwicklung (Disorder of Sex Development, DSD) bezeichnet (früher: Intersexualität oder Hermaphroditismus). Heute wird dieses Dilemma meist durch die soziale und berufliche Integration in die Gruppe des Gender-Geschlechts gelöst. Dies ist unbestritten, so lange das darunterliegende biologische Geschlecht (Sex-Geschlecht) zu keinem konfliktuellen Vorteil führt. Genau hier liegt das Problem beim Spitzensport.
Störungen der Geschlechtsentwicklung oder DSD (1)
(«Disorders (or Differences) of Sex Development» (Kasten I und II).
DSD sind nach ICD-10/2019 als Krankheit definiert. Zu den DSD gehören v.a.
- die verschiedenen Formen des Androgen-Resistenz-Syndroms (inkl. Testikuläre Feminisierung)
- der 5-alpha-Reduktase-Mangel.
DSD sind selten. Die Inzidenz eines uneindeutigen Genitales bei Geburt wird auf etwa 1:4500 bis 1:5500 geschätzt und findet sich also nur bei ca. 0,007 Prozent der Neugeborenen. Zum Vergleich: Von einem PCOS sind in Europa 6-16% der Frauen betroffen.
A) Komplette Androgen-Insensivität (CAIS): kongenitaler Rezeptor-Defekt «Testikuläre Feminisierung» (2-6):
- externe Genitalien weiblich
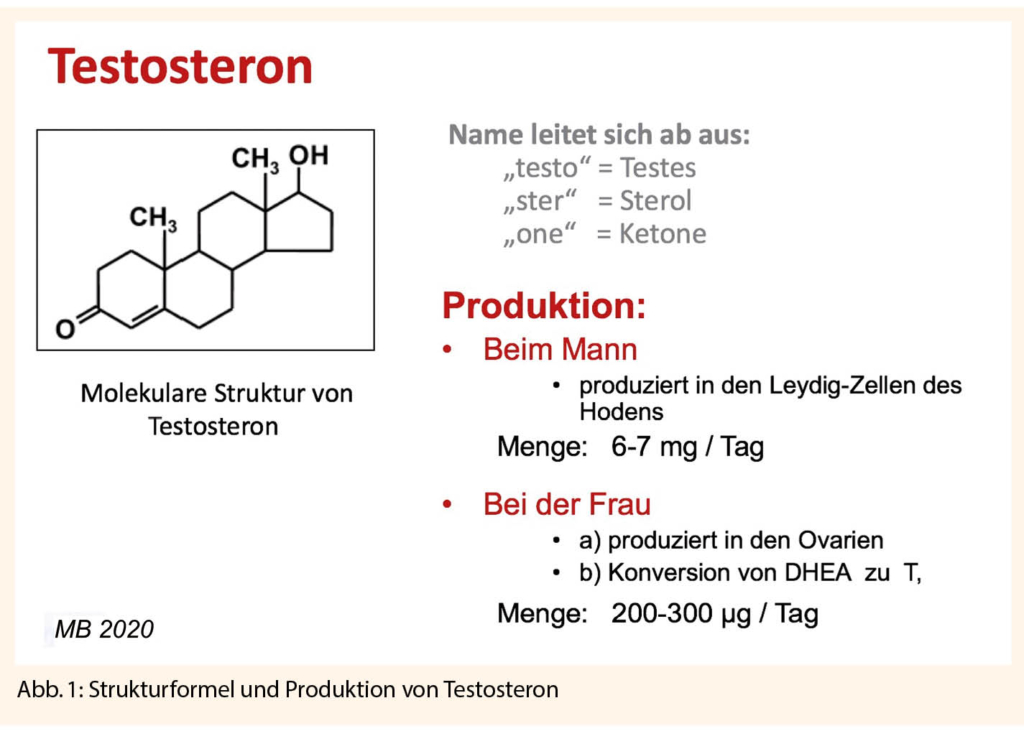
- Testes; produzieren ab der Pubertät Testosteron (T) mit Serumwerten im männlichen Bereich)
- T-Rezeptoren bei der klassischen Form zu 100% defekt (gilt auch für Rezeptoren der Skelettmuskulatur)
- Mullerian Inhibiting Hormone (MIH) normal, das innere Genitale (Uterus, innere 2/3 der Vagina) bildet sich zurück
- da aus Testosteron über die periphere Aromatisierung normal Oestradiol gebildet wird, ist der klinische Phänotyp weiblich (Brustentwicklung, Körperproportionen). Das sekundäre weibliche Behaarungsmuster fehlt wegen des T-Rezeptordefekts («hairless women»)
B) Partielles Androgen-Insensitivitäts-Syndrom (PAIS) (7-9)
Das PAIS kann klinisch bei Neugeborenen mit 46,XY-Gonaden je nach Ausmass der Androgen-Insensivität im Sinne eines phänotypischen Kontinuums unter dem Bild «weiblicher» äusserer Genitalien mit Klitorishypertrophie bis zu demjenigen einer Hypospadie beim Knaben auftreten.
In der Mehrzahl der Fälle liegt dem Syndrom ein Defekt der 5-alpha-Reduktase zu Grunde. Chromosomal liegt eine XY-Konstellation vor. Familiär oder sporadisch auftretende Fälle eines 5-alpha-Reduktasedefekts finden sich vor allem in der Dominikanischen Republik (ca. 50 Familien), dann im Mittelmeerraum, in Mexiko und Neuguinea.
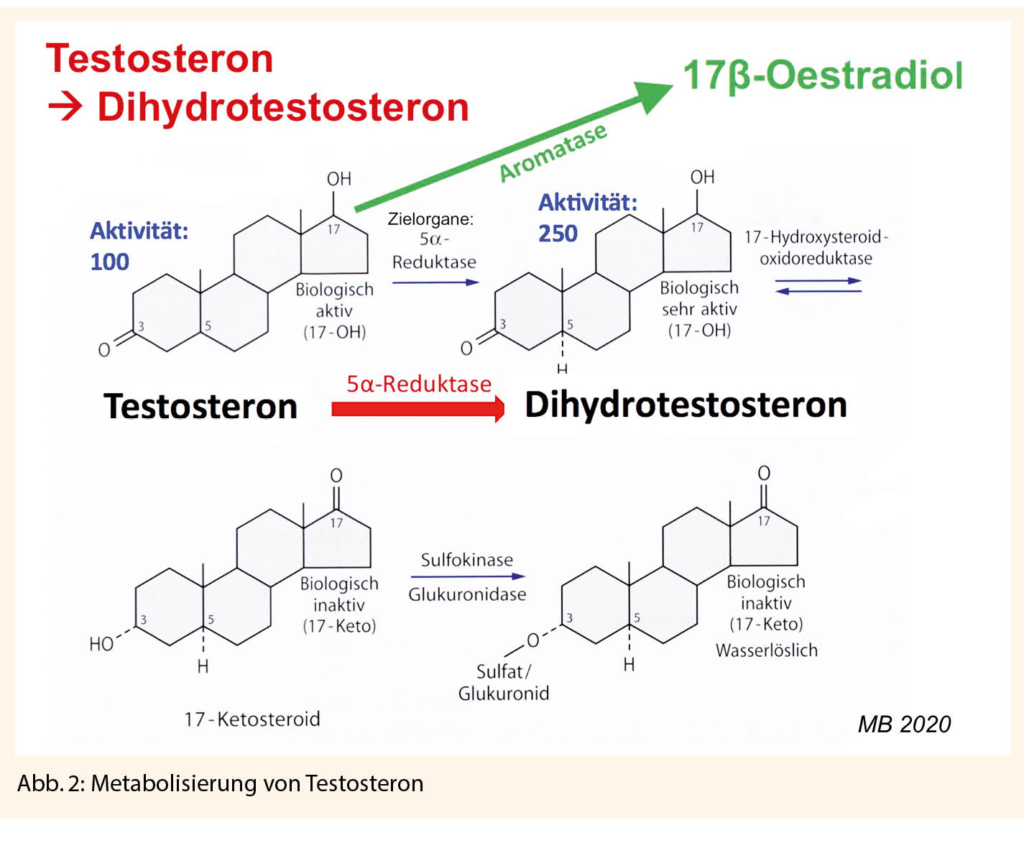
Die häufigste Form ist ein 5-alpha-Reduktase Typ 2-Mangel mit einer Mutation im codierenden Gen SRD5A2. Betroffen ist eine von drei Isoformen der Steroid-5α-Reduktase Typ 2.
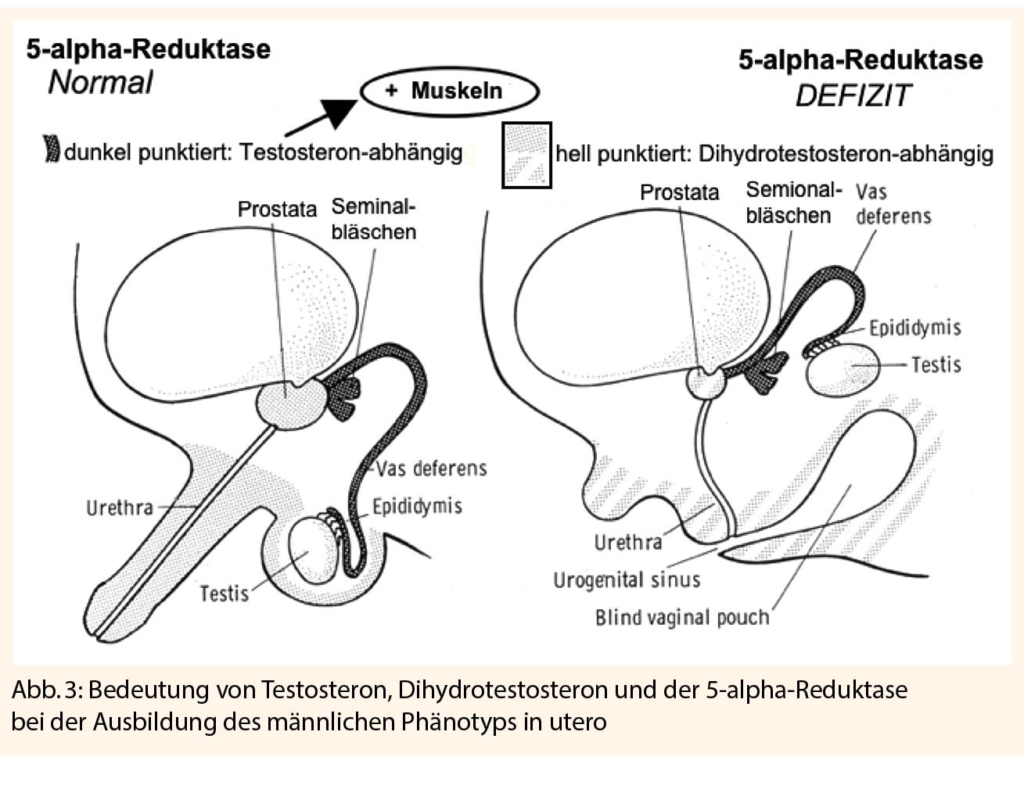
Die Mutation blockiert die Umwandlung von Testosteron (T) zu Dihydrotestosteron (DHT). Damit differenzieren sich alle DHT-abhängigen Organ- und Gewebeteile vor der Geburt nicht männlich, sondern bleiben phänotypisch weiblich.
Intrauterin kommt es zum Ausbleiben
- der normalen Maskulinisierung der chromosomal männlichen Föten.
- einer Penis- und Skrotum-Bildung
- dem Deszensus der Hoden in den Hodensack (bleiben im Bauchraum liegen oder enden «unterwegs», zum Bsp. im Leistenkanal)
In weniger als einem Drittel der Fälle ist die Ursache ein inkompletter Androgen-Rezeptor Defekt, dessen Mechanismen zum Teil noch ungeklärt sind. Der Phänotyp hängt massgeblich vom Ausmass der noch verbleibenden Aktivität der Androgen-Rezeptoren ab.
Differentialdiagnostisch kann ein PAIS sehr selten bei einem 17-beta-Hydroxysteroid-Dehydrogenase-Mangel Typ 3 auftreten, der als Folge der konsekutiven Testosteron-Synthesestörung zu einem klinisch identischen Bild führt.
Physiologische und soziale Folgen
Die meisten der betroffenen Neugeborenen werden bei Geburt als Mädchen registriert und in Kindheit als Mädchen erzogen und sozialisiert. Die Pubertät kann die klinische und manchmal auch die soziale Identität massiv verändern. Kinder mit 5-alpha-Reduktase Typ 2-Mangel durchlaufen eine endokrin typisch männliche Pubertät. Die Hoden produzieren Testosteron im normalen männlichen Bereich. Es kommt zu einer Maskulinisierung:
• Muskulatur, Skelett und nicht-DHT-abhängige Hautregionen entwickeln ein männliches Muster
• Stimmabsenkung
• Phalluswachstum -> (Mikro-) Penis
• Hoden: mit der Pubertät ist ein später Deszensus möglich
• Hämoglobinanstieg (besserer Sauerstofftransport).
• Psyche wird männlich geprägt
Somit kann bei bestimmten Formen durch das Überwiegen des männlichen Phänotyps als Erwachsener nach einer Kindheit als Mädchen ein sozialer Rollenwechsel zum Mann möglich werden. Dies ist die Regel in bestimmten Familien in der Dominikanischen Republik. Trotz einer Unterentwicklung der Prostata sind diese Männer meist fruchtbar (9).
Folgen einer DSD für den Spitzensport
Spitzensportlerinnen aus dem Formenkreis des 5-alpha-Reduktase-Mangels weisen dank dem Einfluss von Testosteron auf Muskulatur und Hämoglobinkonzentration gegenüber XX-Frauen einen Vorteil auf. Dieser Wettkampf-Vorteil bei Individuen mit erhöhten Testosteron-Werten wurde in einem RCT auch experimentell bestätigt (10). Nach einer anderen Studie (11) schneiden bei Wettbewerben auch gesunde Frauen mit höheren Testosteronwerten innerhalb des weiblichen Normbereiches besser ab als Frauen mit tieferem Testosteron. Der Testosteron-Grenzwert zwischen den beiden Gruppen liegt bei 2nmol/l.
Der beim PAIS ab der Pubertät resultierende «ergogene Effekt» (Wirkung auf die Leistung) ist somit relevant (12). Athletinnen mit weiblichem Gender und männlichem Sex besitzen durch ihre stärkere Muskulatur, ihr höheres Hämoglobin (besserer O2-Transport) und ihre grössere Aggressivität einen Wettbewerbsvorteil, wie dies bei Läuferinnen und Schwimmerinnen nachgewiesen wurde. Die Grösse der Klitoris kann als «Bioassay» verwendet werden. Im Wettkampf ist bei Menschen mit DSD und 46,XY ein messbar höherer Wert von 10-12% gegenüber 46,XX als Vorteil ausreichend (12).
Fairness im Spitzensport
Zur Fairness im Spitzensport müssen unter dem Aspekt der DSD folgende drei Grundregeln gelten:
1. Wenn Spitzenwettkämpfe als die organisierte Durchführung von sportlichen Wettbewerben nach bestimmten Regeln definiert werden, so müssen als erstes klare Teilnahme-Bestimmungen darüber entscheiden, dass Fairness und Chancengleichheit garantiert sind.
2. Wenn Gender die alleinige Basis für die Zulassung zum Wettbewerb wäre, so könnten Athletinnen nach ihrem subjektiven Gefühl frei wählen, wo sie antreten möchten. Dies gälte dann auch in nach Sex (46,XX resp. 46,XY) ausgeschriebenen Wettbewerben, wie dies bei Olympiaden und Weltcups der Fall ist. Nach dem oben Gesagten verletzt dies die Chancengleichheit.
3. Bei Gesundheitsstörungen mit Krankheitsdefinition müssen daher zur Garantie der Chancengleichheit klare Grenzen festgelegt werden. Bei DSD ist dies ein Grenzwert für Testosteron zwischen dem normalen weiblichen und dem normalen männlichen Bereich bei Erwachsenen.
Etablierung eines soliden Testosteron-Grenzwertes
Der im neuen Reglement festgelegte Testosteron-Grenzwert wurde durch eine Studie bei normalen gesunden Spitzenläuferinnen (Distanzen: 400 m bis 1500 m) ermittelt (10). Die statistischen Analysen bei 1102 Athletinnen ergaben mit einem p-Wert = 0.003 eine hoch signifikante Korrelation zwischen T-Spiegeln und Wettkampf-Resultat.
Gestützt auf diese Studien (10, 11) lautet der Vorschlag einer Expertengruppe zur Festsetzung eines Testosteron-Grenzwertes für den Entscheid über eine Zulassung zum Wettbewerb:
1. Der Grenzwert liegt bei < 5nmol/l Testosteron (T)
2. Entscheidend dafür ist der Vertrauensbereich des Grenzwertes bei Frauen mit PCO-S:
Obere VI-Limite für Serum T bei Frauen mit PCO-S:
Vertrauensintervall (VI) Wahrscheinlichkeit
99.99% 1 :10 000
SD one-side two-sided
3.72 4.77 4.95
3. Somit ist die Wahrscheinlichkeit, dass eine 46,XX-Frau auch mit einem PCO-S über dem Grenzwert von < 5 nmol/l liegt, und als falsch-positiv für ein DSD erfasst wird, äusserst gering.
4. Der Testosteron-Grenzwert von < 5 nmol/l unterscheidet sich klar vom Wert von > 8 nmol/l, dem Testosteronwert, der in der männlichen Pubertät erreicht wird, und der die pubertäre Virilisierung beim Knaben bestimmt.
5. Die Voraussetzungen dafür, dass dieser Grenzwert für den Entscheid über die Teilnahme an Wettkampf angewendet werden darf, sind folgende: alle methodischen Grundregeln sind eingehalten. Dazu gehört bei der Hormonbestimmung die Beachtung altersabhängiger, zyklusabhängiger und circadiane Unterschiede. Die Hormon-Bestimmung erfolgt mittels «liquid chromatography-tandem mass spectrometry», die Reproduzierbarkeit ist gewährleistet, individuelle Unterschiede werden berücksichtigt.
6. Dopingregeln dürfen nicht unbesehen auf eine endogene hormonelle Anomalie angewendet werden. Findet sich bei aussergewöhnlich guter Leistung ein hoher endogener Testosteronwert, so muss immer gesichert sein, dass die Leistung der Sportlerin allein darauf zurückzuführen ist, und sie nicht noch andere Merkmale hat, welche die erzielte Spitzenleistung erklären können. Diese Abklärung hat zu erfolgen, bevor irgendwelche Massnahmen gegen sie ergriffen werden.
Die Einführung eines Grenzwertes hat vor allem zwei indirekte Folgen:
Es entsteht ein «Zwang» zu einer kompletten Abklärung. Zudem besteht bei Überschreiten des Testosteron-Grenzwertes der «Zwang» zu einer hormonell-medikamentösen Senkung des Serum-Testosterons (Pille, GnRH-Analoge etc.), um an Wettbewerben starten zu können. Diese «Zwänge» werden von einigen Athletinnen mit DSD als unzumutbar angesehen.
Copyright bei Aerzteverlag medinfo AG
Gartenstrasse 67
4052 Basel
martin.birkhaeuser@bluewin.ch
Der Autor hat keine Interessenskonflikte im Zusammenhang mit diesem Beitrag deklariert.
- Wie gezeigt wurde, bringt das Vorliegen eines DSD messbare Wettbewerbsvorteile gegenüber gesunden Frauen mit 46,XX. Aus Gründen der Chancengleichheit innerhalb der für Frauen reservierten Wettkampfkategorien ist daher vor allem im Laufsport die Anwendung von Testosteron-Grenzwerten bei Verdacht auf DSD aus endokrinologischer Sicht sinnvoll, in der Praxis nicht zu vermeiden und für die Athletinnen zumutbar.
- Trotz des Festlegens eines wissenschaftlich korrekt ermittelten
soliden Grenzwertes für Testosteron, der die endokrine Fairness bei der Zulassung zu internationalen Spitzenwettkämpfen garantiert, erheben Athletinnen und ihre Supporter (Verbände) Einsprache gegen eine Teilnahme-Sperre, die auf diesen objektiven medizinischen Kriterien beruht. Sie begründen dies mit ihrem Recht auf das subjektive «Gender»-Geschlecht, und lehnen alles ab, was ihre objektive Sex-Identität («biological male or female») mit Fakten wie Chromosomenanalysen oder Bestimmung von Hormonwerten beweisen könnte. - Damit wird aus gesellschaftspolitischen Gründen das Gender- gegen das Sex-Geschlecht ausgespielt. Oder sollte hier im Hintergrund noch ein anderer nicht-hormonaler Faktor, nämlich Preisgelder und Marketingverträge, eine Rolle spielen?
Messages à retenir
- Comme développé dans l’ article, le fait de présenter un DSD (Disorder of Sex Development) apporte à la femme concernée un avantage quantifiable dans la compétition par rapport à une femme saine 46,XX. Pour des raisons d’ égalité des chances dans les compétitions internationales réservées aux femmes, surtout dans les disciplines de course à pied, l’ application d’ une valeur limite pour la testostérone en cas de suspicion de DSD est judicieuse du point de vue endocrinologique. Elle est inévitable dans la pratique et supportable pour les athlètes concernées.
- Cette valeur limite a été établie de manière scientifique et sur des bases solides. Elle garantit l’ équité du point de vue endocrinien pour l’ admis-sion à des compétitions internationales de haut niveau. Malgré cela,
des athlètes ainsi que leurs associations (leurs supporters) font recours contre le refus d’être admise, quoique celui-ci repose sur des critères médicaux objectifs. L’ argument avancé est leur droit à l’ identité sexuelle subjective (genre, « sexe subjectif », angl. gender sex). Elles refusent de se soumettre à toutes investigations (analyse des chromosomes, détermination de taux hormonaux) qui pourraient prouver leur identité sexuelle objective («biologiquement masculin ou féminin», « sexe biologique »). - De ce fait, pour des raisons socio-politiques, le sexe biologique et le genre (sexe subjectif) sont instrumentalisés l’ un contre l’ autre. On ne peut pas s’ empêcher de supposer que des intérêts autres qu’ endocrinologiques, à savoir financiers (primes en cas de victoire, contrats de marketing etc.) puissent y jouer un rôle.
1. Gomez-Lobo V. et al. Disorders of Sexual Development in Adult Women. Obstet Gynecol 2016;128: 1162-1173. doi: 10.1097/AOG.0000000000001672
2. Calderon, MG et al. Complete Androgen Insensitivity Syndrome and Literature Review . J Hum Growth Dev. 2019; 29:187-191. DOI: http://doi.org/10.7322/jhgd.v29.9418 187
3. Mongan NP et al. Best Pract Res Clin Endocrinol Metab. 2015;29:569-80. doi: 10.1016/j.beem.2015.04.005.
4. Oakes MB et al. Complete androgen insensitivity syndrome–a review. J Pediatr Adolesc Gynecol. 2008;21:305-10. DOI: https://doi.org/10.1016/j.jpag.2007.09.006
5. Ahmed SF et al. Phenotypic features, androgen receptor binding, and mutational analysis in 278 clinical cases reported as androgen insensitivity syndrome. J Clin Endocrinol Metab. 2000;85:658-65.
6. Rutgers JL and Scully RE. The androgen insensitivity syndrome (testicular feminization): a clinicopathologic study of 43 cases. Int J Gynecol Pathol. 1991;10:126–44.
7. Griffin J. E. and J. D. Wilson. The androgen resistance syndromes: 5a-reductase deficiency, testicular feminization, and related disorders. In: The Metabolic Basis of Inherited Disease. C. R. Scriver, A. L. Beaudet, W. S. Sly, and D. Valle, editors. McGraw-Hill, New York. 1989: 1919-1944.
8. Wilson JD et al. Steroid 5 alpha-reductase 2 deficiency. Endocr Rev. 1993;14:577-93.
9. Kang HJ et al. The effect of 5a-reductase-2 deficiency on human fertility. Fert Ster 2014;101:310–316 http://dx.doi.org/10.1016/j.fertnstert.2013.11.12
10. Hirschberg AL et al. Effects of moderately increased testosterone concentration on physical performance in young women: a RCT http://dx.doi.org/10.1136/bjsports-2018-100525
11. Bermon St et al. Serum androgen levels are positively correlated with athletic performance and competition results in elite female athletes. Br J Sports Med: first published as 10.1136/bjsports-2018-099700 on 7 July 2018
12. Handelsman D et al. Circulating testosterone as the hormonal basis of sex differences in athletic performance. Endocr Rev. In Press. 2018.
info@gynäkologie
- Vol. 10
- Ausgabe 2
- April 2020