- Cardio & Metabolic Update
En raison de la pandémie de Covid-19 le cours de formation continue Cardio & Metabolic Update pour les cabinets médicaux a eu lieu en ligne le soir du 16 septembre 2020. L’événement était soutenu par les entreprises Amgen et Bayer et réalisé par la maison Medworld AG. Il portait sur les nouvelles lignes de direction pour la gestion du cholestérol (première partie) et sur les antithrombotiques (deuxième partie).
Update – Traitement du cholesterérol : les recomman-dations de l’ ESC/EAS concernant la dyslipidémie
Les maladies cardiovasculaires en général et cela concerne les accidents cérébraux vasculaires hémorragiques et les infarctus, causent environ 50 milles morts par jour sur la planète entière et en Suisse également dans la population adulte c’ est la principale cause de morbidité et de mortalité. Mais heureusement en Suisse depuis environ 30 à 40 ans on meurt moins de maladies cardiovasculaires soulignait le Pr Dr méd François Mach, médecin-chef du Service de Cardiologie des Hôpitaux Universitaires de Genève. La plupart de ces personnes ne décèdent pas. Ils vont vivre avec des pathologies cardiovasculaires notamment p.e. l’ insuffisance cardiaque.
L’athérosclérose – la maladie sous-jacente
L’ athérosclérose commence parfois très tôt dans la vie, bien avant que cela peut provoquer des symptômes ou des évènements de type mort subite, tachycardie ou infarctus du myocarde. L’ athérosclérose se manifeste sous forme de plaques qui rétrécissent le diamètre du vaisseau. Un rétrécissement à l’ intérieur du vaisseau peut se transformer tout d’ un coup pour des raisons de stress et autres en une rupture de la plaque. Ce qui a mis des années pour se former peut se transformer en quelques secondes en un évènement fatal. L’ athérosclérose est multifactorielle. Le principal facteur de risque est l’ âge, notamment le diabète est important ainsi que l’ hypertension artérielle, le tabagisme, la sédentarité et bien sur le cholestérol. S’ il y avait un panier dans lequel on devrait mettre ses économies c’ est clairement la sédentarité, soulignait l’ orateur. Plus les gens bougent, mieux est leur pression artérielle, mieux est leur glycémie, en général ils fument moins ou ils ne fument plus et leur cholestérol est meilleur. Le fait de bouger plus est clairement le facteur de risque qui pourrait permettre de diminuer les autres facteurs de risque cardiovasculaire. On va parler uniquement du cholestérol LDL. En ce qui concerne le HDL il n’ y a aucune molécule sur le marché qui augmente le HDL et ainsi diminue les événements cardiovasculaires. On sait que si on cesse de fumer le HDL augmente, si on bouge plus le HDL augmente, si on mange mieux le HDL augmente. Il faut mesurer cette molécule et plus c’ est haut, mieux c’ est. Le cholestérol n’ est pas une poison. Il fait partie des substances fondamentales de l’ organisme et c’ est un composé de tous les tissus. Il est important en tant qu’ élément de la membrane cellulaire, il est une substance de base pour les acides biliaires, qui sont importants pour la digestion de certains aliments, il est important pour la synthèse de la vitamine D et pour des hormones comme les oestrogènes et le testostérone. Le but ce n’ est que de baisser le cholestérol qui circule dans le sang.
Le cholestérol LDL est directement responsable de l’athérothromobose
Différentes espèces animales et même l’ homo sapiens lors de sa naissance ont des valeurs basses de cholestérol LDL (LDL-C), qui se situent aux alentours de 1.2 à 1.4mmol/l. Pendant la vie ces valeurs augmentent probablement liées à la qualité de vie. Plus les artères sont exposées à des valeurs élevées de cholestérol, plus on a un risque cardiovasculaire. La baisse du cholestérol diminue le risque cardiovasculaire. Ceci a été démontré par des études cliniques avec des médicaments, qui duraient environ quatre à six ans, par des études de cohortes prospectives d’ une durée d’ environ douze ans et par des études de génétique mendélienne qui duraient jusqu’ à cinquante ans. Toutes ces études montraient que si on baisse le LDL-C on baisse le risque d’ accidents cardiovasculaires et que la durée de l’ exposition à un LDL augmenté avait un effet immense sur le risque d’ événements, un peu comme les paquets de cigarettes fumés par année (1). Le même groupe a montré que baisse de LDL-C de 1 mmol/l et la baisse concomitante de la pression systolique permet de baisser le risque relatif d’ évènement cardiovasculaire durant la vie d’ environ 78 % et le risque de mortalité cardiovasculaire d’ environ 60 % (2). Ce sont des modélisations. Une des principales nouvelles est que le LDL-C qui circule dans le sang est directement causale pour les maladies du type athérothrombose. Même le tabac n’ est pas directement causal pour le cancer du poumon.
Les nouvelles guidelines de l’ ESC/EAS (3)
Trois principes ont dirigé les auteurs de ces nouvelles guidelines, dont l’ orateur faisait partie :
- Les études cliniques indiquent que le risque relatif est directement proportionnel à la réduction absolue en LDL-C.
- Plus c’ est bas, mieux c’ est : l’ abaissement de LDL-C avec des statines, l’ ézétimibe et avec les inhibiteurs de PCSK9 est sûr et efficace jusqu’ à moins de 1.4mmol/l.
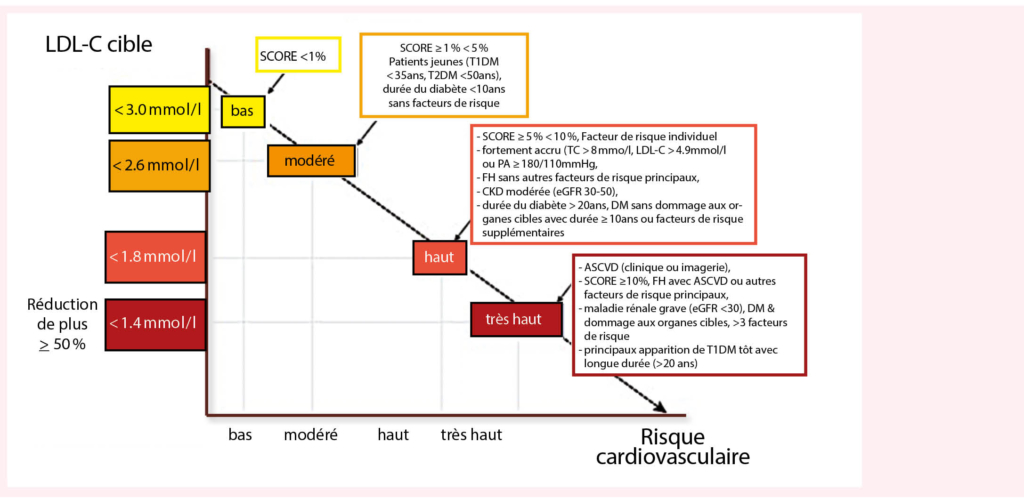
- L’ intensité de la baisse et les nouvelles valeurs cibles dépendent du risque cardiovasculaire, et ce risque est indépendant de la cause de ce risque. On a redéfini les différentes catégories de risque et en fonction de ces catégories on a défini de nouvelles valeurs cibles.
L’ orateur définissait trois concepts pour le traitement hypolipémiant :
- définir le risque cardiovasculaire (patients à très haut risque)
- définir les valeurs cibles et les objectifs de LDL-C
- choisir les meilleures stratégies de réduction des lipides
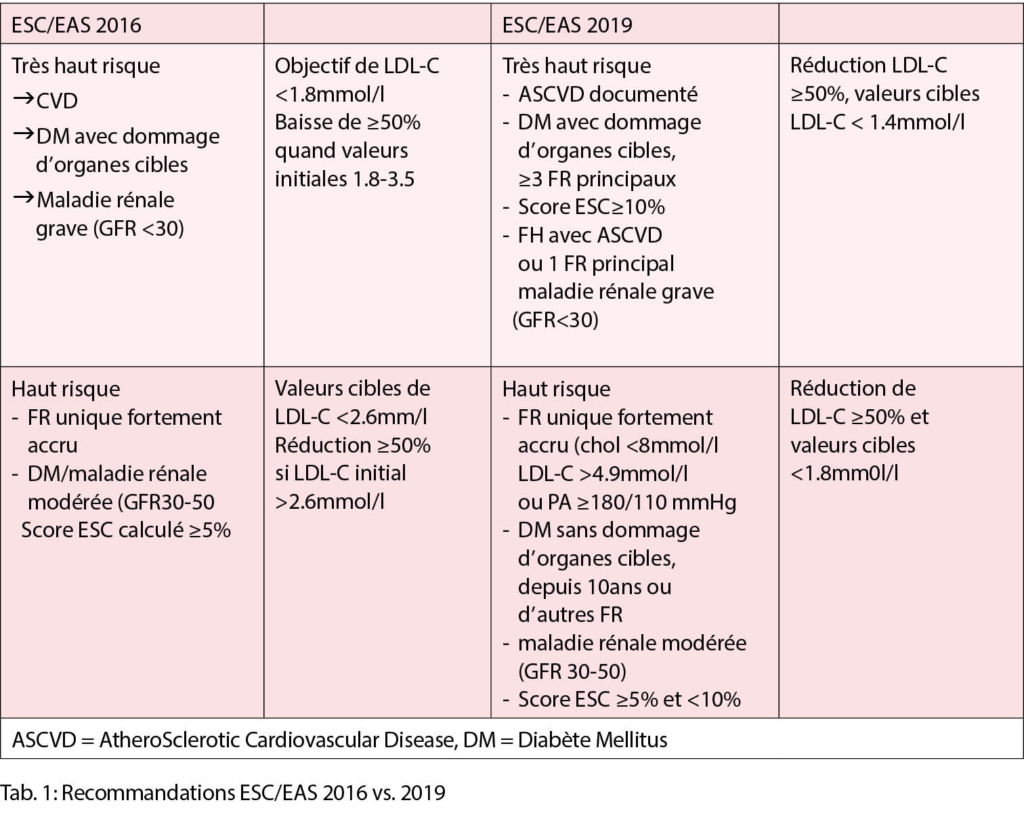
Il présentait ensuite les nouvelles catégories de risque et les valeurs cibles correspondantes. L’ essentiel de ces catégories et du risque cardiovasculaire correspondant et montré dans la figure 1 (3). Pour les patients à très haut risque une réduction du LDLC d’ au moins 50 % par rapport aux valeurs initiales et une valeur cible de C-LDL de < 1,4 mmol/l sont recommandés en prévention secondaire (I/A) et en prévention primaire I/C).
Pour les personnes atteintes de FH à très haut risque, les mêmes recommandations doivent être envisagés (IIa/C). Pour les patients atteints d’ un ASCVD qui subissent un deuxième événement vasculaire dans les 2 ans alors qu’ils suivent un traitement par statine à tolérance maximale, des valeurs cibles de < 1,0 mmol/l peuvent être envisagées (IIb/B). Chez les patients à haut risque, on recommande une réduction du LDL-C d’au moins 50 % par rapport au niveau de base et des valeurs cibles de LDL-C < 1,8 mmol/l (I/A). Si les objectifs ne sont pas atteints avec la dose maximale tolérée, il est recommandé d’ associer la statine à l’ézétimibe (I/B). Pour la prévention secondaire, les patients à très haut risque n’atteignant pas leur objectif avec une dose maximale tolérée de statine et de l’ ézétimibe, une combinaison avec un inhibiteur de la PCSK9 est recommandée (I/A). Cela s’ applique aussi en prévention primaire chez des personnes à très haut risque, mais sans FH ((IIb/C). et pour les patients avec FH à très haut risque qui n’atteignent pas leur objectif avec une dose maximale tolérée de statine et de l’ ézétimibe (I/C). Si un régime à base de statines n’est toléré à aucune dose (même après un challenge), l’ ézétimibe doit être envisagé (IIa/C).
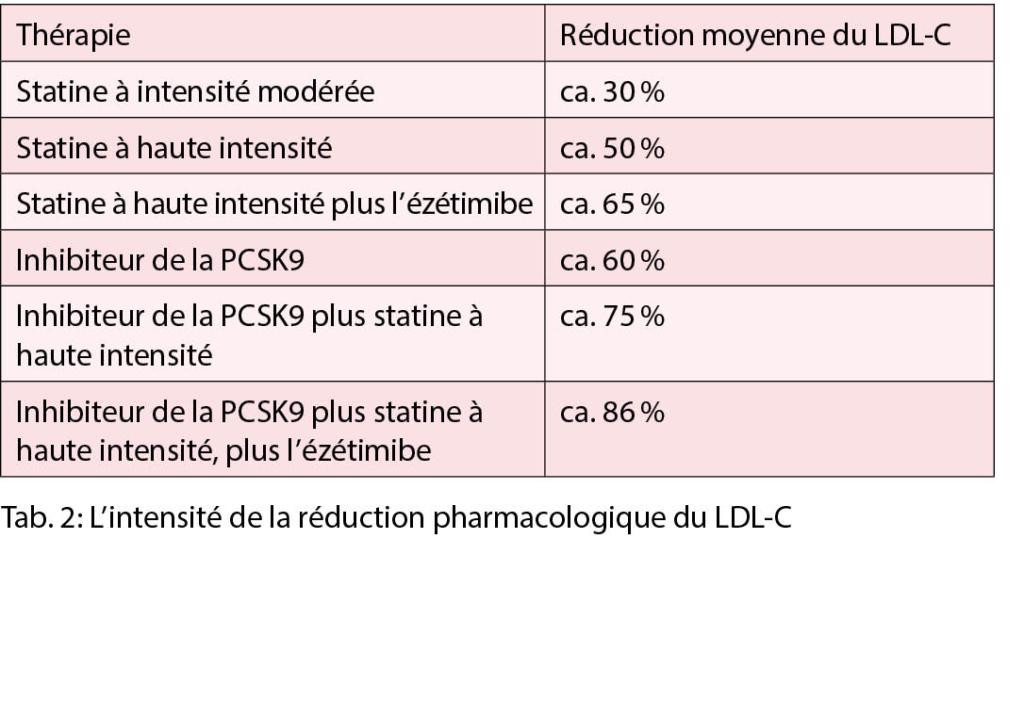
Une comparaison des recommandations de l’ESC/EAS 2016 vs. 2019 est montrée dans la tabelle 1. Pour l’ application pratique, l’ efficacité des différentes procédures de réduction des lipides peut être utile (tab. 2) :
Anticorps monoclonaux contre PCSK9 et événements cardiovasculaires
Les études les plus récentes chez des patients à très haut risque cardiovasculaire qui étaient faites avec les inhibiteurs de PCSK9 l’ évolocumab et l’ alirocumab montraient que la réduction supplémentaire à des niveaux très bas entraînait une réduction relative d’ événements cliniques supplémentaire statistiquement significative (15 % de réduction relative d’ événements cardiovasculaires) avec une sûreté excellente dans les deux études Fourier et Odyssey Outcomes (4, 5).
En tenant compte de ces résultats les nouvelles guidelines recommandent d’ envisager pour les patients avec syndrome coronarien aigu (SCA) dont les taux de LDL-C ne sont pas conformes aux objectifs bien qu’ ils prennent déjà une statine à une dose maximale tolérée et de l’ ézétimibe, l’ ajout d’ un inhibiteur de PCSK9 tôt après l’ événement (si possible pendant l’ hospitalisation pour le SCA) (IIa/C).
Evaluation du risque cardiovasculaire selon calculateur du GSLA
Pour l’ évaluation du risque cardiovasculaire l’ orateur a recommandé le calculateur de risque du GSLA. Il a également mentionné la nouvelle version 2020 du Pocket Guide « Prévention de l’ athérosclérose » disponible chez Medworld AG.
Hypercholestérolémie familiale
L’ hypercholestérolémie familiale (FH) se manifeste à une fréquence très élevée (1 : 200 à 1 : 500). Le diagnostic peut se faire par les critères de la FH des cliniques de lipides néerlandaises qui sont basés sur l’ anamnèse familiale, l’ anamnèse clinique, l’ examen physique et le niveau de LDL-C. FH est gravement sous-diagnostiquée, aussi en Suisse. La survie cumulative de FH traitée avec statines se situe dans les 80 % après 12 ans, alors qu’ elle n’ est que 40 % sans traitement par statines.
L’ orateur a conclu sa présentation avec un concept moderne d’ une stratégie de la réduction des lipides pour diminuer les maladies cardiovasculaires
- Changement de concept I : commencer tôt
- L’ exposition plus basse aux lipides permet d’éviter la formation de lésions
- Changement de concept II : traiter (beaucoup plus) agressivement
- De l’ objectif souhaitable à « l’élimination du LDL-C dans le sang ».
- Changement de concept III : utiliser des stratégies combinées
- La baisse du LDL-C induite par la statine + l’ ézétimibe (+/- un PCSK9mAb) réduit le risque cardiovasculaire
riesen@medinfo-verlag.ch
Références :
1. Ference B et al Low-density lipoproteins cause atherosclerotic cardiovascular
disease. 1. Evidence from genetic, epidemiologic, and clinical studies. A consensus statement from the European Atherosclerosis Society Consensus Panel.
Eur Heart J. 2017;38):2459-2472.
2. Ference B presented at ESC Congress, Paris 2019
3. Mach F. et al. 2019 ESC/EAS Guidelines for the management of dyslipidaemias:
lipid modification to reduce cardiovascular risk. Eur Heart J. 2020; 41:111-188.
4. Sabatime MS et al. Evolocumab and clinical outcomes in patients with cardiovascular disease. N Engl J Med 2017 ;376 :1713-1722
5. Schwartz GG et al. Alirocumab and Cardiovascular Outcomes after Acute Coronary Syndrome. N Engl J Med. 2018; 379: 2097-2107
info@herz+gefäss
- Vol. 10
- Ausgabe 5
- Oktober 2020