- Un nouvel espoir pour le patient polyvasculaire
Deux grandes études récentes, COMPASS et VOYAGER PAD ont montré un potentiel d’ améliorer le pronostic de l’ artériopathie, une des causes principales de mortalité et morbidité des pays industrialisés. La combinaison d’ une faible posologie de Rivaroxaban avec aspirine, nommée « double pathway inhibition » (DPI) permet de diminuer les événements cardiovasculaires. L’ augmentation du risque hémorragique est compensée par le bénéfice chez des patients sélectionnés en respectant les contre-indications.
Zwei bedeutende Studien aus jüngster Zeit, COMPASS und VOYAGER PAD, haben ein Potenzial zur Verbesserung der Prognose der Atherosklerose, einer der Hauptursachen für Mortalität und Morbidität in den Industrieländern, aufgezeigt. Die Kombination einer niedrigen Dosis Rivaroxaban mit Aspirin, bekannt als « Doppelweginhibition » (DPI), reduziert kardiovaskuläre Ereignisse. Das erhöhte Blutungsrisiko wird durch den Nutzen ausgeglichen bei Patienten, die unter Berücksichtigung der Kontraindikationen ausgewählt wurden.
Vignette clinique:
Un homme de 64 ans, avec artériopathie périphérique chronique des membres inférieurs et cardiopathie ischémique stable, vient au contrôle 3 mois après thrombendartériectomie fémorale. L’ intervention a amélioré sa distance de marche (actuellement stade IIB selon Fontaine) et les lésions artérielles sont stables (occlusion chronique des deux artères fémorales superficielles collatéralisées) toutefois, l’ index de pression cheville/bras (Ankle brachial index) a baissé depuis le dernier contrôle. Vous proposez un sevrage du tabac, d’ adapter le traitement hypolipémiant en raison d’ un LDL-cholestérol à 3.6 mmol/L, un exercice physique régulier et vous vous questionnez sur l’ indication d’ un traitement par Rivaroxaban 2 x 2.5 mg en plus de 100 mg d’ acide acétylsalicylique (AAS).
L’ artériopathie des lits vasculaires coronariens, cérébraux et périphériques demeure une des causes principales de mortalité et de morbidité des pays industrialisés. L’ étiologie principale de la maladie cardiovasculaire (CV) est l’ athéromatose. Une occlusion artérielle est souvent déclenchée par une rupture de plaque avec formation de thrombus (1). L’ antiagrégation, bien établie dans la prévention secondaire, n’ est que partiellement efficace. Selon le registre REACH, 12 % des patients sous traitement optimal subissent un événement CV majeur (MACE : major adverse cardiac event) sur 3 ans (2). Une atteinte polyvasculaire augmente la mortalité de 4.7 à 8.8 % et les MACE de 10.5 à 17.9 %. En recherche de meilleurs traitements pour ces patients à haut risque, la combinaison d’ une anticoagulation et antiagrégation a été investiguée. La combinaison d’ antagonistes de la vitamine K avec AAS diminue les occlusions artérielles après infarctus du myocarde ou syndrome coronarien aigu (3) et lors d’ artériopathie périphérique (4), mais le haut risque hémorragique la rend obsolète. L’ arrivée des nouveaux anticoagulants directs avec un profil de sécurité favorable a relancé la question du traitement combiné. Un traitement combiné innovant par rivaroxaban en posologie réduite à 2 x 2.5 mg/jour plus AAS, nommé « double pathway inhibition » (DPI) a montré une efficacité et sécurité favorables dans une étude pilote (5), et a ensuite été comparé à l’ AAS dans deux grandes études prospectives (COMPASS, VOYAGER PAD).
Etude COMPASS
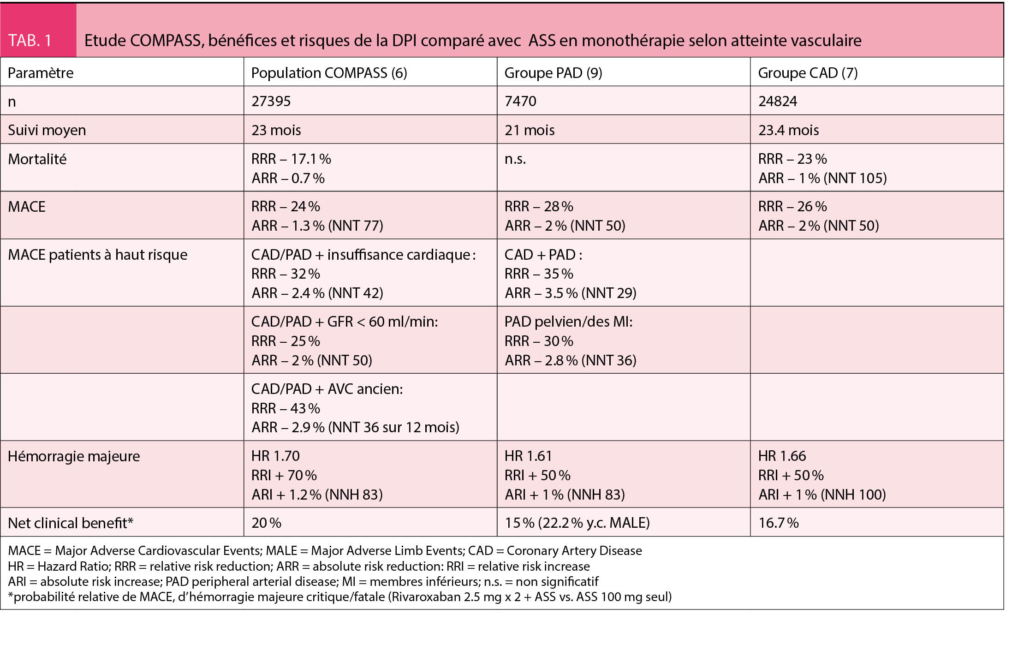
Cette grande étude multicentrique (n = 27395) a évalué le traitement DPI comparé à l’ AAS seul dans l’ artériopathie coronarienne, périphérique ou précérébrale stable. Elle a été terminée précocement en raison d’ une supériorité claire de la DPI (6). La réduction relative du risque était de 18 % pour la mortalité et de 24 % (ARR 1.3 %, NNT 77) pour les événements cardiovasculaires majeurs. Le bénéfice était encore plus marqué en cas d’ artériopathie périphérique (ARR 2 % et NNT 50) et d’ atteinte polyvasculaire (tableau 1). Le traitement combiné augmente légèrement les hémorragies majeures (3.1 % vs 1.9 pour AAS), mais pas les hémorragies fatales et intracrâniennes.
Même si ces résultats montrent un potentiel très important, cette étude a quelques limitations. Les patients sous double antiagrégation ou avec risque hémorragique élevé ont été exclus. La population sélectionnée d’ une étude ne correspond que partiellement à la réalité, raison pour laquelle il faut encore attendre l’ expérience en conditions réelles. L’ interruption précoce d’ une étude a pour risque une surestimation des bénéfices du traitement, et il faut mentionner que > 50 % des patients de l’ étude COMPASS ont été sous IPP. De plus, les femmes étaient faiblement représentées (22%) dans cette étude.
Cependant, malgré ces limitations, l’ étude COMPASS représente un progrès important, surtout pour les patients polyvasculaires. Les sous-groupes avec cardiopathie ischémique, artériopathie périphérique ont été analysés séparément, les résultats sont exposés ci-dessous :
Cardiopathie ischémique
Chez les 90 % des patients de COMPASS avec cardiopathie ischémique, le risque combiné d’ AVC, infarctus myocardique et de mort cardiovasculaire a diminué de 6 à 4 % sous DPI (RRR 26 %, ARR 2 %). La mortalité a diminué de 4 à 3 % (RRR 25 %, ARR 1 %, significatif). Cependant, le taux d’ hémorragies majeures, majoritairement digestives, a augmenté de 2 à 3 %, la probabilité d’ hémorragie intracrânienne étant restée inchangée (7). Le bénéfice clinique net, résumant bénéfices et risques, montre une amélioration relative de 17 % et absolue de 1 % sous DPI, suggérant que le problème d’ hémorragies est bien compensé par les bénéfices. Il faut traiter 72 patients pour éviter un MACE, et 105 pour éviter une mort (number needed to treat : NNT). On attend une hémorragie fatale ou dans un organe essentiel pour 471 patients traités (Number needed to harm : NNH). Le bénéfice est indépendant du temps écoulé depuis l’ infarctus myocardique, et le risque hémorragique est plus important durant la première année de traitement. Les patients > 75 ans ou après pontage aortocoronarien (8) profitent moins de la DPI. Comme l’ étude COMPASS a exclu des patients avec insuffisance cardiaque avec fraction d’ éjection < 30 %, les résultats ne sont pas valables pour ce groupe.
Artériopathie périphérique
Le sous-groupe de COMPASS avec artériopathie périphérique (n = 7470) montre une diminution de MACE de 7 à 5 % (RRR 28 %, ARR 2 %) sous DPI (9). La mortalité reste inchangée. Mais le résultat le plus intéressant est une diminution de presque 50 % du taux d’ événements majeurs de membre et des amputations (major adverse limb events : MALE). L’ ischémie critique d’ un membre est liée à une charge thrombotique importante (10), ce qui pourrait expliquer le bénéfice majeur dans ce sous-groupe de patients.
Etude VOYAGER PAD
Cette deuxième grande étude (n = 6564) a évalué sur 3 ans le bénéfice de la DPI comparé à l’ AAS seul dans l’ artériopathie périphérique après intervention vasculaire avec administration possible de Clopidogrel (51 % de patients) jusqu’ à 6 mois (11). L’ objectif primaire était la diminution d’ ischémie critique d’ un membre, amputation majeure pour indication vasculaire, infarctus du myocarde, accident vasculaire cérébrale (AVC) ischémique et mortalité cardiovasculaire. Sous AAS en monothérapie, un de ces événements est survenu chez presque 20 % des patients. La DPI a diminué le risque de MACE/MALE de 15 % (ARR 2.6 %), et de 32 % (ARR 2.2 %) pour les ischémies aigues. Les courbes des deux groupes se séparent progressivement à partir de 3 mois après intervention. La DPI n’ augmente pas les hémorragies majeures selon les critères TIMI, mais les augmente selon ceux, plus strictes, de l’ ISTH (de 3.08 à 4.3 %), sans effet toutefois sur les hémorragies fatales et intracrâniennes. Sur 12 mois et 10000 patients, la DPI prévient un MALE/MACE chez 181 patients, et provoque 29 hémorragies majeures, montrant un rapport bénéfice-risque favorable.
Une limitation de cette étude est l’ interruption précoce du traitement de 14 % des patients du groupe DPI, ce qui pourrait avoir atténué l’ effet de ce traitement en raison de l’ analyse « intention to treat ».
Conclusions
Pour conclure, les deux études COMPASS et VOYAGER PAD montrent que la DPI est un progrès important dans le suivi de patients polyvasculaires et avec artériopathie périphérique avec faible risque hémorragique. Pour l’ instant, le Rivaroxaban est le seul des anticoagulants oraux directs avec ce bénéfice pronostique démontré.
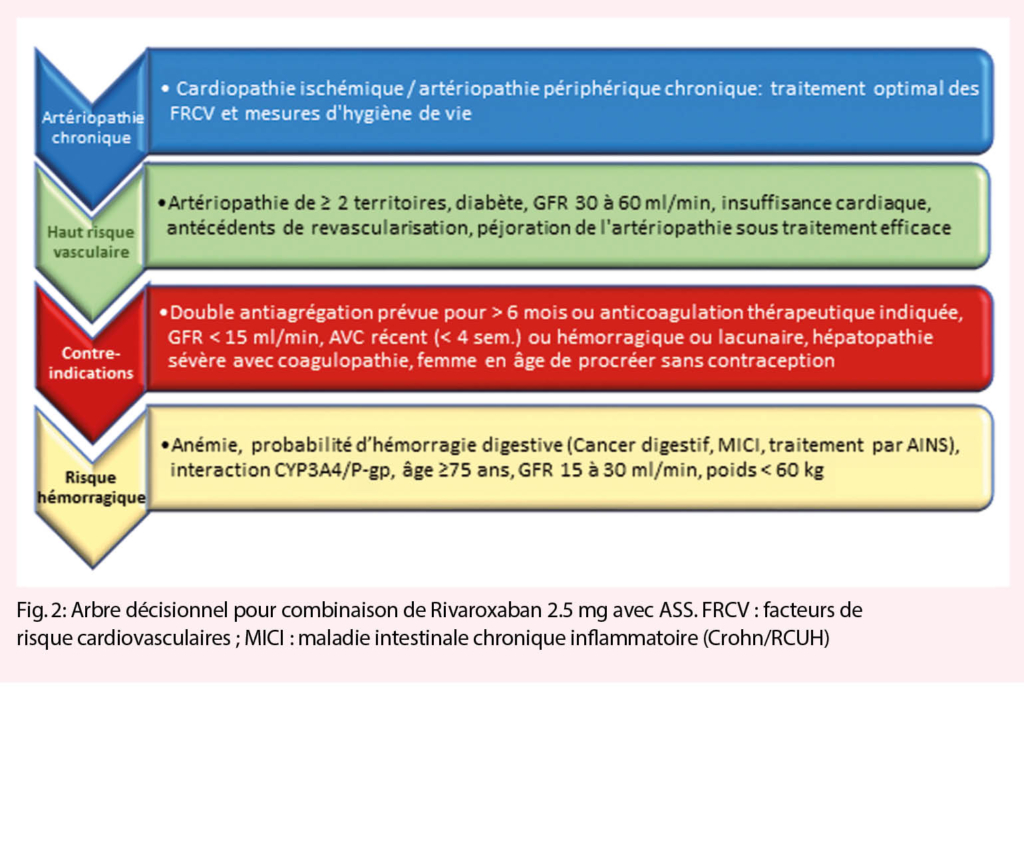
Ces deux études pourraient modifier les recommandations. La décision de prescrire la DPI à un patient doit être individualisée et dépendre du risque ischémique et hémorragique, de la fonction rénale et du potentiel d’ interactions médicamenteuses (Fig. 2).
Copyright Aerzteverlag medinfo AG
FMH Médecine Interne / Angiologie
groupe romand d’ échographie clinique GREC/SGUM
Service d’ angiologie CHUV
Mont Paisible 18
1011 Lausanne
andreas.erdmann@chuv.ch
L’ auteur ne déclare aucun conflit d’ intérêts.
◆ Die Entwicklung der DPI ist ein wichtiger Schritt zur Verbesserung der Prognose von polyvaskulären Patienten.
◆ Patienten mit peripherer arterieller Verschlusskrankheit werden am meisten profitieren.
◆ Die Beachtung von Kontraindikationen und potenziellen Wechselwirkungen ist von wesentlicher Bedeutung.
Messages à retenir
◆ Le développement de la DPI est une étape importante pour améliorer le pronostic des patients polyvasculaires
◆ Les patients avec artériopathie périphérique en bénéficieront le plus
◆ Le respect des contre-indications et potentielles interactions est essentiel
Références :
1. Monroe DM, Hoffman M, Roberts HR. Platelets and thrombin generation, Arterioscler Thromb Vasc Biol 22(9) (2002) 1381 – 1389
2. Alberts MJ, Bhatt DL, Mas JL et al. Three-year follow-up and event rates in the international Reduction of Atherothrombosis for Continued Health Registry. Eur Heart J 2009; 30 (19): 2318–2326
3. Rothberg MB, Celestin C, Fiore LD, Lawler E, Cook JR. Warfarin plus aspirin after myocardial infarction or the acute coronary syndrome: meta-analysis with estimates of risk and benefit. Ann Intern Med. 2005 Aug 16;143(4):241-50.
4. Anand S, Yusuf S, et al. Oral anticoagulant and antiplatelet therapy and peripheral arterial disease. N Engl J Med 2007; 357: 217–227
5. Mega JL, Braunwald E, Wiviott SD, Murphy SA, Plotnikov A, Gotcheva N, Ruda M, Gibson CM. Comparison of the efficacy and safety of two rivaroxaban doses in acute coronary syndrome (from ATLAS ACS 2-TIMI 51). Am J Cardiol. 2013 Aug 15;112(4):472-8.
6. Eikelboom JW, Connolly SJ, Bosch J, Dagenais GR, Hart RG, Shestakovska O, Diaz R, Alings M, Lonn EM, Anand SS, Widimsky P, Hori M, Avezum A, Piegas LS, Branch KRH, Probstfield J, Bhatt DL, Zhu J, Liang Y, Maggioni AP, Lopez-Jaramillo P, O’Donnell M, Kakkar AK, Fox KAA, Parkhomenko AN, Ertl G, Störk S, Keltai M, Ryden L, Pogosova N, Dans AL, Lanas F, Commerford PJ, Torp-Pedersen C, Guzik TJ, Verhamme PB, Vinereanu D, Kim JH, Tonkin AM, Lewis BS, Felix C, Yusoff K, Steg PG, Metsarinne KP, Cook Bruns N, Misselwitz F, Chen E, Leong D, Yusuf S; COMPASS Investigators. Rivaroxaban with or without Aspirin in Stable Cardiovascular Disease. N Engl J Med. 2017 Oct 5;377(14):1319-1330
7. Connolly SJ, Eikelboom JW, Bosch J et al. Rivaroxaban with or without aspirin in patients with stable coronary artery disease: an international, randomised, double-blind, placebo-controlled trial. Lancet 2018; 391: 205–218
8. Lamy A, Eikelboom J, Sheth T, Connolly S, Bosch J, Fox KAA, Zhu J, Lonn E, Dagenais G, Widimsky P, Branch KRH, Bhatt DL, Zheng Z, Straka Z, Dagenais F, Kong Y, Marsden T, Lee SF, Copland I, Yusuf S. Rivaroxaban, Aspirin, or Both to Prevent Early Coronary Bypass Graft Occlusion: The COMPASS-CABG Study. J Am Coll Cardiol. 2019 Jan 22;73(2):121-130.
9. Anand SS, Bosch J, Eikelboom JW, Connolly SJ, Diaz R, Widimsky P, Aboyans V, Alings M, Kakkar AK, Keltai K, Maggioni AP, Lewis BS, Störk S, Zhu J, Lopez- Jaramillo P, O’Donnell M, Commerford PJ, Vinereanu D, Pogosova N, Ryden L, Fox KAA, Bhatt DL, Misselwitz F, Varigos JD, Vanassche T, Avezum AA, Chen E, Branch K, Leong DP, Bangdiwala SI, Hart RG, Yusuf S; COMPASS Investigators. Rivaroxaban with or without aspirin in patients with stable peripheral or carotid artery disease: an international, randomised, double-blind, placebo-controlled trial. Lancet. 2018 Jan 20;391(10117):219-229
10. Narula N, Dannenberg AJ, Olin JW, et al. Pathology of peripheral artery disease in patients with critical limb ischemia.J Am Coll Cardiol 2018;72:2152-63.
11. Bonaca MP, Bauersachs RM, Anand SS, Debus ES, Nehler MR, Patel MR, Fanelli F, Capell WH, Diao L, Jaeger N, Hess CN, Pap AF, Kittelson JM, Gudz I, Mátyás L, Krievins DK, Diaz R, Brodmann M, Muehlhofer E, Haskell LP, Berkowitz SD, Hiatt WR. Rivaroxaban in Peripheral Artery Disease after Revascularization. N Engl J Med. 2020 May 21;382(21):1994-2004.
info@herz+gefäss
- Vol. 10
- Ausgabe 5
- Oktober 2020