- Le cancer de la prostate en cinq questions
Cet article vise à survoler l’ actualité du cancer de la prostate, vu par l’ urologue, au travers de cinq questions permettant de ne couvrir que très partiellement cette thématique étendue. Ainsi la première question traite de l’ incidence du cancer de la prostate et la deuxième passe en revue les différents facteurs de risques. La troisième question introduit le sujet très débattu du dépistage de ce cancer fréquent. La quatrième question fait le point sur la modalité d’ imagerie qui a révolutionné la stratification du risque et le diagnostic. Finalement, la cinquième question met en perspective l’ évolution robotique en chirurgie oncologique de la prostate.
Le cancer de la prostate est le 2ème cancer le plus fréquent chez l’ homme dans le monde, après le cancer du poumon. Toutefois, dans les pays à produit intérieur brut élevé, par exemple les Etats-Unis, l’ Europe de l’ ouest et la Suisse, le cancer de la prostate est de loin le plus fréquent. Il est estimé que plus d’ un million de cancers de prostate sont diagnostiqués dans le monde chaque année, ce qui représente plus de 15% de tous les cancers chez l’ homme (1). Le risque de développer un cancer de la prostate augmente avec l’ âge ; l’ âge moyen au moment du diagnostic est de 69 ans. Il est le plus souvent asymptomatique et de ce fait le dépistage prend tout son sens.
Existe-t-il une augmentation de l’ incidence du cancer de la prostate ?
En raison de l’ augmentation de l’ espérance de vie et de l’ utilisation de moyens de dépistage et de diagnostic, de plus en plus de cancers sont détectés. Grâce aux différents traitements à disposition, l’ espérance de vie après un diagnostic de cancer de la prostate augmente dans la plupart des pays.
L’ incidence du cancer de la prostate varie énormément d’ une région à l’ autre, selon l’ utilisation d’ un dépistage (examen par toucher rectal et dosage du PSA dès 50 ans) et selon le vieillissement et l’ espérance de vie moyenne de la population masculine. Les pays les plus touchés sont les Etats-Unis, l’ Australie et l’ Europe (environ 100 cancers par 100 000 habitants). L’ incidence la plus faible est observée en Asie avec 5-10 cas de cancer de prostate par 100 000 habitants (1, 2). En Suisse, plus de 6 000 hommes sont nouvellement diagnostiqués d’ un cancer de la prostate chaque année. Le cancer de la prostate représente donc de loin le cancer le plus fréquent chez l’ homme suisse, devant le cancer du poumon (2 600 cas par an) et le cancer du côlon (2 400 cas par an). Par comparaison, le cancer le plus fréquemment diagnostiqué chez la femme en Suisse est le cancer du sein (6 000 nouveaux cas par an) (3). Malgré les disparités d’ incidence entre pays, dépendamment des politiques de dépistage, nous assistons à une augmentation de 3-10% de l’ incidence du cancer de la prostate par an dans la majorité des pays européens (4). Le vieillissement de la population et le dépistage expliquent en partie cette augmentation. Fort heureusement, la mortalité liée au cancer de la prostate diminue dans la plupart des pays européens.
A-t-on découvert des facteurs de risque modifiables ?
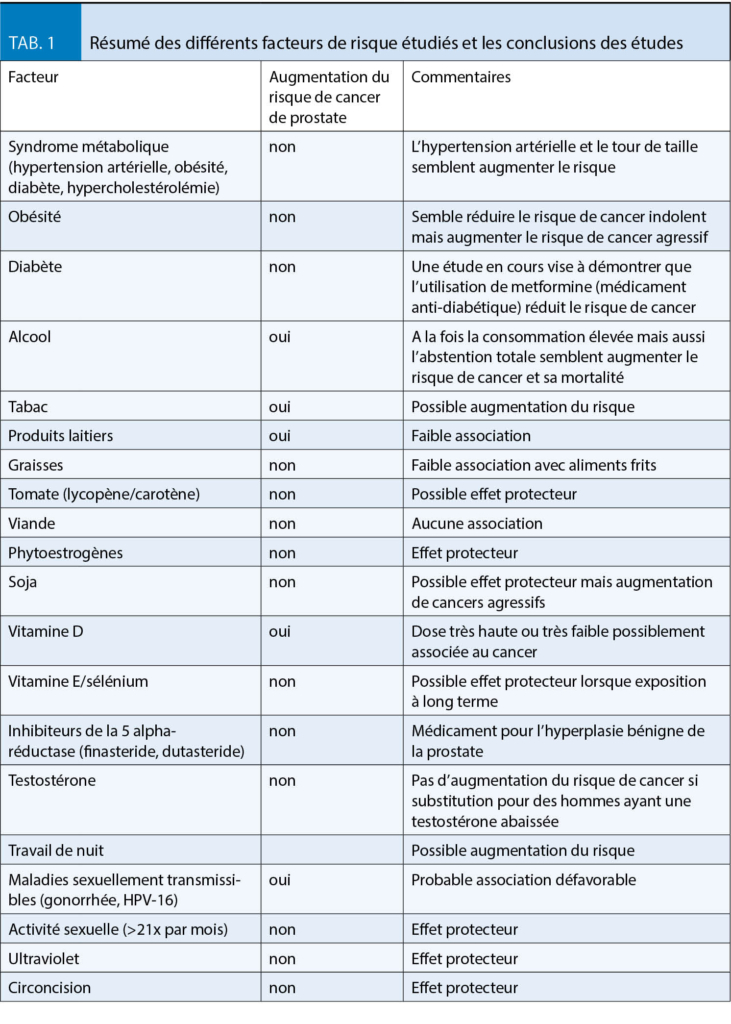
Les causes et facteurs de risque du cancer de la prostate sont partiellement identifiés.
Il existe clairement une prédisposition génétique puisqu’ un homme dont le père a présenté un cancer de la prostate a deux fois plus de risque de développer un cancer qu’ un homme sans histoire familiale de cancer. Si le père et un frère ont été diagnostiqués, ce risque est cinq fois supérieur à la population sans histoire familiale. Si le père et deux frères ont présenté un cancer de prostate, le risque est dix fois supérieur (5, 6). Les hommes d’ Afrique ou de descendance africaine sont plus à risque de développer un cancer de la prostate, souvent aussi à un âge plus jeune et de progression plus agressive (7). Les études génétiques ont identifié plus d’ une centaine de gènes (par exemple GSTP1, TMPRSS2, HOXB13, BRCA1/2) jouant un rôle probable dans la survenue du cancer de la prostate (8). Suite à l’ observation d’ une augmentation du risque de cancer de prostate chez les émigrés japonais (faible risque de cancer de prostate) vivant aux Etats-Unis (9), une multitude de facteurs diététiques et environnementaux ont été suspectés. Toutefois, à ce jour, aucun facteur n’ est clairement établi. Le tableau 1 ci-dessous résume les différents facteurs de risque étudiés et les conclusions des études (10). Toutefois, ces études peinent à établir tout lien de causalité. De ce fait, aucune stratégie préventive n’ est recommandée.
Quel est le rôle du dépistage par le PSA en 2020 ?
Le dépistage du cancer de la prostate est l’ un des sujets les plus controversés de l’ histoire médicale. Inutile donc de tenter de mettre fin au débat en quelque lignes dans cet article. La littérature récente démontre toutefois les aspects suivants :
- Le dépistage permet de détecter plus de cancers à un stade localisé (11).
- Depuis que la US Preventive Services Task Force a découragé le dépistage (12), une augmentation des cas de cancer de prostate métastatique continue d’ être observée au États-Unis (13).
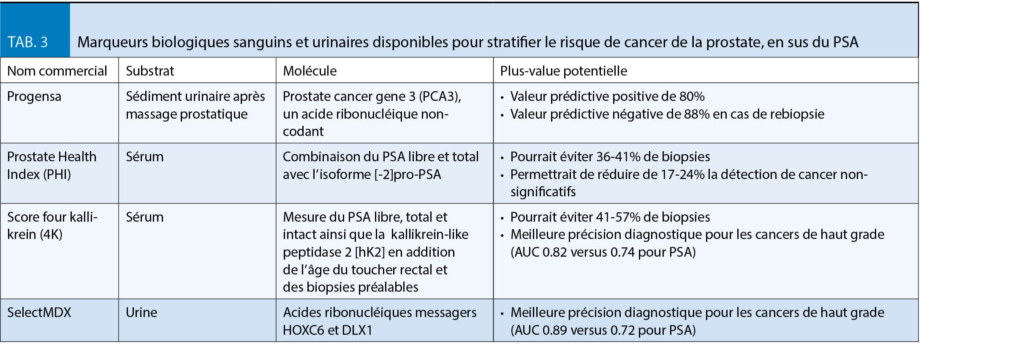
- La mise à jour de l’ étude ERSPC avec un suivi à 16 ans montre des « number needed to screen » et « number needed to treat » intéressants, de 570 et 18 patients, respectivement (14), en dessous des mêmes indices pour le cancer du sein. Sur la base de ces observations, l’ European Association of Urology recommande un dépistage individualisé chez des patients informés à risque de cancer de la prostate (tab. 2) ayant une espérance de vie de >10-15 ans (15). Bien qu’ une multitude d’ autres marqueurs biologiques (sanguins et urinaires, tab. 3) soient disponibles, aucun n’ a pour l’ instant surpassé le PSA en pratique courante (15). Néanmoins, ces derniers permettent souvent une meilleure stratification du risque et pourraient éviter un certain nombre de biopsies (16).
L’ IRM représente-t-elle l’ outil diagnostic ultime ?
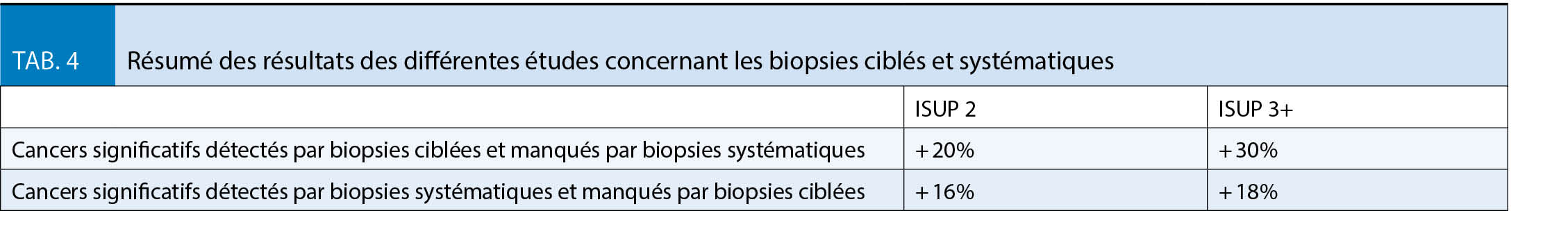
Au cours des 10 dernières années, l’ IRM multiparamétrique de la prostate s’ est progressivement imposée comme un outil de stratification du risque et d’ aide au diagnostic. Elle permet de diagnostiquer et localiser plus de cancers significatifs (ISUP grade ≥2) et moins de cancer non-significatifs (ISUP grade 1 ou cancer de <5mm) (17). Ainsi, le schéma toucher rectal – PSA – biopsies transrectales systématiques (12 biopsies permettant l’ échantillonnage des 6 régions prostatiques) a été modifié par l’ IRM (fig. 1). Avec une sensibilité de plus de 90% pour la détection des cancers significatifs, la question se pose de savoir si les biopsies ciblés (généralement 1-3 biopsies dans la lésion cible visualisée par l’ IRM) seules pourraient être entreprises, en omettant les biopsies systématiques. Le tableau 4 résume les résultats des différentes études (15). Au final, pour l’ instant en pratique courante, les biopsies systématiques et ciblées sont réalisées en complémentarité.
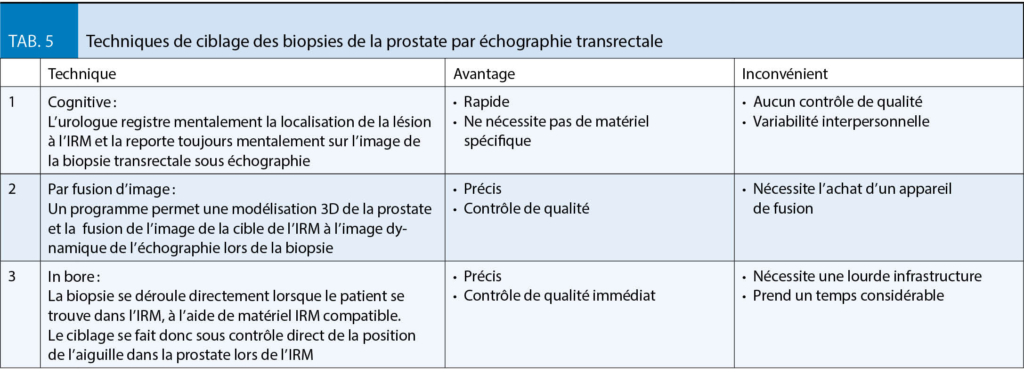
L’ IRM représente donc un outil puissant permettant d’ améliorer la précision du diagnostic et permet une meilleure stratification du risque. Toutefois, la variabilité inter-observateurs n’ est pas encore résolue et limite donc son utilisation à des centres experts. De plus, la méthode de ciblage (tab. 5) peut faire défaut et ainsi aboutir à une biopsie faussement négative.
La chirurgie robotique a-t-elle démontré sa supériorité ?
La chirurgie, comme la radiothérapie, représente le traitement curatif de choix du cancer de la prostate localisé de risque intermédiaire. Elle peut être réalisée par voie ouverte, par laparoscopie standard ou par laparoscopie robot-assistée. L’ évolution robotique combine les avantages de la chirurgie ouverte (manipulation intuitive des instruments simulant le geste de la main du chirurgien, vision 3D) à ceux de la chirurgie laparoscopique (meilleure visualisation du pelvis, diminution des saignements et des infections, réduction de la douleur). Plusieurs études comparant ces différentes techniques n’ ont pas permis d’ asseoir la supériorité de l’ une des techniques sur les autres. Bien que la plupart des études s’ accordent sur une durée de séjour et des pertes sanguines réduites ainsi qu’ une récupération fonctionnelle plus rapide par l’ approche robotique, les résultats oncologiques et fonctionnels à moyen terme semblent comparables (18, 19). Néanmoins, la plupart de ces études sont issues de centres experts ; de ce fait les différences sont certainement marginales et lissées par l’ expérience des chirurgiens et le volume opératoire de ces centres. En pratique, la grande majorité des prostatectomies en Suisse sont réalisées par voie robot-assistée ; la laparoscopie standard a été totalement abandonnée et la chirurgie ouverte est réservée aux rares contre-indications à la chirurgie robotique, aux complications ou aux équipes n’ ayant pas d’ accès au robot.

En définitive, malgré l’ absence de preuves scientifiques formelles de supériorité, la chirurgie robotique s’ impose dans les pays dont le système de santé permet d’ y recourir. Cet outil puissant nécessite toutefois une courbe d’ apprentissage et une maitrise de son environnement afin de parvenir à d’ excellents résultats.
Copyright Aerzteverlag medinfo AG
Spécialiste FMH urologie et urologie opératoire
Urolife
Avenue des Bergières 2
1004 Lausanne
yannick.cerantola@urolife.ch
L’ auteur affirme qu’ il n’ y a pas de conflit d’ intérêts en rapport avec cet article.
- L’ incidence du cancer de la prostate a tendance à augmenter, principalement en raison de l’ augmentation de l’ espérance de vie et des politiques de dépistage
- Les facteurs de risques environnementaux ne sont pas clairement établis. De ce fait, aucune prévention ne peut être recommandée. L’ âge, l’ ethnicité et la génétique représentent des facteurs de risques avérés non modifiables.
- Un dépistage individualisé chez des patients informés, à risque de cancer de la prostate, ayant une espérance de vie de >10-15 ans est recommandé.
- L’ IRM multiparamétrique de la prostate réalisée avant les biopsies permet de diagnostiquer et localiser plus de cancers significatifs (ISUP grade ≥2) et moins de cancer non-significatifs (ISUP grade 1 ou cancer de <5mm).
- Bien que la chirurgie robot-assistée n’ ait pas clairement démontré d’ avantage oncologique ou fonctionnel, cet abord est privilégié dans la grande majorité des pays dont le système de santé permet d’ y recourir. L’ expérience du chirurgien demeure le gage de qualité primordial.
1. Ferlay J, Soerjomataram I, Dikshit R, Eser S, Mathers C, Rebelo M, et al. Cancer incidence and mortality worldwide: sources, methods and major patterns in GLOBOCAN 2012. Int J Cancer. 1 mars 2015;136(5):E359-386.
2. Haas GP, Delongchamps N, Brawley OW, Wang CY, de la Roza G. The worldwide epidemiology of prostate cancer: perspectives from autopsy studies. Can J Urol. févr 2008;15(1):3866‑71.
3. Le cancer de la prostate [Internet]. Ligue contre le cancer. [cité 20 juill 2020]. Disponible sur: https://www.liguecancer.ch/a-propos-du-cancer/les-differents-types-de-cancer/le-cancer-de-la-prostate/
4. Bray F, Kiemeney LA. Epidemiology of Prostate Cancer in Europe: Patterns, Trends and Determinants. In: Bolla M, van Poppel H, éditeurs. Management of Prostate Cancer: A Multidisciplinary Approach [Internet]. Cham: Springer International Publishing; 2017 [cité 13 août 2020]. p. 1‑27. Disponible sur: https://doi.org/10.1007/978-3-319-42769-0_1
5. Hemminki K. Familial risk and familial survival in prostate cancer. World J Urol. avr 2012;30(2):143‑8.
6. Stewart RW, Lizama S, Peairs K, Sateia HF, Choi Y. Screening for prostate cancer. Semin Oncol. févr 2017;44(1):47‑56.
7. Tan DSW, Mok TSK, Rebbeck TR. Cancer Genomics: Diversity and Disparity Across Ethnicity and Geography. J Clin Oncol Off J Am Soc Clin Oncol. 1 janv 2016;34(1):91‑101.
8. Nyberg T, Frost D, Barrowdale D, Evans DG, Bancroft E, Adlard J, et al. Prostate Cancer Risks for Male BRCA1 and BRCA2 Mutation Carriers: A Prospective Cohort Study. Eur Urol. 2020;77(1):24‑35.
9. Breslow N, Chan CW, Dhom G, Drury RA, Franks LM, Gellei B, et al. Latent carcinoma of prostate at autopsy in seven areas. The International Agency for Research on Cancer, Lyons, France. Int J Cancer. 15 nov 1977;20(5):680‑8.
10. Cancer de la prostate [Internet]. Urolife. [cité 20 juill 2020]. Disponible sur:
https://urolife.ch/services/cancer-de-la-prostate/
11. Hayes JH, Barry MJ. Screening for prostate cancer with the prostate-specific antigen test: a review of current evidence. JAMA. 19 mars 2014;311(11):1143‑9.
12. Moyer VA, U.S. Preventive Services Task Force. Screening for prostate cancer: U.S. Preventive Services Task Force recommendation statement. Ann Intern Med. 17 juill 2012;157(2):120‑34.
13. Jemal A, Culp MB, Ma J, Islami F, Fedewa SA. Prostate Cancer Incidence 5 Years After US Preventive Services Task Force Recommendations Against Screening.
J Natl Cancer Inst. 20 mai 2020;
14. Hugosson J, Roobol MJ, Månsson M, Tammela TLJ, Zappa M, Nelen V, et al.
A 16-yr Follow-up of the European Randomized study of Screening for Prostate Cancer. Eur Urol. 2019;76(1):43‑51.
15. Professionals S-O. EAU Guidelines: Prostate Cancer [Internet]. Uroweb. [cité 20 juill 2020]. Disponible sur: https://uroweb.org/guideline/prostate-cancer/#note_106
16. Duffy MJ. Biomarkers for prostate cancer: prostate-specific antigen and beyond. Clin Chem Lab Med CCLM. 25 févr 2020;58(3):326‑39.
17. Drost F-JH, Osses DF, Nieboer D, Steyerberg EW, Bangma CH, Roobol MJ, et al. Prostate MRI, with or without MRI-targeted biopsy, and systematic biopsy for detecting prostate cancer. Cochrane Database Syst Rev. 25 2019;4:CD012663.
18. Yaxley JW, Coughlin GD, Chambers SK, Occhipinti S, Samaratunga H, Zajdlewicz L, et al. Robot-assisted laparoscopic prostatectomy versus open radical retropubic prostatectomy: early outcomes from a randomised controlled phase 3 study.
Lancet Lond Engl. 10 2016;388(10049):1057‑66.
19. Ilic D, Evans SM, Allan CA, Jung JH, Murphy D, Frydenberg M. Laparoscopic and robotic-assisted versus open radical prostatectomy for the treatment of localised prostate cancer. Cochrane Database Syst Rev. 12 2017;9:CD009625.
la gazette médicale
- Vol. 9
- Ausgabe 6
- November 2020