- Neoadjuvante immun-modulierende Radiotherapie in Kombination mit Immuntherapie
Die Schweizerische Arbeitsgemeinschaft für Klinische Krebsforschung (SAKK) stellt in dieser Ausgabe eine Studie vor. Die SAKK ist eine Non-Profit-Organisation, die klinische Studien in der Onkologie durchführt. Bei Interesse für die hier vorgestellte Studie oder falls Sie eine Patientin oder einen Patienten zuweisen möchten, kontaktieren Sie bitte den Studienverantwortlichen (Coordinating Investigator) oder den Studienkoordinator (Clinical Project Manager).
Neoadjuvante immun-modulierende Radiotherapie in Kombination mit Immuntherapie bei nicht-klein-zelligem Lungenkrebs im Stadium III
Patienten mit nicht-kleinzelligem Lungenkrebs im Stadium III können in kurativer Absicht behandelt werden. Dennoch ist die Rezidivrate hoch. Im Rahmen der Studie SAKK 16/18 wird untersucht, ob die Kombination einer Immuntherapie mit einer immun-modulierenden Radiotherapie, die zusätzlich zur Standardtherapie erfolgt, die Prognose verbessern kann.
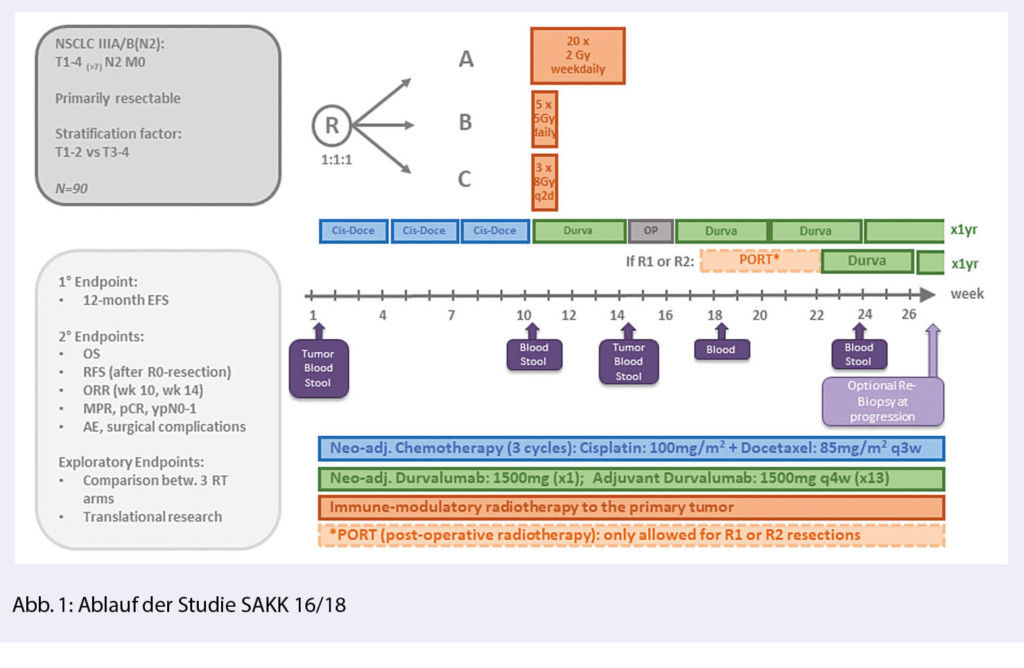
Für Patienten mit einem lokal fortgeschrittenen nicht-kleinzelligen Bronchuskarzinom (NSCLC) im Stadium III mit Befall der N2-Lymphknoten (St. III(N2)) stehen verschiedene multimodale Therapieoptionen zur Verfügung. In der Schweiz besteht die Standardbehandlung für operable Patienten mit einem resezierbaren NSCLC im Stadium III(N2) aus einer neoadjuvanten Chemotherapie (Cisplatin/Docetaxel) mit anschliessender Tumoroperation. Doch obwohl die Behandlung mit kurativer Intention erfolgt, erleiden die meisten Patienten ein Rezidiv. Die 5-Jahres-Überlebensrate beträgt daher nur ca. 40%. In der soeben abgeschlossenen Studie SAKK 16/14 wurde untersucht, ob eine zusätzliche perioperative Immuntherapie mit dem PD-L1 Inhibitor Durvalumab die Prognose verbessert. Es konnte gezeigt werden, dass die Anzahl der Patienten ohne «Ereignis» (Tumorprogress oder Tod, «event-free survival») nach 12 Monaten im Vergleich zu einer historischen Kontrollgruppe mit alleiniger neoadjuvanter Chemotherapie (SAKK 16/00) um mehr als 50% zunimmt (von 48 auf 73%).
Verbessert eine zusätzliche immun-modulierende Radiotherapie die Prognose?
Aus präklinischen Studien und klinischen Beobachtungen gibt es Hinweise, dass eine Bestrahlung der Tumorzellen die antitumorale Immunantwort und damit auch die Wirksamkeit einer PD-L1 Blockade verbessern kann. Es ist aber nicht bekannt, mit welchem Radiotherapieprotokoll (Gesamtdosis, Fraktionierung) dieser «immun-modulierende» Effekt am besten erzielt wird. In der Studie SAKK 16/18 wird untersucht, ob eine zusätzliche immun-modulierende Radiotherapie, welche gleichzeitig mit der präoperativen Immuntherapie mit dem anti-PD-L1 Antikörper Durvalumab appliziert wird, die Prognose im Vergleich zu einer historischen Kontrolle weiter verbessern kann. Hierbei werden nur der Primärtumor oder Anteile davon bestrahlt, um das Risiko zusätzlicher Nebenwirkungen so gering wie möglich zu halten und um die in den zentralen (N2-) Lymphknoten ablaufende Aktivierung des Immunsystems nicht zu beeinträchtigen. Immun- und Radiotherapie erfolgen zusätzlich zur Standardtherapie (neoadjuvante Chemotherapie und Operation). An der Studie können 90 Patientinnen und Patienten mit NSCLC im lokal-fortgeschrittenen Stadium III(N2) teilnehmen.
Behandlung in vier Phasen
Die Therapie innerhalb der Studie gliedert sich in vier Phasen:
1. Standardtherapie: drei Zyklen neoadjuvante Chemotherapie mit Cisplatin und Docetaxel (à je 3 Wochen)
2. Studientherapie: einmalige intravenöse Gabe von Durvalumab und gleichzeitig Beginn der immun-modulierenden Radiotherapie. Die teilnehmenden Patienten werden in drei unterschiedliche Radiotherapie-Gruppen randomisiert – das Ziel ist herauszufinden, ob sich die drei verschiedenen Bestrahlungsprotokolle in der Wirksamkeit unterscheiden:
a) 20 Bestrahlungen à 2 Gray während 4 Wochen
b) 5 Bestrahlungen à 5 Gray während 1 Woche
c) 3 Bestrahlungen à 8 Gray während 1 Woche
3. Standardtherapie: Tumoroperation.
4. Studientherapie: adjuvante Immuntherapie mit Durvalumab, welches nochmals für 1 Jahr alle 4 Wochen intravenös verabreicht wird (insgesamt 13 Infusionen).
Lebenslange Nachbeobachtung
Anschliessend an die Studientherapie folgt die Nachbeobachtungsphase mit regelmässigen Nachkontrollen:
- In den ersten zwei Jahren alle drei Monate,
- In den nächsten drei Jahren alle sechs Monate,
- Ab dem sechsten Jahr nach Therapieabschluss einmal jährlich (lebenslang).
Studienname: Immune-modulatory radiotherapy to enhance the effects of neoadjuvant PD-L1 blockade and neoadjuvant chemotherapy in patients with stage III(N2) non-small cell lung cancer (NSCLC). A multicenter single-arm phase II trial.
Teilnehmende Zentren: Kantonsspital Aarau, Kantonsspital Baden, Claraspital Basel, Universitätsspital Basel, EOC – Istituto Oncologico della Svizzera Italiana, Inselspital Bern, Kantonsspital Graubünden, Hôpital Fribourgeois – Hôpital Cantonal, Hôpitaux Universitaires de Genève, Kantonsspital St. Gallen, Spital STS AG Thun, Kantonsspital Winterthur, Hirslanden Klinik Zürich, UniversitätsSpital Zürich
Coordinating Investigator: Dr. med. Laetitia Mauti, Kantonsspital Winterthur, laetitia.mauti@ksw.ch
Clinical Project Manager: Eloïse Kremer, SAKK Koordinationszentrum Bern, eloise.kremer@sakk.ch
Direktor Tumor- und Forschungszentrum
Kantonsspital Graubünden
7000 Chur
tumorzentrum@ksgr.ch