- Organspende – ein Update
Aus welchem Blickwinkel man auch immer Transplantationsmedizin betrachten mag, sie bleibt in absehbarer Zeit die einzige medizinische Behandlungsform für Menschen mit einem terminalen Organversagen. Der folgende Artikel gibt einen Überblick über die aktuelle Lage des Organspendewesens in der Schweiz, benennt angewandte Formen der Organ- und Gewebespende und zeigt Lösungsansätze auf.
Eine schwer eingeschränkte Organfunktion, die technisch durch eine Dialyse, maschinelle Beatmung oder ein Unterstützungssystem bei Herzinsuffizienz überbrückt werden kann, bedeutet für Patienten eine massive Einschränkung ihrer Lebensqualität und ist nur eine Übergangslösung. Im Fachterminus beschreibt man diese Massnahmen selbstbezeichnend als eine «Brücke» («bridge to transplantation», «bridge to decision», «bridge to recovery»). Die Organtransplantation stellt einen probaten Ausweg aus dieser einschränkenden Abhängigkeit dar. Sie erhöht die Lebenserwartung und steigert die Lebensqualität von Organempfängern (1, 2).
Einer der Hauptfaktoren, die jedoch das Überleben der Patienten auf einer Warteliste massgeblich limitiert, sind fehlende Spenderorgane (3).
Organspende 2019
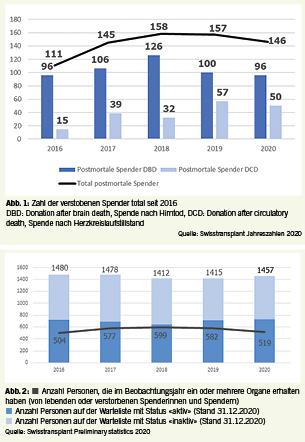
Seit Jahren zeigt sich ein Anstieg der Spenderzahlen, der sich hauptsächlich durch die Organspende nach Herzkreislaufstillstand erklären lässt, deren Wiederaufnahme von Swisstransplant und dem Comité National du Don d’ Organes, CNDO 2009 angestossen wurde. Während die Zahl der Spender nach Hirntod zwischen 96 und 126 jährlich pendelt, zeigt sich ein stetiger Anstieg in der anderen Spendeform. 2020 spendeten 146 verstorbene Personen ihre Organe, davon über die Hälfte nach Herzkreislaufstillstand (Abb. 1). Zudem kam es im gleichen Jahr zu 83 Lebendspenden. Dem gegenüber standen 1457 Personen auf der Warteliste für ein Organ, von denen 519 Personen transplantiert wurden (Abb. 2). Im selben Jahr verstarben 72 Patienten auf der Warteliste (4).
Organspende und COVID-19
Als Konsequenz der oben beschriebenen Lage zeigt sich die Transplantationsmedizin in der Pandemie als ein sehr vulnerables Gebiet. Während der ersten Pandemiewelle im Frühjahr 2020 wurde die Transplantationsaktivität zur Entlastung der Spitäler eingeschränkt. In den stark belasteten Regionen des Tessin und der Romandie konnten einige Organspende-Programme nicht mehr angeboten werden. Transplantationen mit vitaler Indikation wurden jedoch von März bis Mai 2020 dank des Managements der nationalen Zuteilungsstelle Swisstransplant durchgeführt. Gleichzeitig ist die Zahl der postmortalen Spender in dieser Zeit zurückgegangen. Im 3.Quartal dieses Jahres stiegen die Zahlen an Organspenden und Transplantationen wieder an unter Berücksichtigung von genau definierten Bestimmungen im Umgang mit COVID-19 (5). Gleichzeitig wurde die Zahl der Patienten grösser, die dringlich transplantiert werden mussten («urgent listing»).
Die postmortale Organspende
Stimmt der Patient oder dessen Angehörige einer Organ- und Gewebespende zu, so kann diese oft ermöglicht werden. Aus medizinischer Sicht gibt es heute kaum mehr Kontraindikationen für eine Organspende. Hohes Alter (die ältesten Spender waren über 80 Jahre alt), arterielle Hypertonie, koronare Herzkrankheit oder gar Hepatitis machen eine Spende nicht mehr unmöglich (siehe Kasten).

In der Schweiz werden zwei Formen der postmortalen Organspende umgesetzt: die Organspende nach Hirntod (donation after brain death, DBD) und die Organspende nach Herzkreislaufstillstand (donation after circulatory death, DCD).
DBD ist dann möglich, wenn Patienten eine derart schwere zerebrale Schädigung erleiden, dass der Hirntod eintritt. Dieser wird fachärztlich diagnostiziert. 2019 verstarben jeweils über 40% der DBD-Spender an einer Hypoxämie (z.B. nach Reanimation) oder einem zerebrovaskulären Ereignis. 13% fielen einem Schädel-Hirn-Trauma zum Opfer, 3% verstarben an einer bakteriellen Meningitis.
Gibt es eine Zustimmung zur Organspende, so werden nach Feststellung des Hirntodes auf der Intensivstation die einzelnen Organsysteme untersucht. Ein Team von Fachexperten stellt alle relevanten Patientendaten den Transplantationszentren zur Verfügung. Die möglichen Empfänger werden durch ein gesetzlich festgelegtes Vergabesystem ermittelt. Auf der Intensivstation wird der Spender weiterbehandelt. Stehen die Empfänger fest, so erfolgt die Organentnahme durch die jeweiligen Transplantationschirurgen, die sich in das Entnahmespital begeben und das Organ in ihrem Zentrum dem Empfänger schliesslich implantieren.
DCD hat als gleiche Grundbedingung, dass eine letale Schädigung des Gehirnes, bzw. eine letale Pathologie vorliegt. Allerdings muss der Hirntod nicht eintreten. Die Patienten erhalten eine palliative Therapie mit anschliessender Beendigung aller lebenserhaltenden Massnahmen. In dieser Phase haben die Angehörigen die Möglichkeit zur Sterbebegleitung auf der Intensivstation oder im Operationsaal. Der Herzkreislaufstillstand wird echokardiographisch bestätigt. Die Angehörigen verlassen zu diesem Zeitpunkt den Patienten. Nach einer vorgeschriebenen Wartezeit von mindestens fünf Minuten, gefolgt von einer Todesfeststellung beginnt die Operation zur Organentnahme im ähnlichen Rahmen wie bei DBD.
Bei beiden Spenderformen werden die Transplantationszentren zeitgleich aktiv, um die Empfänger für die bevorstehende Operation aufzubieten. Es ist eine logistische Herausforderung, um die Abläufe im Entnahmespital und in den Zentren zu synchronisieren und die Logistik sicherzustellen.
Eine Organspende ist beendet, wenn sich die Angehörigen von dem Leichnam verabschieden konnten und keine Fragen mehr offen sind.
Die Fachexperten der Organspende-Teams sind mit den Familien auch nach der Spende in Verbindung, um ihnen Hilfe bei der Verarbeitung des Todesfalles anzubieten. Spender und Empfänger bleiben anonym.
Lebendspende
In der Schweiz können die Niere oder ein Teil der Leber von lebenden Spendern transplantiert werden. 2019 haben zwei Personen einen Leberanteil und 110 Personen eine ihrer Nieren gespendet. Etwa 40% der Nierentransplantationen in der Schweiz sind Lebendspenden. 2019 sanken die Spenderzahlen (Abb. 3).
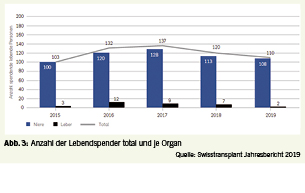
Die Lebend-Nierentransplantation zeigt gegenüber der Transplantation von verstorbenen Spendern einige Vorteile, ist jedoch abhängig von der ABO-Kompatibilität von Spender und Empfänger (6). Bei der Nierenspende gibt es die Möglichkeit einer gerichteten Spende (Spender und Empfänger kennen sich, z.B. Verwandte, Partner, Freunde) oder einer nicht gerichteten Spende (Spender und Empfänger kennen sich nicht, sog. altruistische Spende). Die letztere Spendeform kommt sehr selten vor. Beide Spendeformen müssen durch ein unabhängiges psychologisches Gutachten beurteilt werden. Es wird überprüft, ob der Entscheid freiwillig ist und ohne jeglichen finanziellen Anreiz gefällt wurde.
Die Spender müssen hierzu umfassend aufgeklärt werden. Die Entnahme stellt einen operativen Eingriff dar, der mit einem Risiko belegt ist (endoskopische oder retroperitoneoskopische Entnahmen sind je nach Situs möglich). Darüber hinaus muss sich der Spender über die längerfristigen, lebenslangen Folgen der Spende im Klaren sein.
Die Spende eines Leberanteils ist möglich, weil die Leber als einziges solides Organ die Fähigkeit zur Regeneration besitzt. Die Lebendleberspende hat zum Ziel, dem Empfänger ein funktionsfähiges Organ zu transplantieren, gleichzeitig aber den Spender durch die Entnahme gesundheitlich nicht zu beeinträchtigen. Je nach Situs werden ca. 60% der Leber entnommen. Sowohl im Spender als auch im Empfänger wächst das Organ fast wieder auf die ursprüngliche Grösse an. Die Spende eines Leberanteils ist mit höheren diagnostischen, intra- und postoperativen Risiken verbunden als die Nierenspende. Die Auswahl von Spender und Empfänger sind bei dieser Transplantation massgeblich für das Ergebnis.
Gewebespende
Im Vordergrund steht vor allem die Spende der Cornea. Diese Spende kann post mortem erfolgen. Bei jedem Todesfall im Spital kann deswegen die Frage nach einer Hornhaut-Spende gestellt werden. Dennoch ist die Ablehnung einer Cornea-Spende höher als bei Organen. Viele Patienten und Angehörige verbinden mit den Augen ein hoch sensibles Organ und können sich eine Entnahme nicht vorstellen, selbst wenn sie wissen, dass am Leichnam äusserlich diese nicht zu erkennen ist. Durch die Pandemie sind die Spenderzahlen in ganz Europa deutlich zurückgegangen und schränken die medizinische Versorgung schweizweit ein.
Die fehlende Willensäusserung
Aktuell kann jede Person in der Schweiz Organspender werden, die zu Lebzeiten zugestimmt hat. Leider findet sich nur selten eine Willensäusserung, wenn eine Spende in Frage käme. Dies führt die Angehörigen in ein Dilemma: wenn Menschen mit Verlustängsten und dem Tod eines nahestehenden Angehörigen umgehen müssen, können sie laut Transplantationsgesetz stellvertretend im Sinne des Verstorbenen über eine Organ- und Gewebespende entscheiden. Diese Frage findet zu dem ungünstigsten Zeitpunkt statt. In ca. 60% der Fälle entscheiden sie sich dagegen. Umfragen zeigen aber, dass 80% der Schweizer Bevölkerung einer Organspende positiv gegenüberstehen. Um diese Diskrepanz aufzuheben, versuchen mehrere Institutionen, die Bevölkerung zu sensibilisieren.
Das Bundesamt für Gesundheit fordert in Medien-Kampagnen die Bürger auf, Ihren Willen bzgl. Organspende zu dokumentieren. Eine mündliche Aussage gegenüber nahestehenden Personen genügt (zuletzt «Sag es auf Deine Art aber sag es», BAG-Kampagne auf YouTube (7)) (Abb. 4).

Die Volksinitiative «Organspende fördern – Leben retten» zielt auf die gleiche Problematik ab. Aktuell muss ein Patient oder dessen Angehörige einer Organspende zustimmen. Bei einer Widerspruchslösung muss der Organspende aktiv widersprochen werden, andernfalls wird von einer Zustimmung ausgegangen. Der Bundesrat stimmt der Initiative im Grundsatz zu, verlangt aber zusätzlich, dass der fehlende Widerspruch mit der Grundhaltung des Patienten durch ein Gespräch mit den Angehörigen abgeglichen werden muss. Nun berät das Parlament über die Initiative.
Swisstransplant hat ebenfalls reagiert, in dem die Stiftung seit 2018 ein Nationales Organspenderegister anbietet. In diesem Register können sich Menschen für oder gegen eine Organspende aussprechen, und definieren, ob ein spezielles Organ oder Gewebe nicht gespendet werden soll. Sie können jederzeit ihre Entscheidung im Register ändern (www.organspenderegister.ch). Dieses Register wird abgefragt, wenn auf einer Intensivstation die Aussage zur Organspende ermittelt werden muss. Bei Abfassung des Artikels haben sich über 100 000 Personen eingetragen.
Aus intensivmedizinischer Sicht sind Patientenverfügungen zudem sehr hilfreich. Neben einer Schilderung der persönlichen medizinischen Situation der Patienten und ihrer Wertehaltung entlastet eine Willensäusserung bezüglich Organ- und Gewebespende alle involvierten Personen.
Somit sorgt die Organ- und Gewebespende in der Schweiz weiterhin dank der ambitionierten Tätigkeit aller beteiligten Institutionen für das Überleben von schwerstkranken Patienten mit einem sonst terminalen Organversagen. Neben den aktuellen Folgen der Pandemie stellt die immer noch niedrige Zahl an Organ- und Gewebespendern eine grosse Herausforderung für die Versorgung dieser Patienten dar. Eine Verbesserung kann erreicht werden, indem die Bevölkerung dazu motiviert wird, ihren Willen bezüglich Organspende zu dokumentieren, idealerweise im Organspenderegister, sonst als Organspenderausweis oder in einer Patientenverfügung. Dadurch werden Angehörige im Ernstfall entlastet und die Bürger in der Schweiz aufgefordert, sich mit diesem Aspekt auseinander zu setzen. Dazu wird weiterhin die Unterstützung auf allen gesellschaftlichen Ebenen benötigt: die Politik, die involvierten Institutionen (Spitäler, Swisstransplant, Kantone und BAG) und die Grundversorger im Rahmen ihrer beratenden Funktion.
Copyright bei Aerzteverlag medinfo AG
Leiter Organspendenetzwerk Luzern
Oberarzt Intensivmedizin Luzerner Kantonsspital
Luzerner Kantonsspital, Spitalstrasse, 6000 Luzern 16
christian.brunner@luks.ch
Der Autor ist Mitglied des Comité national de Don d’ organes, CNDO.
◆ Eine Organspende stellt nach wie vor für Patienten mit einem terminalen Organversagen den einzigen Weg zu einer besseren Lebensqualität und längerer Lebenserwartung dar.
◆ Zu den Spendeformen zählen die Lebendspende, die postmortale Spende nach Hirntod oder Herzkreislaufstillstand und die Gewebespende.
◆ Der Hauptfaktor, der massgeblich das Überleben der potenziellen Empfänger vermindert, ist der Mangel an Spendeorganen. Die COVID-19-Pandemie hat die Situation verschärft.
◆ Eine fehlende Aussage zur Organspende bringt die Angehörigen in ein Dilemma und führt häufig zu einer Ablehnung.
◆ Ein grosser Beitrag kann durch die Hausärzte geleistet werden durch Beratung und Dokumentation in einer Patientenverfügung, einem Spendeausweis oder im Nationalen Organspenderegister. Hausärzte, die eine Registrierung in ihrer Praxis anbieten wollen, erhalten auf Anfrage Unterstützung durch Swisstransplant (8).
1. Chambers DC. The International Thoracic Organ Transplant Registry of the International Society for Heart and Lung Transplantation: 37th adult lung transplantation report — 2020; focus on deceased donor characteristics, J. Heart Lung Transplant 2020; 39(10):1016-1027
2. Khush KK. The International Thoracic Organ Transplant Registry of the International Society for Heart and Lung Transplantation: 37th adult heart transplantation report—2020; focus on deceased donor characteristics, J. Heart Lung Transplant 2020; 39(10):1003-1015
3. Young KA. The future of Lung Transplantation, Chest 2019; 155(3): 465 – 473
4. https://www.swisstransplant.org/de/infos-material/statistiken/jahreszahlen/
5. https://www.swisstransplant.org/de/infos-material/fuer-fachpersonen/informationen-zum-coronavirus/
6. Hilbrands LB. Latest developments in living kidney donation, Curr Opin Organ Transplant. 2020;25(1):74-79.
7. Bundesamt für Gesundheit, Organspende-Kampagne: «Sag es auf deine Art. Aber sag es.», Online-Spot 2020, abrufbar unter https://www.youtube.com/watch?v=RCDKLRN1CM4
8. info@swisstransplant.org
der informierte @rzt
- Vol. 11
- Ausgabe 3
- März 2021