- Comment arrêter le dénosumab ?
L’ anticorps monoclonal dénosumab s’est révélé remarquablement efficace dans le traitement de l’ostéoporose par une action cellulaire inhibant la maturation des ostéoclastes. Le contrôle de la résorption osseuse est puissant mais limité dans le temps, ce qui justifie une stricte observation de l’espacement semestriel des injections (1). A son arrêt, certains sujets sont exposés à un risque élevé de nouvelles fractures vertébrales multiples et sévères qui ont retenu l’attention du monde médical dès 2016. La stratégie de prévention de ces complications fait l’objet de cet article qui propose un suivi régulier des marqueurs de la résorption osseuse (MRO) et l’instauration d’un complément thérapeutique. La fracture vertébrale aiguë survenue dans ce contexte fera l’objet d’une approche spécifique.
Vignette clinique
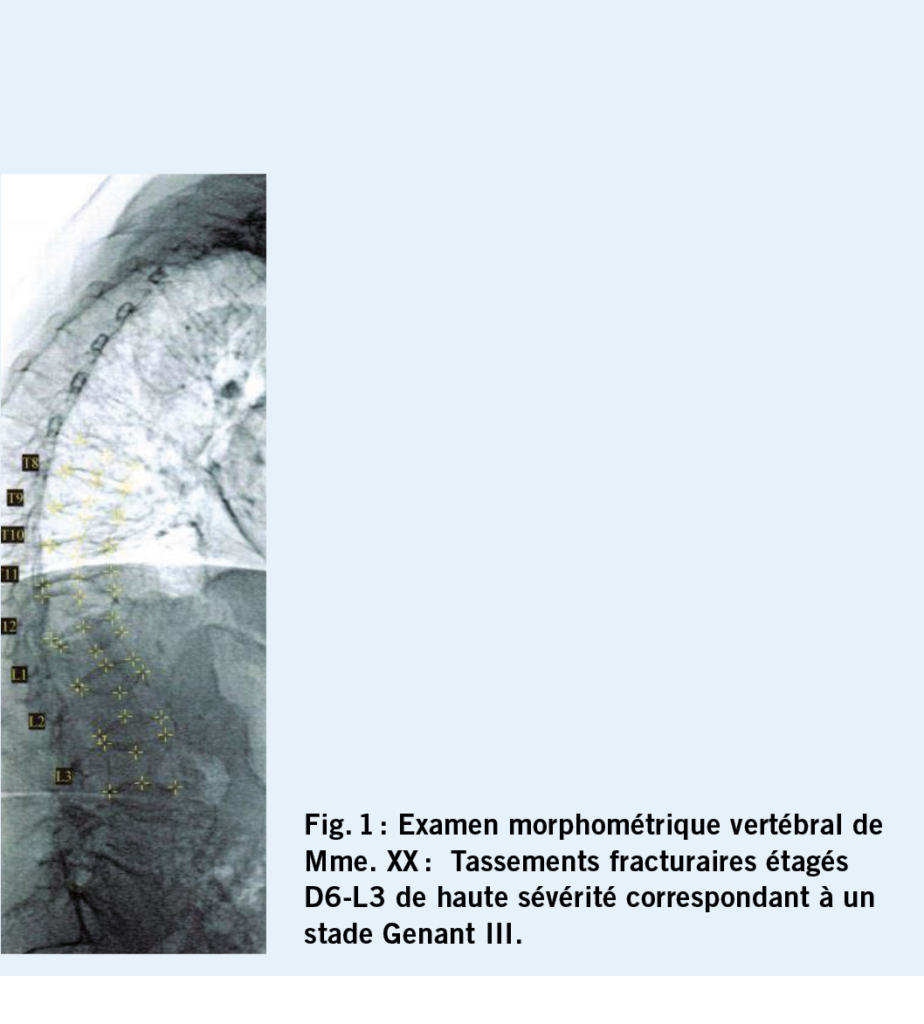
Madame XX, *1939, bénéficie d’ un traitement de dénosumab in-
stauré en 2014, interrompu en 2016 en raison de douleurs musculosquelettiques attribuées au traitement. Son remplacement par alendronate n’ est pas mieux toléré et le traitement est abandonné, relayé par la suite par tériparatide en 2018 lorsque des tassements vertébraux multiples sont constatés. Les β-crosslaps sériques sont très nettement augmentés 1470 ng/l, vitamine D3 43,7 ng/l, normale, de même que les autres paramètres du métabolisme phospho-calcique. L’ examen densitométrique fait état d’ une perte osseuse de 13,9 % depuis 2016, la morphométrie vertébrale met en évidence des tassements vertébraux étagés de D6 à L3.
Place et efficacité du dénosumab (Prolia®)
Admis en Suisse en 2010 dans le traitement de l’ ostéoporose, des métastases osseuses de tumeurs cancéreuses et de la prévention de la perte osseuse liée aux traitements d’ anti-aromatases ou des analogues de la LHRH, le dénosumab est un anticorps monoclonal dirigé contre le RANK-ligand et agit comme un inhibiteur puissant de l’ action des ostéoclastes. Il exerce un effet préventif favorable hautement significatif chez 68 % des femmes ménopausées traitées à la suite d’ une fracture ostéoporotique (2).
L’ avantage de son utilisation en injections sous-cutanées semestrielles, son efficacité clinique et son excellente tolérance en font un agent thérapeutique puissant reconnu et doté d’ une sécurité à l’ emploi fiable (3). Sa place thérapeutique a été fixée dans les recommandations 2020 de l’ Association suisse contre l’ ostéoporose (4) qui apportent davantage de clarté dans le choix des options thérapeutiques.
L’ amélioration des scores densitométriques, la réponse clinique, la fin d’ un traitement concomitant antihormonal ou corticoïde peuvent justifier toutefois une vacance thérapeutique, voire l’ arrêt du médicament. Toutefois, l’ augmentation continue des gains thérapeutiques au long cours démontrée par les études cliniques justifie la poursuite du traitement jusqu’ à une durée totale de 10 ans. L’ arrêt du traitement se fait lorsque les conditions spécifiées par la figure 2 sont remplies.
Risques encourus à l’ arrêt du dénosumab
L’ arrêt du traitement est suivi d’ un rebond des MRO (5). En 2016, une publication suisse attire l’ attention sur la survenue de fractures vertébrales multiples sévères dans l’ année suivant la fin du traitement (6). Celles-ci surviennent dans un délai de 7 à 20 mois après la dernière injection (7) et concernent
1 à 10 % des sujets ayant reçu plus d’ une dose de dénosumab (8, 9). Cet effet rebond a fait l’ objet d’ un communiqué commun entre Swissmedic et la firme Amgen (10). La durée du traitement, des antécédents de fractures vertébrale antérieures ou concomitantes au traitement favorisent sa survenue (4), en revanche, un traitement antérieur par un bisphosphonate semble avoir un effet protecteur (10, 11). Les fractures s’ étendent en moyenne sur 5 vertèbres et s’ accompagnent d’ une élévation majeure des MRO, de même que d’ une perte significative de la densité osseuse et sont attribuées à une activation massive des ostéoclastes chez les sujets concernés (11, 12).
Règles de prévention de nouvelles fractures
Compte tenu de données épidémiologiques encore floues et de critères discriminatoires dénués de spécificité, une stratégie préventive à large échelle sera donc nécessaire pour préserver tous les patients menacés par ce tsunami ostéoclastique.
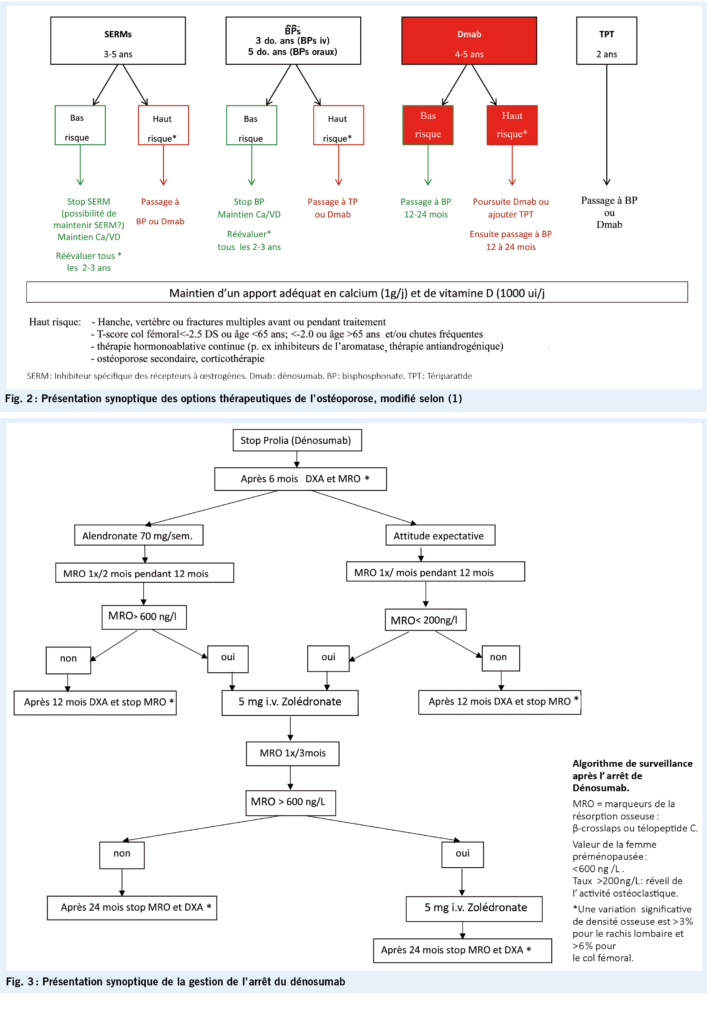
Le large écho médiatique engendré par la publication de cet effet rebond (13) a fortement ébranlé la confiance de nos patients. Une information détaillée et transparente est donc indispensable pour s’ assurer de leur adhérence aux différentes étapes de leur suivi à l’ arrêt du dénosumab (fig. 3).
Pendant le traitement : l’ intervalle entre les injections doit être suivi scrupuleusement. Idéalement, une éventuelle intervention dentaire devrait avoir lieu durant le 5ème mois après la dernière injection sans interruption subséquente du traitement (14).
L’ élévation persistante des MRO proscrit le recours à des gestes à risque par manipulations vertébrale ou vertébroplastie.
A l’ arrêt du traitement : Le risque de rebond se manifestera au plus tôt 6 mois après la dernière injection. A cette échéance, on procède à un bilan préalable comprenant une densitométrie et un dosage des MRO ( β-crosslaps ou télopeptide C, à prélever le matin à jeun et avant 10h ). Une intervention thérapeutique recourra exclusivement à un bisphosphonate puissant tel que l’ alendronate ou le zolédronate selon le protocole suivant en privilégiant pour notre part la prescription d’ alendronate d’ emblée :
Schéma Alendronate :
– Débuter l’ alendronate à une dose de 70 mg/sem., 6 mois après la dernière injection de dénosumab
– Doser ensuite les MRO tous les 2 mois
– Si MRO > 600 ng/l, procéder à une perfusion de 5 mg de zolédronate et passer au schéma zolédronate.
Schéma Zolédronate :
– Doser les MRO 6 mois après l’ arrêt de dénosumab à répéter ensuite mensuellement
– Si MRO > 200 ng/l, effectuer une perfusion de 5 mg de Zolédronate.
– Après zolédronate, contrôler MRO trimestriellement et procéder à une nouvelle perfusion de zolédronate dès qu’ ils excèdent 600 ng/l .
Cette surveillance thérapeutique sera poursuivie pendant une durée de deux ans et sera ponctuée par une densitométrie de contrôle annuelle. L’ absence de perte osseuse significative, de même qu’ un taux de MRO < 600 ng/l permet d’ envisager une pause thérapeutique après la première année (14, 15).
Destinée à l’ ensemble des patients traités par dénosumab, la prise en charge contrôlée dès son arrêt va certainement s’ affiner progressivement et permettre de cibler plus précisément les situations à risque. Dans l’ immédiat, un suivi systématique évitera bien des complications et en particulier leur cortège de souffrances.
La fracture vertébrale aiguë après l’ arrêt du dénosumab
Une nouvelle fracture vertébrale exigera un contrôle IRM. L’ urgence de la situation justifiera le recours à un traitement antirésorbeur puissant et rapidement efficace tel que le denosumab, 60 mg par voie s.c. dont l’ effet antirésorbeur est pratiquement immédiat dès les premiers jours (13). Dans un deuxième temps, l’ indication à un anabolisant osseux tel que le tériparatide ou un de ses biosimilaires fera l’ objet d’ une concertation avec le spécialiste des maladies osseuses (14,15).
Remerciements : Nous remercions le Dr Eloi Baumgartner, Porrentruy, pour la mise à disposition des illustrations et résultats de la vignette
clinique.
Copyright Aerzteverlag medinfo AG
Chefärztin
Hôpital du Jura
2800 Delémont
Roxana.Valcov@h-ju.ch
Institut de Radiologie du Jura Bernois (IRJB) Judexa
2610 Saint-Imier
michel.braun_judexa@hin.ch
MB : Remboursement de frais lors de cours de formation (Amgen) ; RV : C.d’I. en lien avec l’ostéoporose (Amgen 2020).
En outre, honoraires de consultation (Pfizer) et pour des activités scientifiques (Abbvie, ACR Pharma Talent Experts). Remboursement de frais
lors de cours de formation (Amgen et Pfizer 2020, Abbvie, Celgene et Menarini).
◆ Remarquablement efficace, décrié volontiers à tort, le dénosumab occupe une place de choix dans le traitement de l’ ostéoporose.
◆ L’arrêt du traitement au dénosumab est associé à un risque élevé de fractures dues au rebond ostéoclastique.
◆ Une stratégie systématique avec densitométrie osseuse de contrôle et surveillance régulière des marqueurs de la résorption osseuse est recommandée.
◆ Le recours à une thérapie reposant sur le zolédronate est de première importance dès la mise en évidence d’une reprise significative de la résorption osseuse.
1. Jusqu’ où et jusqu‘ à quand traiter l‘ostéoporose ? Brigitte Uebelhart, Serge
Ferrari, Revue Médicale Suisse. 2017;13:859-62
2. Denosumab for prevention of fractures in postmenopausal women with osteoporosis. Cummings SR et al. New England Journal of Medicine 2009;361:756-765.
3. 10 years of denosumab treatment in postmenopausal women with osteoporosis: Results from the phase 3 randomized FREEDOM trial and open-label extension. Bone HG et al. Lancet Diabetes Endocrinol 2017 (Jul 7):513-23
4. 2020 recommandations for osteoporosis treatment according to fracture risk from the Swiss Association against Osteoporosis (SVGO).: Swiss Med Wkly. 2020; 150:w 20352
5. Effects of Denosumab Treatment and Discontinuation on Bone Mineral Density and Bone Turnover Markers in Postmenopausal Women with Low Bone Mass. Bone HG, et al. JCEM 2011;96:972-80
6. Severe spontaneous vertebral fractures after denosumab discontinuation: 3 cases reports. Aubry-Rozier B et al. Osteoporos Int. 2016;27:1923-5
7. Clinical features of 24 patients with rebound-associated vertebral fractures after denosumab discontinuation: systematic review and additional cases. Anastasilakis AD, al. J Bone Miner Res 2017;32:1291-6
8. Discontinuation of denosumab and associated fracture incidence: analysis from FREEDOM and its extension. Brown JP, et al. Journal of Bone and Mineral Research 2016 31 (Supplement 1). (Available at: http//www.asbmr.org/education/AbstractDetail?aid= 03c2777e-2cd5-4b06-8ffe-0bef664a71
9. Fracture Risk Following Intermission of Osteoporosis Therapy. Dennison EM et al. Osteoporosis int. 2019;30:1733-43
10. https://www.swissmedic.ch/swissmedic/fr/home/medicaments-a-usage-humain/surveillance-du-marche/health-professional-communication–hpc-/dhpc-xgeva_denosumab.html
11. Retrospective Evaluation of Serum CTX Levels After Denosumab Discontinua-
tion in Patients with or without Prior Exposure to Bisphosphonates. Uebelhart
et al. Osteoporos Int. 2017;28:2701-2705.
12. Increased osteclastogenesis in patients with vertebral fractures following discon-
tinuation of denosumab treatment. Anastasilakis AD et al. European Journal of Endocrinology2017;176:677-83
13. https://www.rts.ch/play/tv/369/video/osteoporose-le-remede-peut-etre-pire-que-le-mal–hopitaux-et-ems-soigner-cest-aussi-bien-nourrir?id=9276926
14. Comment gérer l’ effet rebond à l’ arrêt du dénosumab et éviter les fractures vertébrales multiples ? Gonzalez Rodriguez E et al. Revue Médicale Suisse 2019;15:831-5
15. Colloque MRP. HUG ; 15.05.2019. De Moustier B., Osteoporosis drug treatment: duration and management after discontinuation. A position statement from the Swiss Association against Osteoporosis (SVGO/ASCO). Meier C., et al. Swiss Medical Weekly.2017;147 (10):4414/S
la gazette médicale
- Vol. 10
- Ausgabe 2
- März 2021