- Genetische Beratung bei Schwangeren
In den letzten Jahren sind die Möglichkeiten für vorgeburtliche Risikoabschätzungen und die Diagnose genetischer Erkrankungen in der Schwangerschaft sehr viel umfangreicher aber auch präziser geworden. Die Schwangerschaftsvorsorge ist zu einer personalisierten Medizin für Mutter und Kind herangewachsen, die immer individuellere, aber auch komplexere Beratungen erfordert. Im Folgenden soll eine Auswahl von zunehmend wichtigen Aspekten der genetischen Beratung bei Schwangeren vorgestellt werden.
Die «Genetische Beratung» und ihre Inhalte wurden erstmals 1975 von der American Society of Human Genetics definiert. Die Genetische Beratung ist ein persönlicher Kommunikationsprozess, der sich mit dem Auftreten oder dem möglichen Risiko des Auftretens einer genetischen Erkrankung sowie deren Abgrenzung zu einer nicht genetisch bedingten Erkrankung bei der/dem Ratsuchenden oder in seiner Familie auseinandersetzt (1).
Sie erlaubt der oder dem Ratsuchenden die medizinischen, psychologischen und familiären Konsequenzen einer genetischen Erkrankung zu verstehen.
Genetische Informationen können eine bedeutende Rolle für die gesundheitliche Entwicklung und für die individuelle Lebensplanung des Einzelnen einschliesslich seiner reproduktiven Entscheidungen haben. Sie können nicht nur die Patienten selbst, sondern auch deren Partner, Nachkommen oder weitere Familienangehörige betreffen. Der Prozess der genetischen Beratung integriert daher die Interpretation des Stammbaums und der persönlichen Krankengeschichten der Familienmitglieder, um das Risiko für eine Erkrankung und/oder das Wiederholungsrisiko zu bestimmen. Sie vermittelt Informationen zur Vererbung, Möglichkeiten der Diagnostik, Behandlung, Prävention und bestehenden Ressourcen. Der Beurteilung von genetischen Merkmalen, medizinischen Befunden einschliesslich genetischer Laborbefunde und Erkrankungswahrscheinlichkeiten sowie auch der Beratung vor und nach genetischen Untersuchungen kommt daher eine besondere Bedeutung zu. Eine genetische Beratung ist ergebnisoffen und nicht direktiv zu führen, sodass die oder der Ratsuchende informierte, eigenständige und tragfähige Entscheidungen treffen kann. Individuelle Werthaltungen sowie die psychosoziale Situation müssen beachtet und respektiert werden.
Einzelheiten sowie allgemeine Inhalte zur genetischen Beratung im Rahmen der Verordnung genetischer Untersuchungen sind in der Schweiz durch das «Bundesgesetz über genetische Untersuchungen beim Menschen» (GUMG) gesetzlich geregelt (2). Jeder Arzt/jede Ärztin, der/die eine genetische Beratung durchführt, muss Kenntnis hiervon haben. Das Gesetz legt unter anderem fest, dass insbesondere auch pränatale genetische Untersuchungen vor und nach der Durchführung von einer nicht direktiven fachkundigen genetischen Beratung mit Dokumentation des Gesprächs begleitet sein müssen (Art. 14, GUMG).
Im Folgenden werden einige wichtige Aspekte vorgestellt, die vor allem die Beratung von Schwangeren betreffen. Ausführliche Richtlinien zur genetischen Beratung sind von den Fachgesellschaften für Medizinische Genetik publiziert.
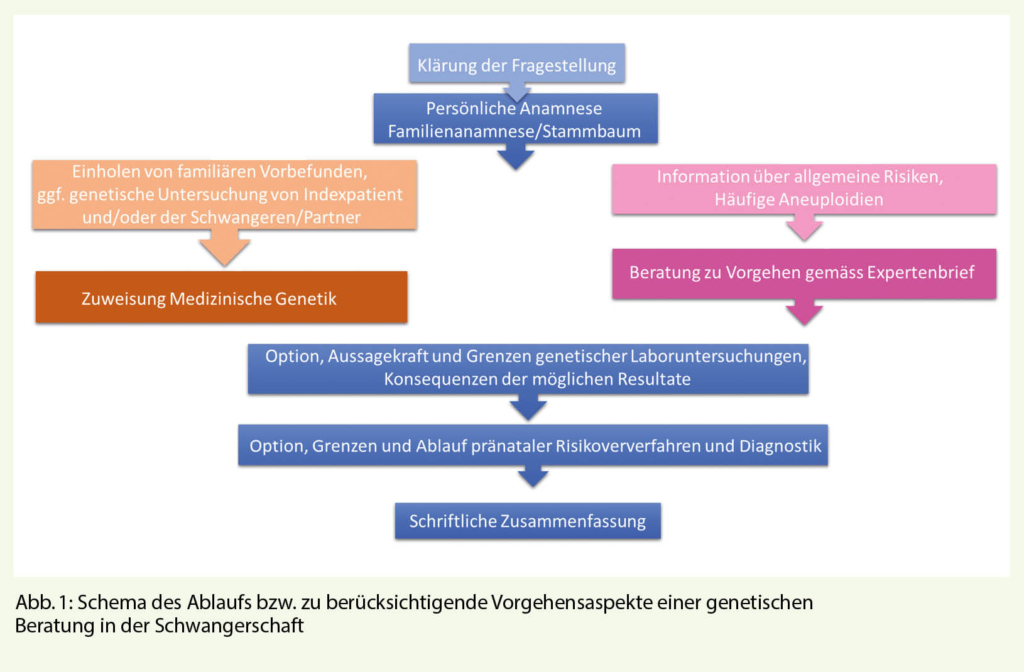
Erfassung des Ausgangsrisikos
Für jede Schwangerschaft besteht grundsätzlich ein Risiko der Fehlentwicklung. Das Basisrisiko für ernste Erkrankungen des Neugeborenen liegt bei etwa 1-2% und bei mindestens 3-5%, schliesst man weniger schwere, oft gut behandelbare Beeinträchtigungen der kindlichen Entwicklung sämtlicher Ursachen ein. Die heutigen zunehmend vielfältigen Möglichkeiten bereits vorgeburtlich fetale Fehlentwicklungen zu erkennen und/oder genetische Erkrankungen zu untersuchen bzw. ein erhöhtes Risiko für solche zu erkennen und zu präzisieren, erfordert mehr denn je bei jeder Schwangeren zunächst klinisch ein a-priori-Risiko zu ermitteln. Nur so kann auch beraten werden, welche Optionen zum weiteren Vorgehen sinnvollerweise in Frage kommen, und der Schwangeren selbst frühzeitig die Möglichkeit gegeben werden, auch unter persönlichen Gesichtspunkten zu überlegen, welche Untersuchungen sie wahrnehmen möchte oder ablehnt. Vielen Schwangeren wird erstmals überhaupt die Möglichkeit einer Fehlentwicklung einer Schwangerschaft bewusst, und die meisten Patientinnen haben sich bisher nicht mit den Möglichkeiten und Konsequenzen aber auch Grenzen vorgeburtlicher Untersuchungen auseinandergesetzt.
Die Bedeutung einer ausführlichen persönlichen Anamnese und auch der Familienanamnese zur Erfassung von einem erhöhten Ausgangsrisiko wird häufig unterschätzt (3). Dazu gehört das aktive Erfragen von körperlichen und/oder kognitiven Entwicklungsstörungen, Fehlbildungen, häufigen Fehlgeburten, Totgeburten, Konsanguinität und Ethnizität usw. Zusätzliche genetische Untersuchungen des Indexpatienten und ggf. Trägerabklärungen der Schwangeren und/oder des Partners müssen dann diskutiert werden, um das definitive Risiko zu ermitteln. Bei Kenntnis von Familienmitgliedern mit angeborenen Fehlbildungen und/oder einer angeborenen genetischen, chromosomalen oder monogenen Erkrankung oder Hinweisen auf eine solche können je nach Situation Screening-Untersuchungen für die häufigen Trisomien unzureichend, sogar kontraindiziert sein. Eine spezifische Pränataldiagnostik kann indiziert sein, oder aber auch ein erhöhtes familiäres Risiko für das werdende Kind ausgeschlossen oder unwahrscheinlich werden. Eine interdisziplinäre Zusammenarbeit mit Fachärzten der medizinischen Genetik kann gerade bei der Beurteilung solch oft doch komplexer Situationen zielführend sein.
Risikoabschätzungsverfahren
In Schwangerschaften ohne erhöhtes individuelles Risiko spielen Untersuchungen zur Abschätzung des Risikos für die häufigen zahlenmässigen Chromosomenstörungen der Chromosomen 21, 13 und 18 sowie auch Ultraschalluntersuchungen zur Erkennung fetaler Fehlentwicklungen eine besondere Rolle, da solche alle Schwangerschaften betreffen können.
Heute müssen daher idealerweise vor oder zu Beginn jeder Schwangerschaft mögliche Verfahren der Risikoabschätzung und Diagnose von häufigen Chromosomenstörungen besprochen werden. Ziel dieser prä- oder postkonzeptionellen genetischen Beratung ist die Diskussion der Aussagekraft und der Grenzen von verschiedenen nicht-invasiven Untersuchungsverfahren, wenn die Eltern dieses Vorgehen nicht generell ablehnen. Dazu gehören heute der Ultraschall einschliesslich der Messung der Nackentransparenz und der Ersttrimestertest sowie der nicht-invasive Pränataltest (NIPT) an mütterlichem Blut. Der Expertenbrief Nr. 52 zur pränatalen nicht-invasiven Risikoabschätzung fetaler Aneuploidien der interdisziplinären Arbeitsgruppe der Akademie für feto-maternale Medizin und der Schweizerischen Gesellschaft für Medizinische Genetik stellt die in der Schweiz empfohlenen Vorgehensweisen, die in dieser Form auch von der OKP mitgetragen werden, im Detail dar (4). Im Gespräch mit der Patientin soll ein Grundverständnis der klinischen Zusammenhänge und Testprinzipien vermittelt werden. Auch Informationen über mögliche Folgeentscheidungen, die aufgrund der Resultate auf die Schwangere zukommen, müssen diskutiert werden. Detektionsraten, positiv- und negativ-prädiktive Werte der verschiedenen Testverfahren müssen bei der Beratung berücksichtigt werden.
Insbesondere beim NIPT muss darauf hingewiesen werden, dass auffällige Befunde durch eine diagnostische Chromosomenuntersuchung an Chorionzottenmesenchym oder Fruchtwasser bestätigt werden müssen, da diskordante Befunde aus biologischen Gründen vorkommen. Plazentare Mosaizismen, «vanishing twin», mütterliche Erkrankungen und mütterliche Chromosomenanomalien können ursächlich sein, da die sogenannte freie «fetale» DNA im mütterlichen Blut plazentar ist (Zytotrophoblast) und die freie maternale DNA mitanalysiert wird (5). Manche dieser Limitationen wie z.B. ein bekannter vanishing Twin oder bestimmte mütterlicher Erkrankungen können von vorneherein die Aussagekraft des NIPTs senken und deslhalb auch eine Kontraindikation sein. Die Schwangere muss auf mögliche Zufallsbefunde, die auch sie selbst betreffen können, vor der Untersuchung hingewiesen werden. Hinweise auf u.a. maternale Tumoren sind berichtet. Methodisch bedingt können Zufallsbefunde zu anderen Chromosomen als den Chromosomen 21, 13 und 18 auftreten. Mit der Schwangeren muss eine Vereinbarung getroffen werden, ob sie solche Zufallsbefunde zur Kenntnis nehmen möchte.
Verschiedene Labors bieten zudem über die häufigen Aneuploidien hinaus die Untersuchung der Geschlechtschromosomen und seltenerer Chromosomenanomalien wie z.B. Mikrodeletionen an, hier muss auf den sehr limitierten prädiktiven Wert hingewiesen werden.

Erste Studien prüfen den Einsatz von NIPT als first-line Risikoscreening in Niedrigrisikoschwangerschaften, also nach unauffälliger Vorgeschichte und Ersttrimesterultraschall (6, 7). Auch hier scheint sich die Kombination aus Ultraschall einschliesslich Messung der Nackenfalte und, wenn unauffällig, NIPT als beste Risikoabschätzung für die häufigen Trisomien herauszukristallisieren. Der Nutzen der Ausweitung des NIPT auf die genomweite Untersuchung anderer Chromosomen wird noch debattiert. Bei allerdings noch sehr beschränkten Patientenzahlen ist wahrscheinlich nur in weniger als 1% ein auffälliger Befund in sonst unauffälligen Schwangerschaften zu erwarten und nach ersten Zahlen werden im Mittel nur etwa 20% dieser Anomalien tatsächlich den Fetus klinisch relevant betreffen (6). Der unbestrittene Wert des NIPT in der Senkung der Zahl der diagnostischen Punktionen könnte so wieder gemindert werden.
Bei Ultraschallanomalien, erhöhter Nackentransparenz und/oder fetalen Fehlbildungen bleibt die diagnostische Chromosomenuntersuchung an Chorionzotten und Fruchtwasser mittels hochauflösenden Microarrays erste Wahl, da bei dieser Indikation primär ein deutlich erhöhtes Risiko auch für andere seltenere Chromosomenanomalien besteht. Das eingriffsbedingte Risiko für Fehlgeburten ist dabei in den Händen erfahrener punktierender Ärzte sehr niedrig und sollte vor allem bei klar bestehender Indikation nicht zugunsten weniger aussagekräftiger Verfahren überbewertet werden. Neben ursächlichen Chromosomenstörungen muss abhängig von den klinischen Befunden auch an monogene genetische Syndrome gedacht werden, die über die neuen Verfahren der Hochdurchsatzsequenzierung (HDS) mittels Panel- und Exomsequenzierungen diagnostiziert werden können. Klinische Differenzialdiagnosen, Beratung und Auswahl zu Testverfahren sollten in Expertenzentren diskutiert und beraten werden. International wird empfohlen Indikationsstellung und Beratung bei HDS-Untersuchungen Spezialisten der Medizinischen Genetik zu überlassen.
Bei allen Untersuchungen müssen auch die weiter bestehenden Restrisiken bei unauffälligen Befunden kommuniziert werden.
Fazit
Die Entwicklungen der Ultraschalldiagnostik und neuer genomischer Technologien in vorgeburtlichen Risikoabschätzungen und diagnostischen Untersuchungen genetischer Erkrankungen führen zu Möglichkeiten der individuelleren Betreuung von Schwangerschaften. Sie verursachen jedoch auch einen höheren Aufwand in der genetischen Beratung der Schwangeren, um den Patientinnen eine für sie selbst vertretbare Vorgehensweise zu ermöglichen. Die detaillierte Familienanamnese hat bei der Identifizierung von spezifischen Diagnosen und Risiken eine besondere Bedeutung und ist Voraussetzung für eine zielgerichtete und kompetente Beratung zu weiteren Untersuchungsverfahren und Interpretation der Ergebnisse. Verfahren zur Risikoabschätzung der häufigen Aneuploidien sollten allen Schwangeren angeboten werden, weitere Untersuchungen hängen von Befunden einschliesslich der Ultraschalluntersuchungen ab. Der Ausschluss einer spezifischen Erkrankung oder einer Gruppe von Erkrankungen wie Chromosomenanomalien wird nicht selten als Nachweis der Gesundheit des Kindes fehleingeschätzt (8). Daher muss erwähnt werden, dass pränatale Untersuchungen ein erhöhtes Risiko oder eine spezifisch untersuchte Erkrankung ausschliessen, jedoch nicht ein gesundes Kind garantieren können. Bei komplexen Fragestellungen wird eine interdisziplinäre Zusammenarbeit entscheidend sein, um eine qualitativ gesicherte Patientenversorgung zu gewährleisten. Dabei ist nicht zu vergessen, dass vorgeburtliche Untersuchungen eine Option sind und die werdenden Eltern bzw. die Schwangere letztendlich entscheidet, ob und in welcher Konsequenz sie die heutigen Möglichkeiten wahrnehmen möchte.
Bei diesem Artikel handelt es sich um einen Zweitabdruck des in info@gynäkologie 04-2021 erschienen Originalartikels.
Copyright bei Aerzteverlag medinfo AG
FMH/FAMH Medizinische Genetik, Ärztliche Leiterin der Medizinischen Genetik, Institut für Medizinische Genetik und Pathologie,
Universitätsspital Basel
Schönbeinstrasse 40
4031 Basel
isabel.filges@usb.ch
Die Autorin hat keine Interessenskonflikte in Zusammenhang mit diesem Artikel deklariert.
◆ Die genetische Beratung ist freiwillig, erfolgt ergebnisoffen, nicht-direktiv und umfassend.
◆ Die Familienanamnese hat für die Identifikation eines a priori erhöhten Risikos für genetische Erkrankungen eine besondere Bedeutung in Bezug auf die weitere individuelle Wahl der pränatalen Untersuchungsverfahren.
◆ Verfahren zur Risikoabschätzung häufiger Chromosomenanomalien sollten allen Schwangeren angeboten werden.
◆ Bei komplexen Fragestellungen wird empfohlen, Fachärzt*innen für Medizinische Genetik zu involvieren.
1. Harper PS, Hodder A: Practical genetic counselling. 7th edition. 2010
2. Bundesgesetz über genetische Untersuchungen beim Menschen (GUMG): ww.bag.admin.ch
3. McClatchey T et al.: Missed opportunities: unidentified genetic risk factors in prenatal care. Prenat Diagn 2018;38(1): 75-79 4
4. Ochsenbein N et al.: Pränatale nicht-invasive Risikoabschätzung fetaler Aneuploidien. Expertenbrief Nr. 52
5. Bianchi DW: Cherchez la femme: maternal incidental findings can explain discordant prenatal cellfree DNA sequencing results. Genet Med 2018;20(9):910-917
6. Van Opstal et al.: Origin and clinical relevance of chromosomal aberrations other than the common trisomies detected by genome-wide NIPS: results of the trident study. Genet Med 2018; 20(5): 480-485
7. Van der Meij KRM et al. TRIDENT-2: National implementation of Genome-wide non-invaisve Prenatal Testing as a First-Tier Screening Test in the Netherlands. Am J Hum Genet. 2019;105(6):1091-1101
8. Moog U, Riess O (Hg.): Medizinische Genetik für die Praxis. Georg Thieme Verlag 2014
der informierte @rzt
- Vol. 11
- Ausgabe 10
- Oktober 2021