- Ist ein Vorhofflimmern-Screening heute zu empfehlen?
Heute ist zum Vorhofflimmern (VHFLi) -Screening das gelegentliche Pulstasten bei Patienten älter als 65 Jahren und/oder das 1-2 Kanal-EKG über ≥ 30 Sekunden nicht mehr das einzige Verfahren. Das 12-Ableitungs-EKG bleibt der Goldstandard für eine Rhythmusdiagnose, dieses ist aber oft nicht im entscheidenden Moment verfügbar.
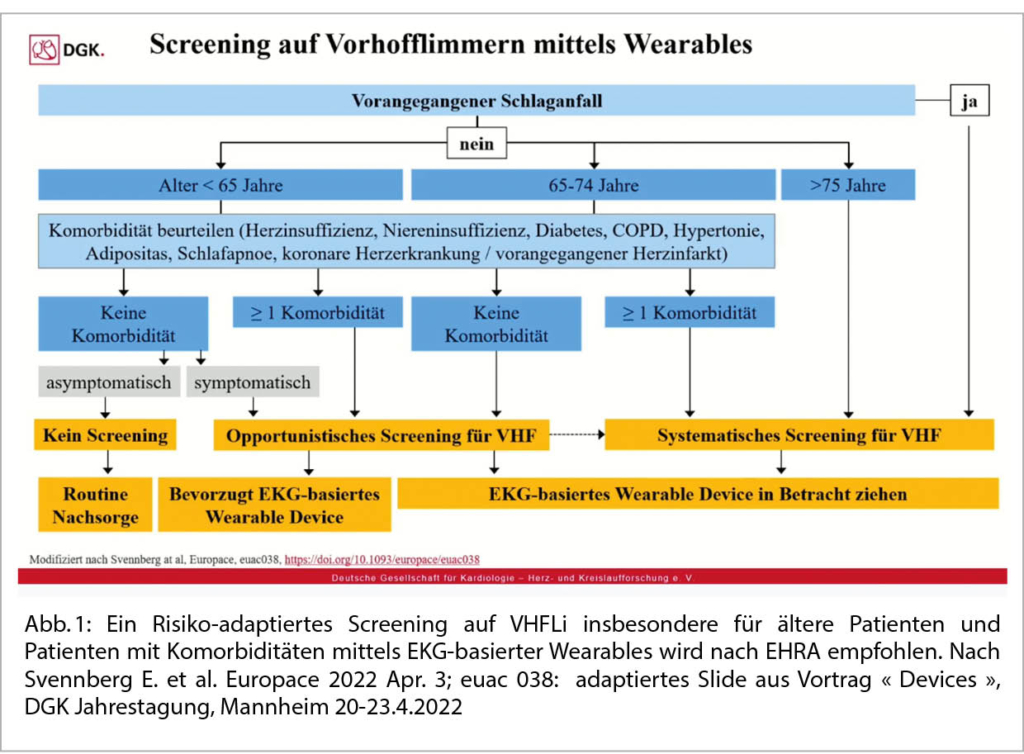
Paroxysmale- und Symptom-korrelierte Arrhythmien können neben den bisherigen Abklärungen mit Holter-EKGs, Patch-EKG, Eventgeräten oder Loop Rekordern (ILR) auch mit Ein-Kanal EKG-Wearables z.B. mit einer Smartwatch (Finger an Uhrenkrone entspricht am Handgelenk Abl. I) oder mit einem Smartphone mit entsprechendem App (PPG) oder einem Fitnessarmband beurteilt werden. Die tragbaren Devices haben den Vorteil, dass sie bei korrekter Anwendung einen längeren Zeitraum erfassen, praktisch und bequem sind. Die wichtigsten Empfehlungen nach EHRA lauten: Die EKG-basierten Wearables sind geeignet, eine Korrelation zwischen Symptomen und Rhythmusstörungen (RS) aufzudecken. Bei paroxysmalen RS können sie als «Event-Rekorder» dienen, um die RS zu detektieren. In der Diagnostik sind EKG-basierte Systeme den PPG-Geräten (pulsatile Veränderungen analog O2-Sättigungs Messung) vorzuziehen. Diese eignen sich zur Bestätigung einer normalen Herzfrequenz und einem normalen Herzrhythmus. Wenn das PPG-Screening auf Vorhofflimmern hinweist, sollte zusätzlich eine EKG-basierte Methode verwendet werden, um die Diagnose zu bestätigen. Wearables können auch als Screeninginstrumente bei Menschen ohne Symptome eingesetzt werden. Risiko und Nutzen eines Screenings muss aber sorgfältig abgewogen werden! Konkret wird im EHRA-Leitfaden ein Screening auf VHFli empfohlen bei: Patienten mit Schlaganfall-Anamnese, Patienten >75 Jahre, Patienten in einem Alter zwischen 65 und 74 Jahren mit Komorbiditäten gemäss Abbildung 1.
Ohne Begleitkrankheiten kann das Screening bei symptomatischen Patienten <65 Jahre auch PPG-basiert sein. PPG- oder EKG-basierte Geräte werden der Pulspalpation für das VHFLi-Screening vorgezogen. Wenn während des Screenings Vorhofflimmern diagnostiziert wird, sollten die Patienten durch einen Arzt informiert, für die OAC-Behandlung beurteilt und die Risikofaktoren für das Vorhofflimmern behandelt werden (1).
Trotz besserer Möglichkeiten der Arrhythmiedetektion hat sich an der Bewertung der US-Expertengruppe gegenüber 2018 auch im aktuellen Statement ohne Symptome oder Anzeichen für VHFLi systematisch nach einer subklinischen Arrhythmie zu suchen nichts geändert: «Bei asymptomatischen Patienten > 50 Jahre reicht die gegenwärtige Evidenz nicht aus, um die Balance zwischen Nutzen und Schaden eines Screenings auf Vorhofflimmern beurteilen zu können». Dies ist aber kein Plädoyer gegen ein Screening! Basis der US-Experten bilden Daten aus 26 Studien mit insgesamt 113’784 Personen, darunter 12 Studien, welche seit 2018 hinzugekommen sind (2). Unklar bleiben die Konsequenzen welche sich aus den besseren Detektionen eines VHFLi ergeben. Unklar bleibt vorerst auch noch der Stellenwert der Photoplethysmographie (PPG) per Smartphone für ein sicheres VHFli Screening. In der Fitbit Heart Studie konnte in 30-minütigen Ruheaufzeichnungen mit VHFLi mit zusätzlicher späterer EKG-Pflaster-Aufzeichnung in 32% ein tatsächliches VHFli nachgewiesen werden (AHA Tagung 2022). In Zukunft kann wahrscheinlich auch eine Schlafapnoe durch PPG erkannt werden.
Nützt eine Antikoagulation bei subklinischem (asymptomatischem) VHFli Screening? Diese Frage ist heute noch offen! Ein Nutzen konnte bei der STROKE STOP Studie, wo bei 75-76 j. Patienten (N=7173) über 2 Wochen 2x tgl. mit einem 1-Kanal EKG-Wearable gescreent wurde, nachgewiesen werden. Diese Patienten mit VHFLi erhielten eine konsequente OAK. Die Studie zeigte einen geringen Nettonutzen, dass das Screening in älteren Bevölkerungsgruppen sicher und vorteilhaft ist (3). Kein Nutzen ergab sich bei der LOOP-AF Studie mit einem ILR bei 6004 Patienten mit Stroke Risikofaktoren über 64 Monate. Es konnte 3x mehr VHFli detektiert werden, aber trotz einer OAK in diesem Kollektiv konnte keine signifikante Stroke- resp. Embolie Verminderung über die Zeit nachgewiesen werden (4). Somit bleibt diese Diskussion weiterhin offen. Eine weltweite grosse Metaanalyse (AFFECT-EU) von 8 VHFLi Screening Studien ist noch länger ausstehend. Diese Screeningverfahren sind wahrscheinlich kosteneffizient.
Heute wird gemäss Experten eine OAK bei einem CHADS-VASc Score ≥ 2 beim Mann resp. ≥ 3 bei der Frau und einer VHFLi-Dauer > 24 Stunden empfohlen. Unklar ist die Datenlage bei einer Dauer von 5 Minuten bis 24 Stunden. Hier fehlen heute noch Studiendaten. Alle Patienten sollten nach einem Schlaganfall ein Monitoring primär von 24 Stunden erhalten. Bei fehlendem VHFLi-Nachweis zusätzliche 72 Stunden Aufzeichnung
(I B). Je nach Risiko kann diese Dauer verlängert werden (II aB).

Dr. med. Urs Dürst, Forch
u.n.duerst@ggaweb.ch
Zelglistrasse 17
8127 Forch
u.n.duerst@ggaweb.ch
1. E. Svennberg et al. Europace 2022; 1-27, euac038,
https://doi.org/10.1093/europace/euac038
2. US Preventive Services Task Force. Screening for Atrial Fibrillation. JAMA 2022;327(4):360-367
3. E. Svennberg et al. Lancet August29, 2021
4. J.H. Svendsen et al. Lancet August29, 2021
info@herz+gefäss
- Vol. 12
- Ausgabe 4
- Juli 2022