- Welche Ärzte brauchen wir in 10 Jahren
Das Hauptprogramm der ZAIM MEDIDAYS 2022 wurde mit einem Symposium über die Zukunft der Gesundheitsversorgung und die künftige Ausbildung von Ärzten eröffnet.
Welche Ärzte brauchen wir für die Gesundheitsversorgung in der Zukunft?
Die drei Themen Veränderung am Arbeitsmarkt, Berufs- oder Versorgungssystem sowie die Zukunft und ihre Auswirkungen auf den Arztberuf wurden von Dr. Christof Schmitz behandelt. Der Referent zeigte zunächst die Anzahl Krankenhausmitarbeiter pro 1000 Einwohner im Jahre 2019 in verschiedenen Ländern. Die Schweiz hat in dieser Hinsicht eine super-komfortable Situation, wie der Referent feststellte. Sie liegt an der Spitze mit über 25/1000 vor dem vereinigten Königreich und Norwegen, während Neuseeland und die Tschechische Republik mit 15/1000 den Schluss bilden. Im Hinblick auf die Anzahl Ärzte liegt die Schweiz an 4. Stelle mit etwas über 4 pro 1000 Einwohner im Jahr 2018. Hier bildet Österreich die Spitze mit über 4.5 und Indien den Schluss mit 0.7/1000 Einwohner. Die Schweiz weist aber mit 2.5% im Jahr 2022 auch eine historisch hohe Anzahl von unbesetzten Stellen auf. «Irgendwo muss es ein Loch geben, das die Arbeitskräfte absaugt und in ein Paralleluniversum verschiebt», so der Referent. Dazu gibt es drei Thesen: Vielfache Pensenreduktionen, ausländische Arbeitskräfte kehren heim, oder Babyboomer scheiden aus dem Arbeitsmarkt aus.
Die Zukunft der Versorgung: die vier «üblichen Verdächtigen»
- Erwartungen & Kompetenzen, Patient*innen
- Komplexität Medizin
- Demografie/chronische Krankheiten
- Cost-Effectiveness
Ein Fazit
- Das Berufsbild des Arzt/Ärztin wird vielfältiger (und die Motivlagen fragiler)
- Ärztliche Laufbahnen werden zukünftig mehr Rollenwechsel beinhalten
- Die Frage der Ko-Evolution der Gesundheitsberufe wird relevanter.
Fragen, die sich stellen
- Wie kann die Ko-Evolution der Gesundheitsberufe besser befördert werden? Welche neuen Rollenverständnisse sind von den Ärztinnen und Ärzten gefordert?
- Wie kann der zunehmenden Laufbahn- und Rollenvielfalt aber auch steigender Unsicherheit von Ärztinnen und Ärzten besser Rechnung getragen werden?
- Wie kann die Vielfalt der Erwartungen, Präferenzen und Prioritäten von Patientinnen und Patienten sowie ihren Angehörigen besser in Aus-, Weiter- und Fortbildung bedacht werden?
- Wie können eine sich verändernde Attraktivität der ärztlichen Arbeit, neue Erwartungen an Arbeitgeber und Karriereorientierungen in Aus- und Weiterbildung (als auch den Gesundheitsorganisationen) berücksichtigt werden?
- Welche professionsspezifischen Kompetenzen werden als grundlegend, welche als ergänzend verstanden? Wie viel Generalistentum ist erforderlich?
- Wie kann der enorme Spannungsbogen von avancierten naturwissenschaftlichen biomedizinischen Kenntnissen bis zu verhaltensorientierten und sozialwissenschaftlichen Kenntnissen vermittelt und verarbeitet werden?
Wie müssen wir heute unsere Ärzte ausbilden, damit sie in 10 Jahren Medizin ausüben können?
Der Studiendekan Humanmedizin an der ETH Zürich, Prof. Dr. Christian Wolfram beschäftigte sich zunächst mit dem Einfluss der Technologie in der Medizin. Warum lehnen Ärzte Instrumente ab, die ihnen die Arbeit erleichtern? Der Referent zeigte die verschiedenen Technologien und ihr Impact in der Medizin. Die Top 10 der technologischen Fortschritte, die das Gesundheitswesen und die Grösse der Störung prägen, sind Telemedizn, Smartphone Apps, Sensoren und Wearables für Diagnostik und Fernüberwachung, das Lesen des Genoms, Spracherkennung und Verarbeitung natürlicher Sprache, virtuelle und erweiterte Realität, automatisierte Bildauswertung mithilfe von KI, Robotik für Eingriffe und Rehabilitation, prädiktive Analytik unter Einsatz von KI, schreiben des Genoms.
Kein Arzt der Zukunft wird ohne fortgeschrittene Technologien praktizieren können. Schwächen in «soft skills» sind problematisch, Automation wird den Arzt nicht ersetzen, Künstliche Intelligenz ist das Stethoskop des 21. Jahrhunderts, Patienten werden aktiver an den Entscheidungsprozessen partizipieren.
Ärztin der Zukunft – Visionen des SIWF
Die Lernziele, die die Referentin, Frau PD Dr. med. et MME Monika Brodmann Maeder, Präsidentin des SIWF, formulierte, sind:
- Herausforderungen an zukünftige Ärztinnen und Ärzte erkennen.
- CanMEDs, CBME und EPAs als Ausdrücke kennen.
- Über den Stand der Einführung der kompetenzbasierten ärztlichen Weiterbildung in der Schweiz informiert sein.
Die Herausforderungen heute und morgen sind Digitalisierung, Technologien, komplexe Erkrankungen, ökonomischer Druck alternde Gesellschaft, Interprofessionalität, Task shifting, Wissensflut, kulturelle Vielfalt, Spezialisierung, Fragmentierung, Vielfalt der Erkrankungen, Erwartungen der Kunden.
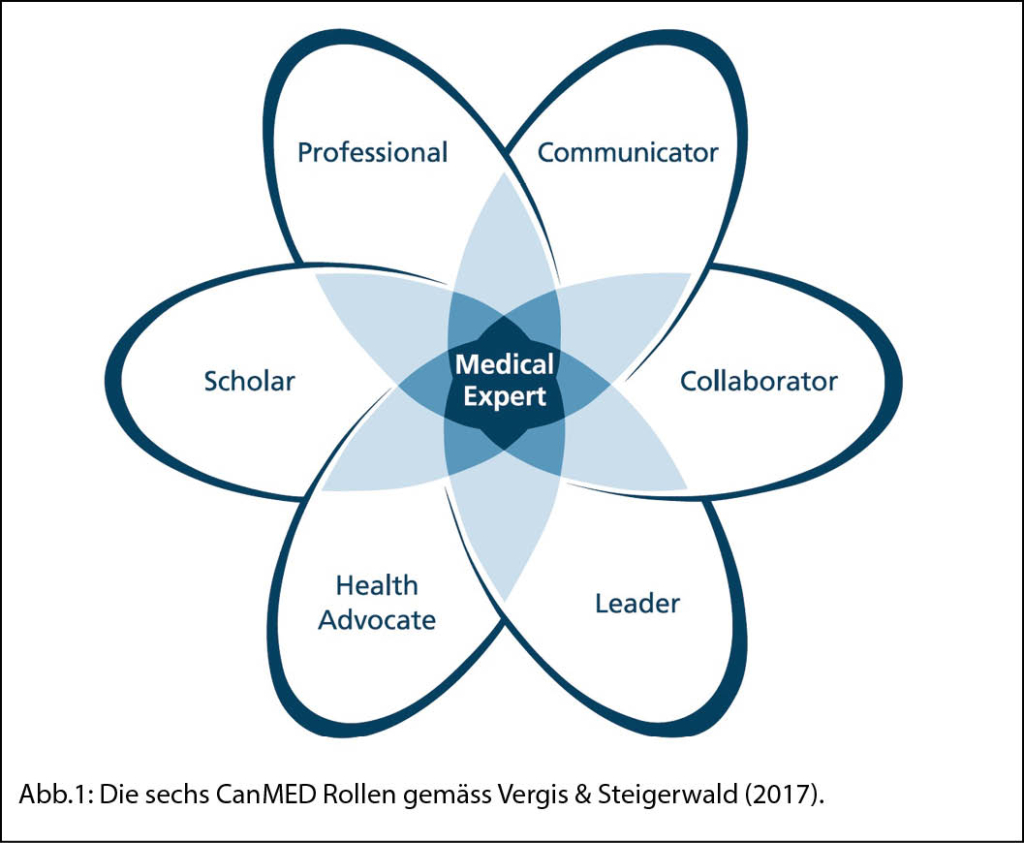
CanMEDS
CanMEDs beinhalten die Lernziele gemäss dem international anerkannten und am weitesten verbreiteten System der kanadischen Ärztegesellschaft. Die Abbildung 1 gibt eine Zusammenfassung wieder.
Kompetenzbasierte medizinische Bildung CBME
- Outcome statt Inhalt
- Wissen
- Fähigkeiten und Fertigkeiten
- Werte und Haltung
Entrustable Professional Activitites EPAs
- EPAs: «Entrustability» oder Selbstständigkeitsgrad
- Die Ebenen der Unabhängigkeit:
- Level 1: Der Auszubildende ist in der Lage zu beobachten.
- Level 2: Der Auszubildende ist in der Lage die Tätigkeit unter direkter Aufsicht auszuführen.
- Level 3: Der Auszubildende ist in der Lage die Tätigkeit unter indirekter Aufsicht auszuführen, auf Anfrage der Aufsicht muss der Auszubildende um Hilfe bitten, die Aufsicht ist jederzeit verfügbar.
- Level 4: Der Auszubildende arbeitet ohne Supervision (Supervisor jederzeit abrufbar).
- Level 5: Der Auszubildende kann jüngere Kollegen supervidieren.
Zusammenfassung
- Kompetenzbasierte Bildung CBME
– Outcome statt Inhalte
– Kulturwandel in der medizinischen Bildung
– CanMEDs, EPAs
– Zentrale Rolle der Weiterbildnerinnen und Weiterbildner - Situation in der Schweiz
– >1/3 aller Weiterbildungsstätten bereits dabei
– Entwicklung von «Clinical Teachers»
– Pilotkliniken und Pilotspitäler
riesen@medinfo-verlag.ch