- Anatomisches Verständnis des Beckenbodens (Teil 1)
Man muss die Anatomie profund kennen und interpretieren, wenn man die Pathologien des Beckenbodens verstehen und denselben chirurgisch rekonstruieren will. Wir wollen hier die Anatomie des Beckenbodens aus urogynäkologischer Sicht in 2 Teilen in insgesamt 10 Tableaus besprechen.
You need to know and interpret the anatomy in depth if you want to understand the pathologies of the pelvic floor and reconstruct it surgically. Here we will discuss the anatomy of the pelvic floor from an urogynecological perspective in 10 pictures.
Key Words: Pathologies of the pelvic floor, anatomy of the pelvic floor, urogynecological perspective
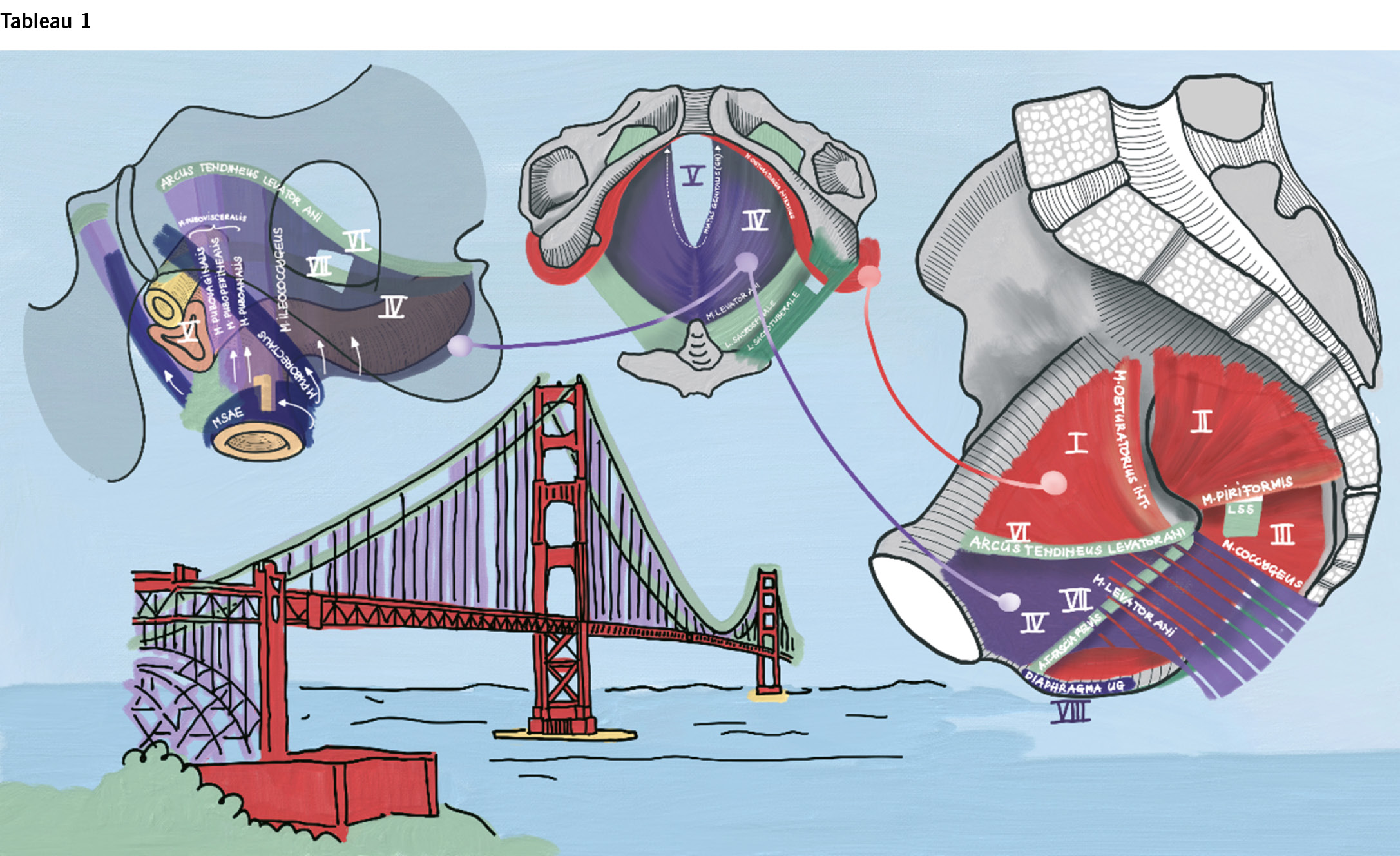
Erstes Tableau:
muskuläre Auskleidung des kleinen Beckens und m. levator ani
Das kleine Becken ist ventral vom m. obturatorius internus (I) ausge-kleidet, dorsal vom m. piriformis (II) und vom m. coccygeus (rot) (III), (welcher mit dem ligamentum sacrospinale eine Einheit bildet und dieses von innen bedeckt). Der m. levator ani (violett) (IV) ist topfförmig und vereinigt sich mittig dorsal mit der Gegenseite, während er gegen ventral eine Lücke offenlässt: den hiatus genitalis (V). Der Hiatus kann durch Levatorabrisse oder Überdehnung erweitert sein. Der vergrösserte Hiatus gilt als Mutterläsion des Genitaldeszensus. Der Levator inseriert an der Hinterwand des os pubis aber vor allem an einer strangförmigen Faszien-Verdickung der Muskelfaszie des m. obturatorius internus, dem arcus tendineus levator ani (VI). Eine strangförmige Verdickung in der Muskelfaszie des Levators wiederum wird als arcus tendineus fascia pelvis (VII) bezeichnet, welche dem Ansatz der endopelvinen Faszie am Levatormuskel entspricht. Darum ist es verständlich, dass vermittelt über den m. obturatorius internus durch Wechsel der Beinstellung die Spannung im kleinen Becken beeinflusst werden kann: Durch Innenrotation und Adduktion erhöht sich die Spannung («zurückhalten»), durch Aussenrotation, Flexion und Abduktion entspannt der Beckenboden (gebären). Ebenso ist es verständlich, dass diese ausgeklügelte Aufhängung, vergleichbar mit derer einer Hängebrücke, mit keiner unseren Operationen in den Ursprungszustand zurückversetzt werden kann, so sie einmal zerstört ist. Insofern sind alle unsere Deszensusoperationen Hilfsrekonstruktionen. Alleine schon fehlt uns die Operation, um die Mutterläsion, den Levatorabriss, nach der Geburt zu korrigieren.
Das diaphragma urogenitale ist in diesem Tableau nur im Sagittalschnitt unten rechts mit seinem Ansatz am unteren Schambeinast ersichtlich (VIII). Wie man sich die Einteilung des m. levator ani herleitet, ist für die hiesigen Überlegungen nicht entscheidend, oben links ein modernes Konzept aus der Gruppe von DeLancey.
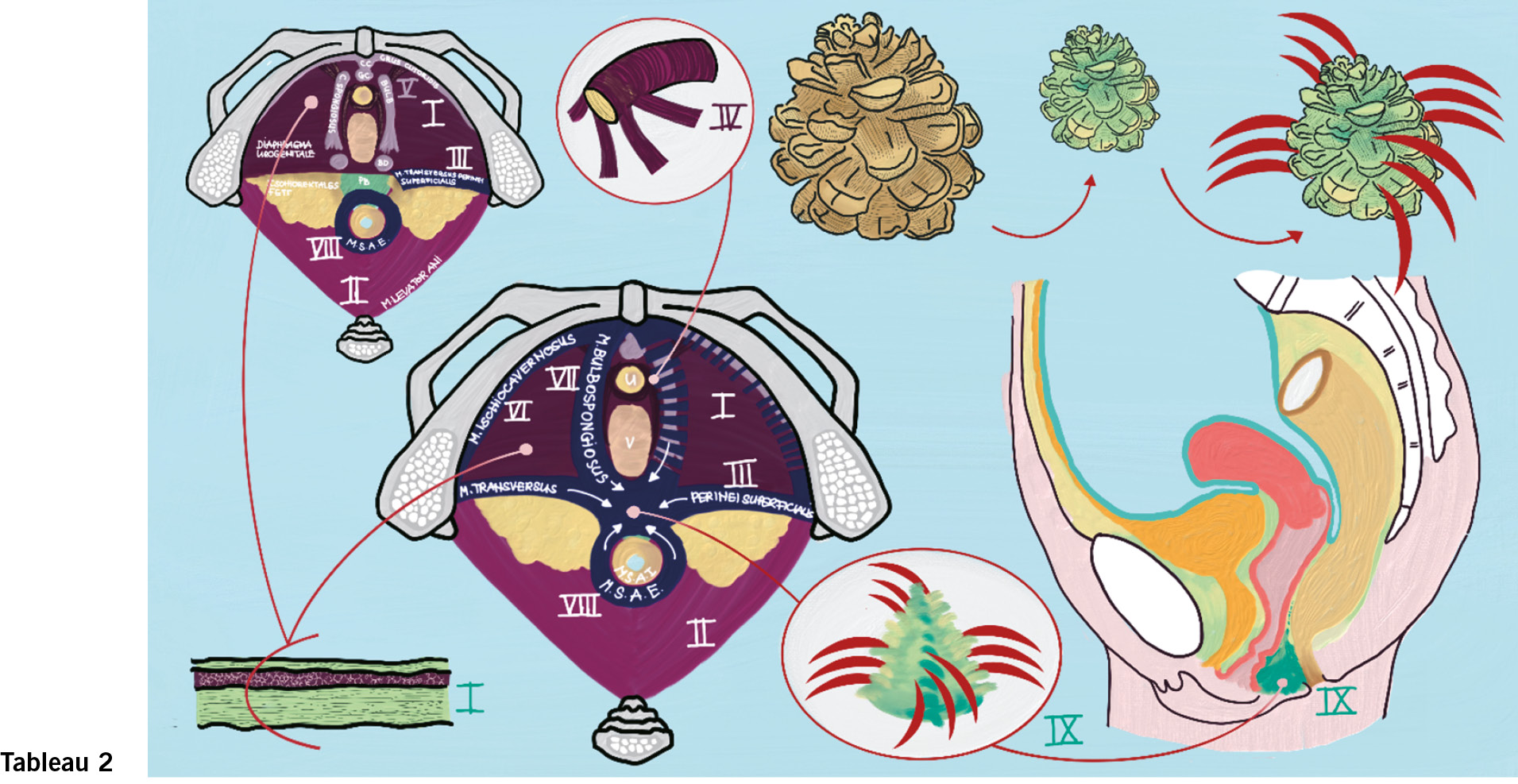
Zweites Tableau:
diaphragma urogenitale, äussere Beckenbodenmuskulatur und Perinealkeil (perineal body (PB))
Das diaphragma urogenitale (I) ergänzt den m. levator (II) beim Abschluss des kleinen Beckens nach kaudal und verschliesst dieses zusätzlich dachziegelartig gegen ventral. Im Englischen wird das diaphragma urogenitale als «perineal membrane» bezeichnet, was berücksichtigt – weil vor allem die kaudale Muskelfaszie prominent und der Muskel (m. transversus perinei profundus) wenig ausgeprägt –, dass das Diaphragma vor allem bindegewebig ist. Gegen dorsal wird das Diaphragma durch die mm. perinei profundi superficiales (III) abgeschlossen, seitlich spannt es sich zwischen den unteren Schambeinästen aus. Gegen dorsal ist das Diaphragma zweidimensional und wird gegen ventral zu einer dreidimensionalen Struktur, weil es den Rhabdomyosphinkter (IV) der Urethra aufnimmt.
Die vordere Kolporrhaphie wird teilweise auch als Diaphragmaplastik bezeichnet, was zum Teil richtig ist: Mit dem unteren Drittel durchbricht die Vagina ja das Diaphragma. Wenn im ventralen Bereich nach Durchführen einer vorderen Kolpotomie das Gewebe gerafft wird, ist es Gewebe des Diaphragmas. Die Schwellkörper (V) (hellviolett) sind an der Unterseite des Diaphragmas anhaftend und werden von den äusseren Beckenbodenmuskeln (dunkelblau) umhüllt.
Die mm. ischiocavernosi (VI) umhüllen die crus clitorides. Die mm. bulbospongiosi (VII) werden auch als uretherovaginaler Sphinkter bezeichnet, umhüllen die bulbi (corpus cavernosi) und die Bartholindrüse und vereinigen sich zentral im Perinealkeil mit dem m. sphincter ani externus (VIII) dorsal und den mm. transversi perinei superficiales (III) lateral.
Diese zentrale Fusion der äusseren Beckenbodenmuskeln erschwert es manchmal, eine Sphinkterriss (OASI) von einem DRII zu unterscheiden. Die fehlende Rekonstruktion eines DR II kann zu einer klaffenden Vulva führen. Die Perineoplastik gehört zur Rekonstruktion des hinteren Kompartiments und die Wiedervereinigung des mm. bulbo-spongiosi rekonstruiert einen muskulären Damm. Der Perinealkeil (PB: perineal body) (IX) ist eine zentrale stabilisierende Struktur im Beckenboden, welche circa 3 cm lang ist und sich circa 3 cm in die Tiefe des spatium rectovaginale ausdehnt und das septum rectovaginale aufnimmt (so es ein solches gibt, was immer noch Gegenstand von wissenschaftlichen Diskussionen ist). Da der Perinealkeil von dorsal, von ventral und von lateral bindegewebige und muskuläre Strukturen aufnimmt und sich gegen kranial verjüngt wird er auch gerne mit einem Kiefernzapfen (pine cone) verglichen.
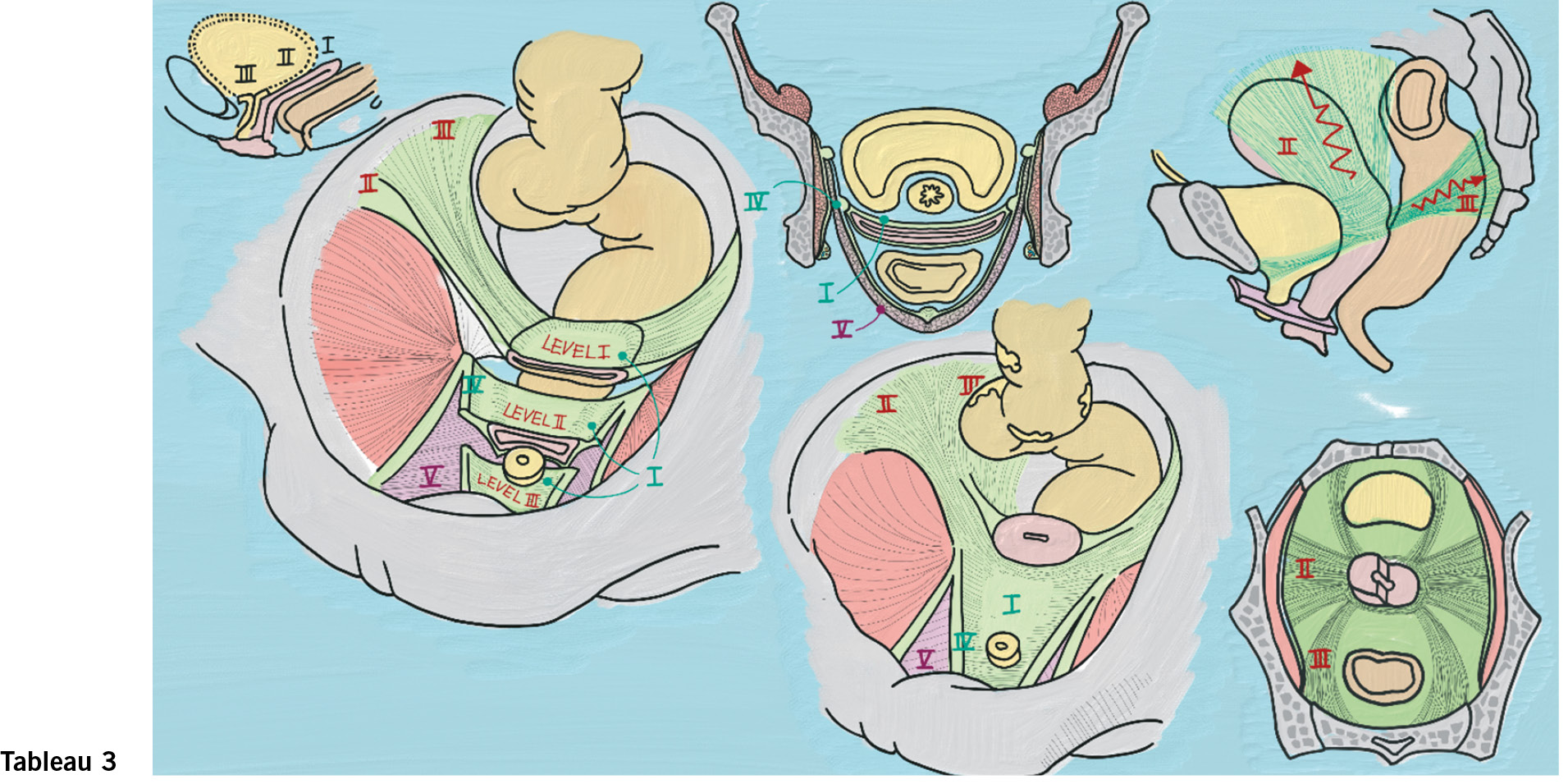
Drittes Tableau:
Konzept endopelvine Faszie und vorderes Kompartiment, levels of vaginal support, Parametrien
Die endopelvine Faszie (auch pubozervikale Faszie) (I) beschreibt die bindegewebige Haltestruktur, welche sich von ventral kaudal nach dorsal kranial im kleinen Becken ausdehnt und die Verbindung zwischen Vagina und seitlicher Beckenwand garantiert. DeLancey unterteilt den «vaginal support» didaktisch in 3 levels:
Level I entspricht dem Apex also der Zervix und dem oberen Drittel der Vagina, welcher durch die Parametrien (ligg. cardinalia (II) und ligg. sacrouterina (III)) nach dorsal kranial gehalten werden. Die Zugrichtung wird am besten im Sagittalschnitt an der stehenden Frau erkennbar (oben rechts).
Die Parametrien entsprechen der kranialen Fortsetzung der endopelvinen Faszie. Am häufigsten findet man eine Senkung des vorderen Kompartiments (Cystocele) in Kombination mit einer Senkung der Apex. Der Apex muss in der Regel bei einer Prolapschirurgie mit angehoben werden, um eine suffiziente Korrektur zu erhalten. Für die Korrektur des Apex haben wir glücklicherweise viele effektive Operationen, sowohl von vaginal (z.B. sacrospinale Fixation (Richter)) wie auch laparoskopisch (z.B. Sacrozervikopexie).
Der Level II entspricht der seitlichen Fixation der Vagina an der Beckenwand beziehungsweise eben der Fixation der endopelvinen Faszie am arcus tendineus fascia pelvis (IV) beziehungsweise eben am m. levator ani (V). Das wird am besten im Koronarschnitt in der Mitte oben im Tableau deutlich.
Die Blase hat keine eigene Aufhängung, sondern ruht auf der endopelvinen Faszie. Ein- und Ausrisse der endopelvinen Faszie sind Erklärungsmodelle für die verschiedenen Zystozelenformen: Traktionszystozelen bei lateralen Abrissen, Pulsationscystocelen bei zentralen Einrissen der endopelvinen Faszie. Bei der vorderen Kolporrhaphie rafft man im mittleren Anteil der Vagina die endopelvine Faszie. Die vordere Raffung korrigiert demzufolge die Pulsationscystocele.
Level III entspricht der kaudalen ventralen Fixation des untersten Vaginaldrittel. Anatomische Strukturen, welche dem level III zugeordnet werden, sind: diaphragma urogenitale, distale Anteile der endopelvinen Faszie und des arcus tendineus fascia pelvis, Perinealkeil, mediale und kaudaler Anteile des m. levator ani (m. puboviszeralis).
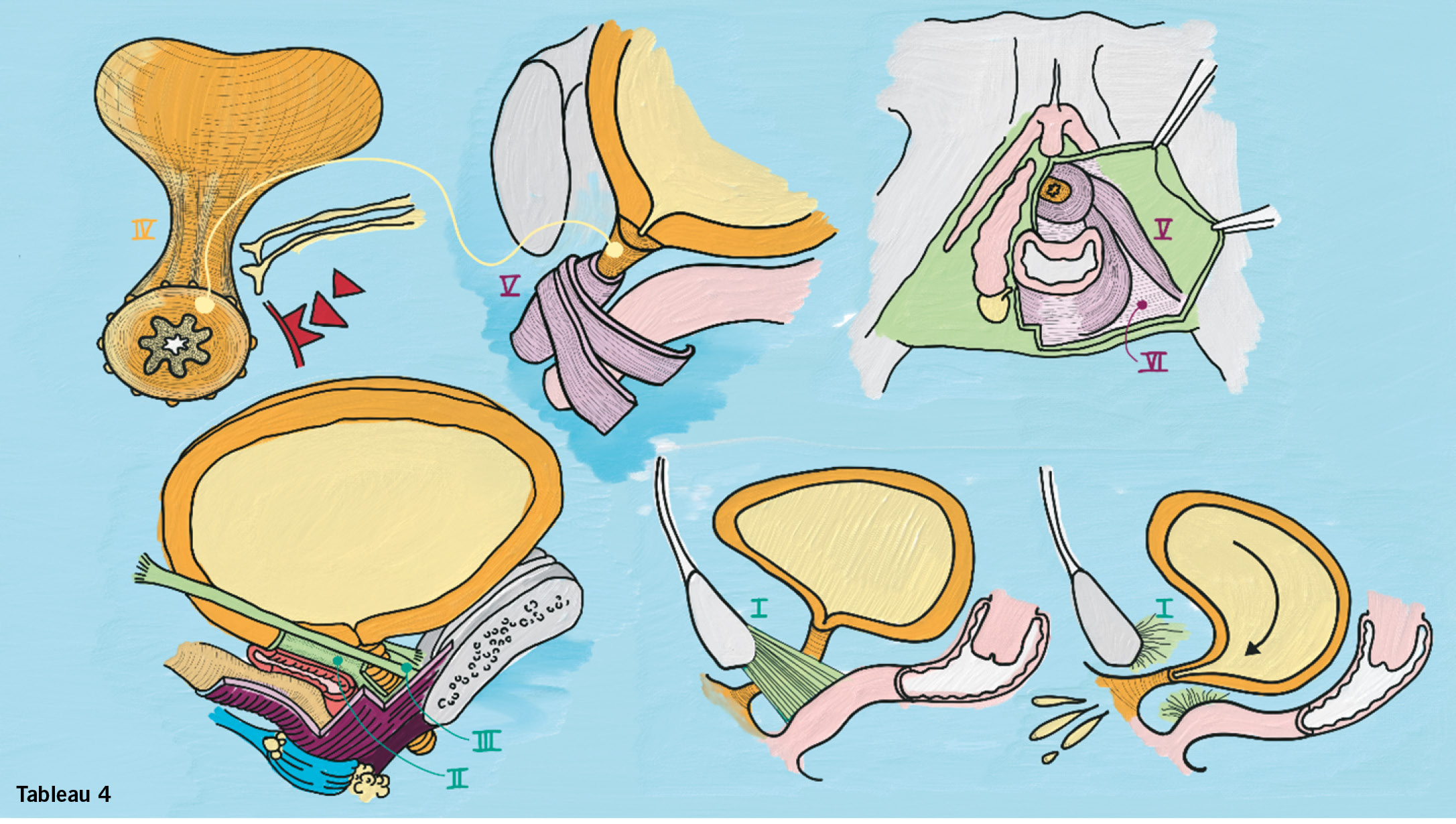
Viertes Tableau:
Urethra, pubourethrale Ligamente
Will man sich um die Anatomie kümmern, welche die Urinkontinenz vermittelt, kann man sich auf wenig Einfaches beschränken.
Im Sagittalschnitt postuliert man pubourethrale Bänder (I), welche für die mittlere Urethra ein Hypomochlion herstellen und damit das Absinken der Urethra beim plötzlichen Anstieg des intraabdominalen Druckes verhindern: Bilder unten rechts. Sind die pubourethralen Ligamente nicht intakt, sinkt der uretherovesikale Übergang beim intraabdominalen Druckanstieg nach unten hinten weg, der uretherovesikale Winkel (β-Winkel) öffnet sich, die Urethra zeigt ein funneling: Die Patientin erlebt eine Belastungsinkontinenz. Suburethrale (retropubische) Bänder rekonstruieren die pubourethralen Ligamente. Während wir bei der Dezensuschirurgie eher unnatürliche Fixationspunkte brauchen, rekonstruieren wir mit den retropubischen Bänder exakt die defekte Anatomie. Anatomisch entsprechen die «pubourethralen Bänder» dem kaudalen ventralen Anteil der endopelvinen Faszie (II) beziehungsweise der arci tendinei fascia pelvis (III).Daneben gibt es noch weitere Kontinenzstrukturen, die allerdings keinen Impact auf die chirurgische Rekonstruktion haben:Der glatte Sphinkter der Urethra (IV) ist eine Fortsetzung der Blasenmuskulatur und wird sympathisch innerviert. In der Schweiz haben wir kein Medikament, welches den glatten Sphinkter tonisiert, wohl aber Medikamente die relaxieren: α-1-Rezeptor-Blocker kann man anwenden, um den infravesikalen Widerstand zu senken, zugelassen bei Mann bei Resturin aber auch anwendbar bei der Frau. Der Rhabdomyoshinkter der Urethra (V) ist dreiteilig (m. sphinkter urethrae, m. compressor urethrae, m. uretherovaginalis) und im diaphragma urogenitale (VI) integriert. Die motorische Innervation ausgehend vom Onuf`schen Kern (S2, S3, S4) kann man mit SNRI verstärken. Das kann man therapeutisch nutzen (D: Duloxetin) oder muss man als unerwünschte Nebenwirkung von Psychopharmaka beachten.
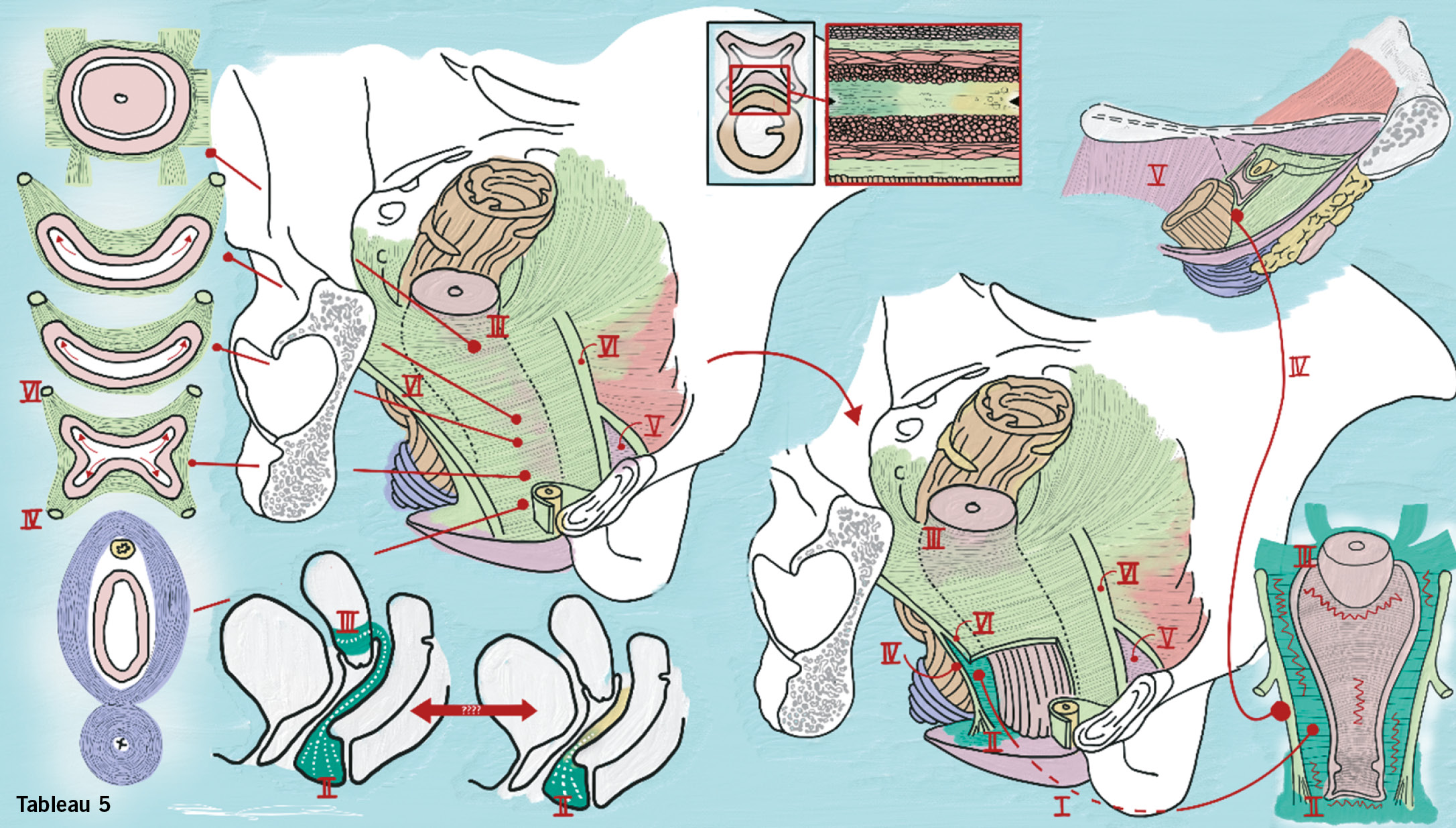
Fünftes Tableau:
hinteres Kompartiment, Konzept rektovaginale Faszie
Für das hintere Kompartiment kann man ein ähnliches Konzept wie für das vordere Kompartiment denken: Die rektovaginale Faszie (I): eine durchgehende bindegewebige Struktur, die den perineal body (II) kaudal mit dem perizervikalen Ring (III) kranial verbindet und die Vagina seitlich über einen arcus tendineus fascia rectovaginalis (IV) an der Beckenwand an den m. levator ani (V) verankert. Analog zum vorderen Kompartiment mit der endopelvinen Faszie liessen sich so die verschieden Rectocelen durch Defekte in ebendieser rektovaginalen Faszie erklären (Skizze rechts unten). Es gab Operationen, die auf ebendiesem anatomischen Konzept beruhten: side specific rectocele repair.
Ob es eine solche durchgehende Struktur wirklich gibt oder ob sich der Perinealkeil nicht einfach im spatium rectovaginale verläuft, darüber lässt sich immer noch trefflich streiten (Skizze unten links). Wenn man die Querschnitte der Vagina (zum Beispiel im MRI) von kranial nach kaudal durchblättert (Skizze links) wird man im oberen und mittleren Drittel U-förmige Querschnitte antreffen, kaudal einen H-förmigen. Im untersten Drittel scheint die Vagina also sowohl über einen arcus tendineus fascia pelvis (VI) als auch über einen arcus tendineus fascia rectovaginalis am Levatormuskel (IV) fixiert. Im unteren Drittel der Vagina stimmt mal das Konzept der rektovaginalen Faszie. Dem kann man auch beim Operieren Rechnung tragen: Eine tiefe vordere Rectocele korrigiert man, indem man den distalen Anteil der rektovaginalen Faszie rafft (hintere Kolporrhaphie) und die rekonstruierte Faszie an den rekonstruierten Perinealkeil verankert.
Histologisch (Mitte oben) gibt es im Übrigen keine durchgehende rektovaginale Faszie. Vielmehr verdichtet sich das Bindegewebe des Spatiums von kranial nach kaudal (im Bild von rechts nach links).
Zeichnungen: Daniel Passweg
Bildrechte © bleiben bei den Autoren und werden nicht abgegeben.
Die Bilder dürfen verwendet werden, dies ist mit dem Elsevier Verlag vertraglich geklärt.
Copyright Aerzteverlag medinfo AG
Frauenklinik Stadtspital Weid und Triemli
Birmensdorferstrasse 501
8063 Zürich
daniel.passweg@triemli.zuerich.ch
Stellvertretende Klinikdirektorin
Klinik für Gynäkologie, USZ
Frauenklinikstrasse 10
8006 Zürich
cornelia.betschart@usz.ch
Eine ausführliche textbasierte Darstellung der urogynäkologischen Anatomie durch die gleichen Autoren ist im Elsevier Verlag geplant:
G. Naumann, Urogynäkologie, Kapitel: urogynäkologische Anatomie
info@gynäkologie
- Vol. 14
- Ausgabe 1
- Februar 2024