- Bedeutung der Sexualmedizin für Gynäkologen
Eine erfüllte Sexualität fördert die Lebensqualität bis ins hohe Alter. Gynäkologinnen und Gynäkologen spielen hierbei eine entscheidende Rolle, da sie oft erste Ansprechpartner für Frauen mit Anliegen zu ihrer Sexualität sind und entsprechende Beratung Teil der gynäkologischen Primärprävention ist. Daher sollten alle behandelnden Ärzte und Ärztinnen ein Bewusstsein entwickeln, dass Sexualität und ihr individuelles Empfinden durch körperliche, psychische, soziale und partnerschaftliche Faktoren beeinflusst werden. Herausforderungen in der Gesprächsführung bei der sexualmedizinischen Anamnese können zu Kommunikationsproblemen führen. Sensible Kommunikation, Diagnostik und Therapie mit Anlehnung an das biopsychosoziale Modell tragen dazu bei, Frauen zu ermöglichen, ihre Sexualität als erfüllend zu erleben. Eine erfüllte Sexualität fördert somit die Lebensqualität bis ins hohe Alter.
A fulfilled sexuality plays a pivotal role in promoting better aging process by contributing to an overall well-being. Obstetricians/Gynecologists often serve as the primary healthcare professionals consulted by women facing sexual concerns. Consequently, these consultations contribute to the primary prevention through education and sexual medical assessments. Sexuality is a complex interplay of biological, psychological, social and relational components. Challenges in targeted sexual medical histories arise in medical consultations due to communication issues. However, a proactive approach in consultations, incorporating sensitive communication and following the diagnostic and therapeutic process aligned with the biopsychosocial model, empowers women to express their concerns and contributes to their self-determined sexuality. Cultivating a fulfilled sexuality contributes to an enhanced quality of life throughout the aging process.
Key words: Fulfilled sexuality, quality of life, aging process, biopsychosocial model, primary prevention, secondary prevention, tertiary prevention
Welche Bedeutung hat die sexuelle Gesundheit in der Gynäkologie?
Historisch betrachtet wurde das Thema Sexualität aufgrund gesellschaftlicher Normen oft schamhaft betrachtet und tabuisiert. Obwohl in den letzten Jahrzehnten eine allmähliche Enttabuisierung des Themas stattfand, hat die zunehmende Digitalisierung im jetzigen Jahrhundert zu einer omnipräsenten Präsenz der Sexualität geführt. Demzufolge hat sich ein verzerrtes Bild der Sexualität in der Gesellschaft entwickelt, das oft fernab von medizinischem Fachwissen liegt. Vor diesem Hintergrund spielt die fachlich kompetente Patientenberatung im Kontext der sexuellen Gesundheit eine entscheidende Rolle. Gynäkologinnen und Gynäkologen sind oft die ersten medizinischen Ansprechpartner für Frauen mit Anliegen zu ihrer Sexualität. In der Sprechstunde ist die Sekundärprävention fest etabliert, wie beispielsweise die Diagnostik und Therapie von sexuell übertragbaren Infektionen, das Vorgehen nach unge-schütztem Geschlechtsverkehr bis hin zur Beratung im Falle einer ungewollten Schwangerschaft. Die Vorbeugung von Gesundheits-problemen im Zusammenhang mit der sexuellen Gesundheit liegt auch in der Verantwortung der gynäkologischen Fachdisziplin und ist Teil der Primärprävention. Die Verbesserung der Gesundheit und Lebensqualität jedes Einzelnen in unserer Gesellschaft bis ins hohe Alter, bei demographisch immer weiter steigender Lebenser-wartung, kann nur durch das Bewusstsein des Menschen über die eigene Selbstverantwortung für seinen Körper geschaffen werden. Dabei ist wesentlich, dass die spezifische Thematik der Sexualität jede und jeden über die gesamte Lebensspanne begleitet.
Häufig wird die Sexualanamnese in Routineuntersuchungen vernachlässigt, vergessen oder sogar ignoriert. Um fest Bestand zu haben, ist die Offenheit für dieses sensible Thema unabdingbar. Durch verbesserte Kommunikation und adäquate Aufklärung wird die Selbstverantwortung der Patientinnen gestärkt und dadurch ein entscheidender Beitrag nicht nur zur Sekundär- oder Tertiärprävention, sondern auch zur Primärprävention geleistet. Idealerweise kann einer Patientin durch die Konsultation geholfen werden, ihre Problematik besser einzuordnen, damit sie ferner eine selbstbestimmte Sexualität ausleben kann. Die Autonomie des Individuums ist für ein erfülltes sexuelles Empfinden wichtig (1).
Einfluss der Sexualität auf die Lebensqualität
Die Sexualität ist einer der intimsten Aspekte des Menschen. Dabei bedeutet Sexualität mehr als der penetrative Geschlechtsverkehr: Sie beinhaltet auch Intimität wie beispielsweise der Austausch von Zärtlichkeiten (Küssen, Umarmen, Petting) oder auch die Masturbation.
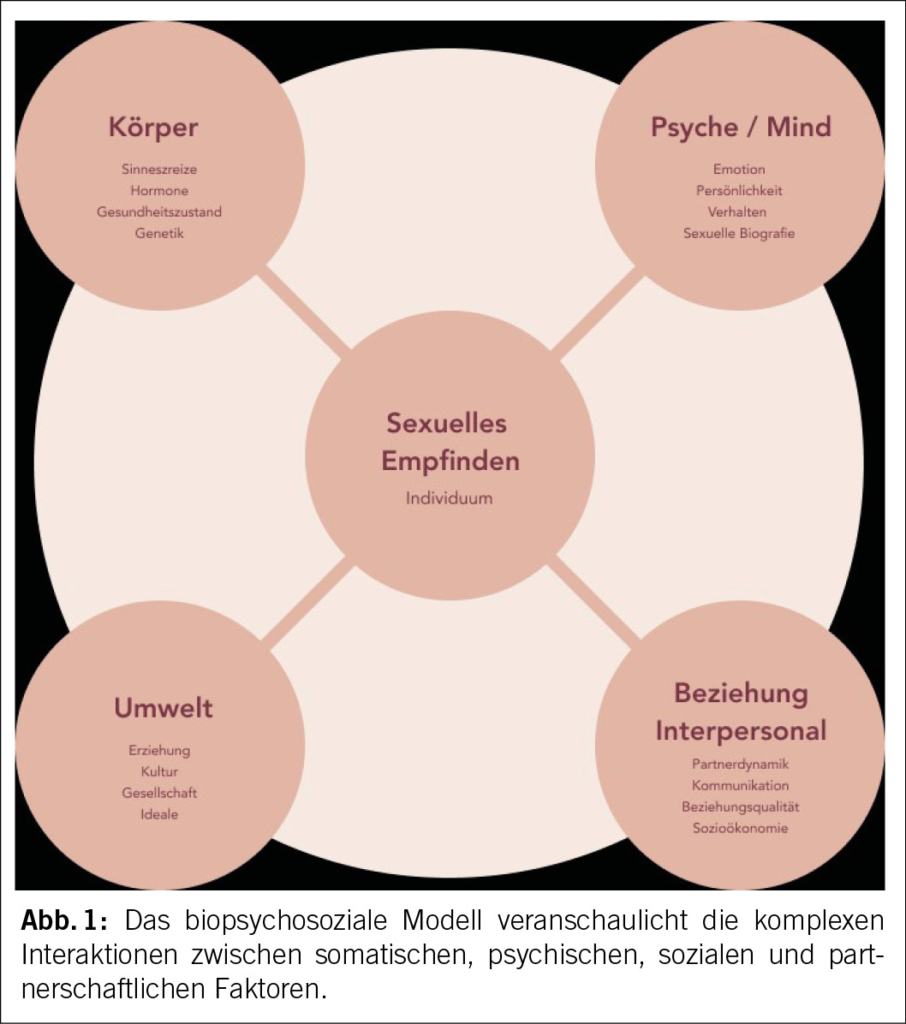
Einschneidende Ereignisse über die Lebensspanne wie onkologische Erkrankungen, die Gravidität oder hormonelle Umstellungen (z.B. Stillen, Menopause) wirken sich auf Körper und Seele aus. Wichtig ist die Erkenntnis, dass das sexuelle Erleben des Einzelnen durch verschiedene Wechselwirkungen beeinflusst wird. Das biopsychosoziale Modell, ein bekanntes Konzept in der Medizin und Psychologie, veranschaulicht die komplexen Interaktionen zwischen somatischen, psychischen und sozialen Faktoren (2). Zusammen prägen die verschiedenen Einflussfaktoren das subjektive sexuelle Empfinden eines Individuums (Abbildung 1). Die somatische Komponente der physiologischen Grundlagen der Sexualität (sexueller Zyklus mit vier Phasen: Erregungs-/ Plateauphase, Orgasmus und Refraktärphase) und die hormonelle Regulation sind allgemein bekannt (3, 4, 5). Doch auch die psychologischen Faktoren (Emotionen, Verhaltensweisen, sexuelle Biographie) sind ebenso mitentscheidend (6). Diese können Unsicherheiten bis hin zur Entwicklung einer körperdysmorphen Störung auslösen (7), beispielsweise nach einer Operation. Soziokulturelle Normen der Gesellschaft (Erziehung, Bildung, Umwelt), in die das Individuum eingebettet ist, tragen ebenfalls bei. Darüber hinaus muss auch die Partnerschaft der Patientin mit ergänzenden Einflüssen durch deren Dynamik oder etwaige sexuelle Probleme des Partners oder der Partnerin berücksichtigt werden (8). Sie stellt die vierte Komponente im Modell dar. Ein individueller Ansatz ist nötig, um einen Gesamteindruck zu erhalten und auslösende oder prädisponierende Faktoren auf das subjektiv empfundene Problem zu identifizieren. Gleichzeitig darf durch die Konsultation kein Problem suggeriert werden. Der Leidensdruck der Patientin ist entscheidend.
Hürden der Kommunikation über das Thema Sexualität
Das Navigieren der Gesprächsführung mit anschliessender kompetenter Problemlösung während der gynäkologischen Konsultation kann bei diesem sensiblen Thema eine Herausforderung darstellen. Die Kommunikation in der Arzt-Patientinnen-Beziehung kann unter anderem durch persönliche Überzeugungen, Wertvorstellungen, oder der begrenzten Zeit in der ärztlichen Sprechstunde beeinflusst werden (9, 11). Die Vergütung stellt eine zusätzliche Hürde dar, da bei tiefergreifenden Fragestellungen Konsultationen nur begrenzt honoriert werden. Patientinnen können ebenfalls auf Hürden stossen, darunter Schamgefühle, Ängste vor Verurteilung oder Unsicherheiten bezüglich des Ansprechens sexueller Themen während der Konsultation. Auch das Ausleben anderer Beziehungsformen neben dem heteronormativen Beziehungs- und Weltbild kann eine zusätzliche Hemmschwelle darstellen (9).
Für eine effektive Exploration der Sexualanamnese ist eine klare, offene Kommunikation entscheidend, um individuelle Aspekte der Patientinnen zu berücksichtigen. Medizinisches Vokabular ist zwar präzise, kann aber unter Umständen für das Gegenüber schwer verständlich sein. Geschickte Fragetechniken in der Gesprächsführung helfen, Barrieren zu überwinden und Vertrauen aufzubauen. Ein Beispiel für eine verbesserte Kommunikation könnte die Beschreibung anderer Frauen in ähnlichen Lebensumständen sein: «Nach einer schwierigen Geburt erleben viele Frauen Veränderungen in ihrer Sexualität. Haben Sie ähnliche Erfahrungen gemacht?» Solche Vergleiche können entlastend wirken und ermöglichen es, offener über eventuelle Symptomatik zu sprechen. Es ist wichtig, Probleme nicht zu bagatellisieren und Suggestivfragen zu vermeiden.
Basisdiagnostik sexueller Dysfunktionen
Die Erfassung der allgemeinen und gynäkologischen Anamnese mit körperlicher Untersuchung ist die Grundlage, um Aspekte wie Vorerkrankungen, Medikation, Zyklus, Lebensphase der Frau und durchgeführte Operationen, die die sexuelle Gesundheit beeinflussen könnten, zu identifizieren. Eine differenzierte Sexual-anamnese, die Aspekte der Beziehungsbiographie, des sexuellen Verhaltens und der aktuellen Partnerschaft erfragt, kann zusätzlich aufschlussreiche Hinweise liefern. Häufige Symptome wie Dyspareunie, Appetenz- und Orgasmusstörungen können so erfasst werden (10). Bei einem spezifischen Beschwerdebild erfolgt eine detaillierte Exploration der Dauer und Manifestation der Symptomatik. Hormonuntersuchungen können bei Verdacht auf Klimakterium praecox (FSH, E2), Schilddrüsenfunktionsstörung (TSH, T3, T4) oder Hyperprolaktinämie (Prolaktin) wegweisend sein. Die Bestimmung der Androgene bleibt kontrovers und wird in diesem Rahmen nicht weiter vertieft.
Therapeutische Interventionen
Therapeutische Interventionen zur sexualmedizinischen Betreuung können sich am PLISSIT-Stufenmodell orientieren (vgl. Abbildung 2). Die schrittweise Abfolge stellt sich zusammen aus: Permission (Erlaubnis für Aspekte wie Fantasien, Masturbation), Limited Information (Vermittlung spezifischer, für das Individuum relevante Informationen), Specific Suggestions (Konkrete Vorschläge) und Intensive Therapie (Intensive Therapie im Einzel-oder Paarsetting) (11, 12). Ein offener Umgang mit dem Thema, proaktives Zuhören und die fokussierte Aufklärung hinsichtlich Konzeptionen und Verständnisse von Sexualität sind effektive psychoedukative Strategien, die einen guten Therapieansatz bieten können.
Medikamentöse Behandlungen mit hormonellen und nicht-hormonellen Ansätzen können eingesetzt werden. Hierzu gehören systemische oder lokal verabreichte Östrogentherapien, die oft in der Peri- oder Postmenopause eingesetzt werden. Gleitgele oder Dilatatoren können unter anderem als nicht-hormonelle Therapien eingesetzt werden. Unter den verschiedenen Therapieoptionen soll kurz auf die topische Applikation von Testosteron auf Liposombasis aufmerksam gemacht werden. Die Testosterontherapie ist in der Schweiz momentan nicht zugelassen, kann jedoch mit einem Magistralrezept im Off-Label-Use verordnet werden. Eine Testosterontherapie kann bei ovarektomierten oder postmenopausalen Frauen mit krankhaft vermindertem sexuellem Interesse (hypoactive sexual desire disorder (HSDD) empfohlen werden (13).
Vertiefte Sexualtherapie als Therapieoption
Es zeigt sich rasch, ob die anfänglichen Interventionen hilfreich waren. Bei länger anhaltenden Störungen oder schwerwiegenden Paarkonflikten ist eine intensivere Einzel- oder Paartherapie indiziert. Die strukturierte Sexualtherapie fokussiert auf aktuelle Symptome, Auslösesituationen und interpersonelle Probleme. In einer ausführlichen Erstkonsultation wird die Sexualanamnese des Individuums oder Paares erhoben inklusive des Gesundheitszustands. Bereits durchgeführte medizinische Untersuchungen werden evaluiert und je nach Beschwerdebild kann eine weitere fachärztliche Untersuchung notwendig sein (u.a. Urologe, Dermatologe, Psychiater). Auch bisherige Lösungsansätze werden besprochen.
Die systematische Befragung gibt Aufschluss über den Leidensdruck und die Motivation zur Therapie. Gemeinsam wird ein realistisches Behandlungsziel definiert, wobei kleine Erfolgsschritte auf dem Weg dorthin betont werden. Dabei werden vorhandene Ressourcen und sexuelle Fähigkeiten identifiziert und ausgebaut. Die Behandlung kann einige Wochen bis mehrere Monate dauern. Sie verfolgt das Ziel einer selbstbestimmten Sexualität und gesteigerten Lebensqualität, die auch den Alterungsprozess positiv beeinflusst.
Copyright bei Aerzteverlag medinfo AG
Fachärztin Gynäkologie und Geburtshilfe FMH
Gründerin Praxis Oh yes baby yes
Grossmünsterplatz 9
8001 Zürich
info@ohyesbabyyes.ch
Die Autorin hat deklariert, keine potentiellen Interessenskonflikte zu haben.
◆ Die Verantwortung der frauenärztlichen Tätigkeit erstreckt sich neben der Sekundärprävention auch auf die Beratung und Prävention von Problemen im Zusammenhang mit der sexuellen Gesundheit
(Primärprävention).
◆ Komplexe Interaktionen beeinflussen individuell das sexuelle
Empfinden (Biopsychosoziales Modell).
◆ Therapeutische Interventionen orientiert am PLISSIT-Stufenmodell unterstützt die sexualmedizinische Betreuung in der gynäkologischen Sprechstunde.
◆ Sexualität beeinflusst die Lebensqualität und kann den Alterungsprozess verbessern.
◆ Medikamentöse Therapie oder vertiefte Sexual-/Paartherapie sind
Optionen bei langandauernden Störungen oder schwerwiegenden Paarkonflikten.
1. Nappi RE, et al. Female sexual dysfunction (FSD): Prevalence and impact on quality of life (QoL). Maturitas. Volume 94. 2016;p87-91.
2. Engel GL. Die klinische Anwendung des biopsychosozialen Modells. Bin J Psychiatrie. 1980;137:535-44.
3. A Argiolas et al. Die Neurophysiologie des Sexualzyklus. J Endocrinol Invest. 2003; 26(3 Suppl):20-2.
4. Masters WH, Johnson VE (1966). Human sexual response. Boston: Little, Brown & Co.
5. Buddeberg, C (2005). Sexualberatung. Eine Einführung für Ärzte, Psychotherapeuten und Familienberater. Thieme Verlag KG: Stuttgart.
6. Bitzer J, Platano G, Tschudin S, Alder J. Sexual Counseling for Women in the Context of Physical Diseases–A Teaching Model for Physicians. The Journal of Sexual Medicine, Volume 4, Issue 1. 2007: 29–37. DOI: 10.1111/j.1743-6109.2006.00395.x
7. Martin, A., Buhlmann, U. Körperdysmorphe Störung und Körperunzufriedenheit. Psychotherapeut 65. 2020;67–70. https://doi.org/10.1007/s00278-020-00407-z
8. Beier KM, Bosinski H, Loewit H (2021). Sexualmedizin. Grundlagen und Klinik sexueller Gesundheit. 3. Auflage. Elsevier: München.
9. Kathleen A. Bonvicini et al. The same but different: clinician-patient communication with gay and lesbian patients. 2003 Okt;51(2):115-122.
10. Reed MA. Female Sexual Dysfunction. Clin Plast Surg.2022 Oct;49(4):495-504. https://doi.org/10.1016/j.cps.2022.06.009
11. Annon, JS (1976). The PLISSIT-Model: A proposed conceptual scheme for the behavioral treatment of sexual problems. Journal of Sex Education and Therapy: Vol. 2, No1, pp. 1-15. DOI: 10.1080/01614576.1976.11074483
12. M Tuncer, Ümran YO. Sexual Counseling with the PLISSIT Model: A Systematic Review. J Sex Martial Ther. 2022;48(3):309-318. DOI: 10.1080/0092623X.2021.1998270
13. Davis SR, et al. Global Consensus Position Statement on the Use of Testosterone Therapy for Women. Climacteric. 2019;22(5):429-43. DOI: 10.1080/13697137.2019.1637079
info@gynäkologie
- Vol. 14
- Ausgabe 1
- Februar 2024