- SGAIM Herbsttagung, Montreux 2018
Der Hypertonie-Workshop anlässlich der Herbsttagung der SGAIM galt den neuen Blutdruckwerten und ihrer Erfassung, die im Rahmen der Resultate der SPRINT Studie entstanden und zu grösseren Diskussionen geführt haben.
In SPRINT wurde eine aggressivere Blutdrucksenkung auf einen Zielwert von 120 mmHg mit 140 mmHg in einer standardisiert behandelten Patientengruppe verglichen. Die Gruppe mit 120 mmHg erreichte das primäre Outcome (Myokardinfarkt, ACS, Schlaganfall, Herzinsuffizienz und kardiovaskulärer Tod) gegenüber der Gruppe mit 140 mmHg mit einer 25%igen relativen Risikoreduktion. Die Gesamtmortalität wurde um 27% gesenkt, Tod durch kardiovaskuläre Krankheit um 43% und Herzinsuffizienz um 38% (1) wie PD Dr. med. Thomas Dieterle, Basel, feststellte. Die US Guidelines orientieren sich an diesen neuen Zielwerten, während die europäischen Guidelines weiterhin 140mmHg als Cut-off für Hypertonie betrachten.
Blutdruckbestimmung in SPRINT
Ist tiefer wirklich besser?
Ein Blick auf die neuesten Daten zeigt, dass tiefere Blutdruckwerte in der Tat mit einem besseren Outcome einhergehen, dies gilt sowohl für kardiovaskuläre Krankheit als auch für Gesamtmortalität (2). Dies gilt jedoch nicht für alte und gebrechliche Patienten (3).
Die europäischen Guidelines von 2016 empfehlen bei alten gebrechlichen Patienten mit einem Blutdruck ≥ 160 mmHg eine Senkung auf Werte zwischen 140 und 150 mmHg (I/A). Für fitte unter 80- Jährige kann ein Zielblutdruck < 140 mmHg in Betracht gezogen werden, falls die Behandlung gut ertragen wird (IIb/C).
Fazit
Die Hypertoniewelt empfiehlt nach der Publikation der neuen amerikanischen Guidelines eine neue aggressivere Definition/Klassifikation der Hypertonie, neue aggressivere Cut-offs für die Therapieinitiierung, neue aggressivere Zielwerte, Behandlungsbeginn mit 2 Medikamenten, präzisere Blutdruckmessung, Behandlungsentscheidung aufgrund atherosklerotischer Risikoleitlinien für alle Blutdrucke. Die ersten 4 Punkte führten zu einer sehr emotionalen Diskussion über Sinn und Unsinn der neuen Guidelines.
Hypertonie-Definitionen in Guidelines
Die «neuen» europäischen Guidelines empfehlen als optimalen Blutdruck < 120 und < 80 mmHg, ein normaler Blutdruck beträgt 120-129 und/oder 80-84 mmHg und hochnormal ist 130-139 und/oder 85-89 mmHg. Grad 1 Hypertonie 140-159 und/oder 90-99 mmHg, Grad 2 160-179 und/oder 100-109 mmHg, Grad 3 ≥ 180 und/oder ≥ 110 mmHg. Isolierte systolische Hypertonie ≥ 140 und < 90 mmHg.
Bei den amerikanischen Guidelines ist < 120/ < 80 mmHg normal, erhöht 120-129 / < 80 mmHg, Stadium 1 130-139 / 80-89 mmHg, Stadium 2 ≥ 140 oder ≥ 90 mmHg.
Wie erhalte ich zuverlässige Messwerte
Bei der ambulanten Blutdruckmessung gelten folgende Werte für den Wachzustand normal < 135/85, abnormal ≥ 135/85 mmHg, im Schlaf: normal < 120/70, abnormal ≥ 120/70, 24h: normal < 130/80 mmHg, abnormal ≥ 130/80 mmHg.
Das Dipping-Muster umfasst die folgenden Werte < 0% inverses/reverses Dipping, 0-10% Non-Dipping, 10-20% Dipping, > 20% extremes / Super-Dipping
Heim / Selbstmessung Position? Sitzende, entspannte Position
- Mindestens 5 Minuten Ruhe
- Der Arm auf einer festen Unterlage
- Manschette auf Herzniveau
- Messung am Arm mit höherem Blutdruck
Wie oft? Mindestens 2x am Morgen, 2x am Abend - Während mindestens 7 Tagen
Referenzwert? < 135 / 85 mmHg
Dokumentation? LogBuch oder elektronisch
Wichtig! Training für Ärzte, Pflegepersonal und Patienten
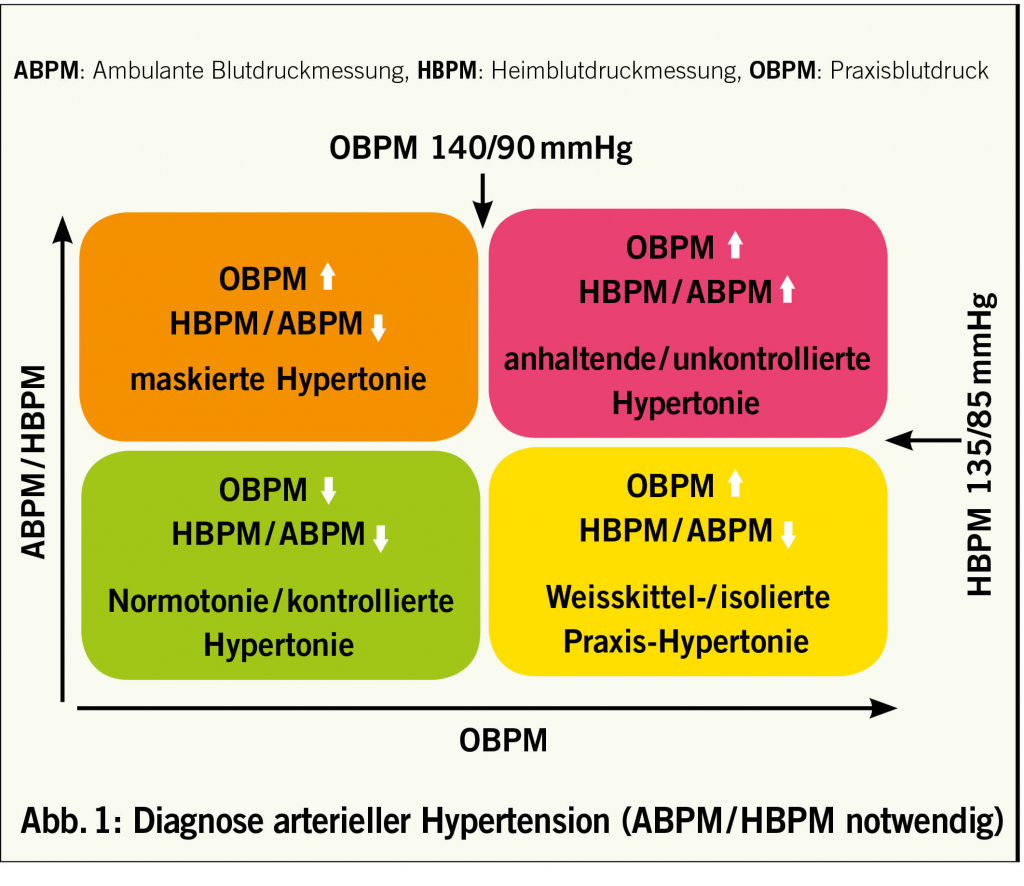
Umfassende Diagnose der arteriellen Hypertonie
Was sollte bei einem neu entdeckten hohen Blutdruck in Betracht gezogen werden?
1. Ist der Blutdruck wirklich erhöht? 2. Ursache?
2. Primär vs. sekundär?
3. Kardiovaskuläres Risiko? Weitere Risikofaktoren? Hypertoniebedingter Organschaden? Offenkundige kardiovaskuläre / renale Erkrankung?
4. Behandlung (wann, womit, wieviel?)
Ursachen einer Hypertonie
Primäre / essentielle vs. sekundäre Hypertonie
Eine sekundäre Hypertonie sollte in Betracht gezogen werden, falls
- schwierig zu kontrollieren / Therapie-refraktäre Hypertonie vorliegt
- sehr hoher Bklutdruck
- plötzlicher Blutdruckanstieg
- junger Hypertoniker («Early Onset Hypertension» – FH+)
Klinische Zeichen / Symptome einer endokrinen Hypertonie - (unerklärte) Hypokaliämie
- Inzidentalom
- erstgradige Verwandte mit Hyperaldosteronismus
- hochgradiger Verdacht («Bauchgefühl»)
Die häufigsten sekundären Ursachen einer Hypertonie sind je nach Alter verschieden (4). Zwischen 0-12 Jahren ist die renoparenchymale Erkrankung und die Koarktation mit 70-85% und im Alter von 12-18 Jahren mit 10-15% die häufigste Ursache für eine sekundäre Hypertonie. Zwischen 19 und 39 Jahren sind es mit 5% Hyper- und Hypothyreose, fibromuskuläre Dysplasie und renoparenchymale Erkrankung.Im Alter von 40 – 64 Jahren sind es mit 8-12% das obstruktive Schlafapnoesyndrom, Cushing Disease und Phaeochromozytom und ab 65 Jahre atherosklerotische renale Arterienstenose, Nierenversagen, Hypothyreose mit 17%.
Endokrine Hypertonie
Der primäre Hyperaldosteronsimus kommt mit einer Inzidenz von 1-10% vor. Das Screening erfolgt durch die Bestimmung des Aldosteron/Renin Verhältnisses.
Das Screening auf Phaeochromozytom (0.2%) erfolgt durch Bestimmung von freiem Metanephrin im Plasma oder der Katecholamine im 24h Urin.
Das Cushing Disease wird durch Cortisol im 24h Urin detektiert.
Das Screening der Akromegalie erfolgt durch Bestimmung von IGF-1, Hypo-und Hyperthyreose durch TSH und der primäre Hyperparathyreoidismus durch Ca (Albumin korrigiert), PTH.
OSAS
Das obstruktive Schlafapnoesyndrom (OSAS) ist ein wesentlicher Risikofaktor für Hypertonie. Die Prävalenz der OSAS beträgt ca. 5%. Die Diagnose erfolgt durch Polysomnographie und strukturierten Fragebogen.
Schätzung des kardiovaskulären Risikos
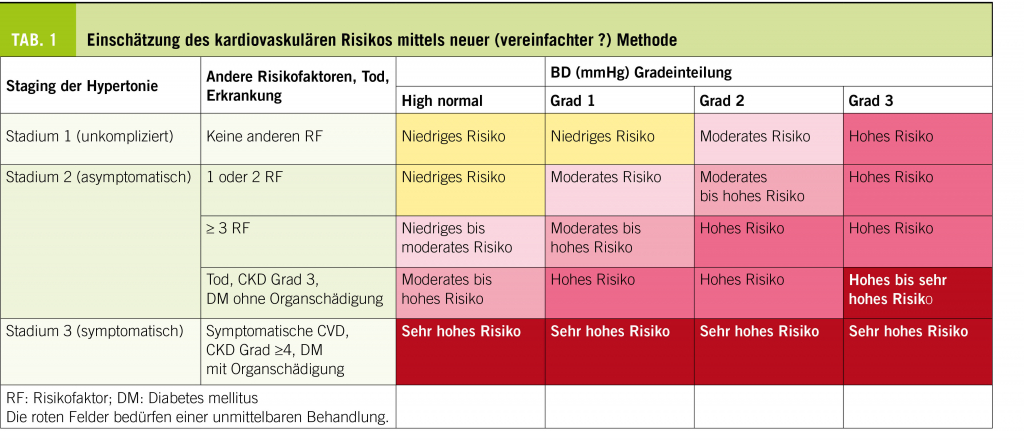
Der Referent präsentiert den Score der ESC / EAS und wies insbesondere daraufhin, dass ein Patient mit einem Blutdruck von 189/110 mmHg, wenn er jung und Nichtraucher ist und keine weiteren Risikofaktoren aufweist ein 10-Jahresrisiko für tödliche kardiovaskuläre Krankheit von 1%, also ein geringes nicht therapiebedürftiges Risiko hat. Die AGLA weist deshalb darauf hin, dass einzelne besonders ausgeprägte Risikofaktoren behandelt werden müssen, auch wenn das globale Risiko tief ist.
Eine neue vereinfachte Methode ist in Tabelle 1 wiedergegeben.
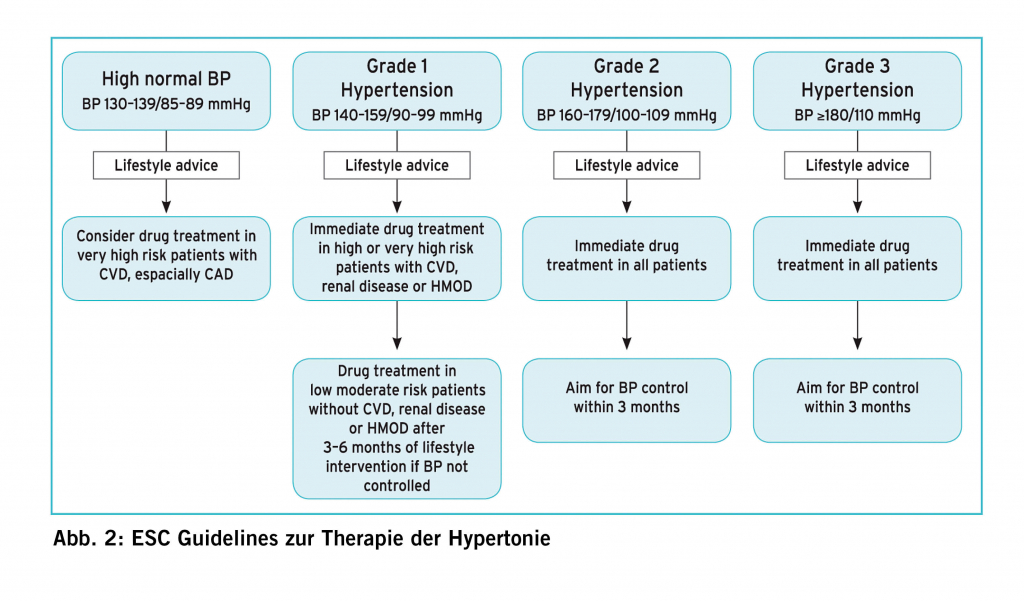

Behandlung des erhöhten Blutdrucks
Die ESC Guidelines geben die folgenden Empfehlungen (Abb. 2.)
Die Definition der Hypertonie ist altersabhängig. Zwischen 18 und 79 Jahren gilt ein systolischer Blutdruck von ≥140 mmHg unabhängig von Diabetes, Nierenerkrankung, koronarer Herzerkrankung; Schlaganfall und TIA und ein diastolischer Blutdruck ≥90mmHg als behandlungsbedürftig. Bei ≥80-Jährigen gilt ≥160mmHg und ≥90mmHg als behandlungsbedürftig.
Sollten wir im Rahmen von SPRINT tiefer gehen?
Die SPRINT Daten sind für die Praxis unbrauchbar. Der inkrementale Nutzen der Blutdrucksenkung nimmt mit der Senkung des Zielwerts ab. Tiefere Blutdruckwerte unter Behandlung sind mit einer höheren Inzidenz von ernsthaften unerwünschten Nebenwirkungen und Therapieabbruch assoziiert. Weniger als 50% der Patienten erreichen einen Zielwert für den systolischen Blutdruck unter 140 mmHg. Die Evidenz für tiefere Blutdruckziele ist in mehreren wichtigen hypertensiven Subgruppen weniger streng (ältere Patienten, Patienten mit Diabetes, Nierenkranke, Koronariker).
Wie aggressiv sollte der Blutdruck gesenkt werden?
Die Blutdruckkontrollraten bleiben mit weniger als 50% der behandelten Patienten typischerweise schlecht. Die Blutdruckkontrolle wird mit den neuen Zielwerten noch anspruchsvoller sein. Die meisten Patienten benötigen eine Kombinationstherapie, die Monotherapie ist gewöhnlich zu wenig wirksam. Initiale Monotherapie und Stufentherapiekonzept lassen zu viele Patienten auf der Monotherapie. Die Multipillentherapie geht mit schlechter Compliance einher. Die duale Therapiekombination erlaubt eine schnelle, effiziente, gut erträgliche und konsistentere und effektivere Therapie. Die Einzelpillenkombinationstherapie erlaubt eine bessere Therapieadhärenz – die Patienten ziehen es vor, eine einzelne Pille zu nehmen (Single Pill Kombinationen sind als Dual- oder Tripletherapie erhältlich).
Fazit
Die wichtigsten Änderungen in den 2018 Hypertonie-Guidelines sind:
Diagnose und Screening:
- Die Diagnose der Hypertonie ist unverändert geblieben.
- Die Diagnose kann auf der Praxismessung und/oder der ambulanten oder der Heimblutdruckmessung basieren.
- Die Risikoabschätzung beruht auf den Score-Karten.
- Behandlung:
- Therapiebeginn bei Blutdruck ≥ 140/90 mmHg (≥ 80-jährig ≥ 160/90 mmHg)
- Die Therapie basiert weiterhin auf Lebensstiländerungen, aber die medikamentöse Therapie darf nicht verzögert werden.
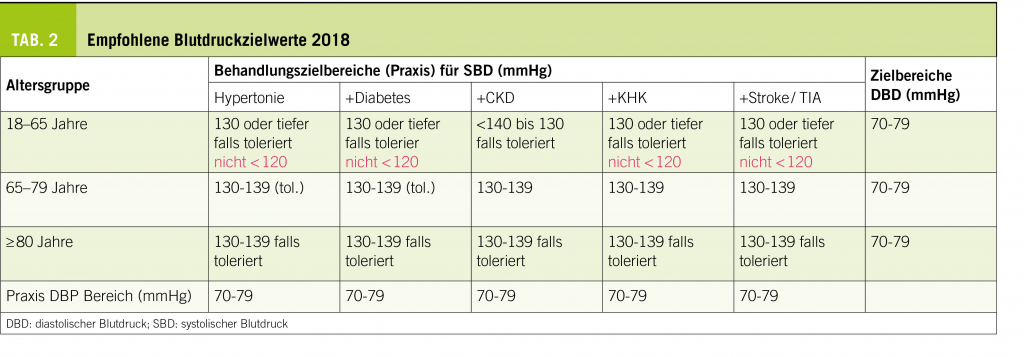
- Blutdruckziele sind <130/90mmHg (unkomplizierte Hypertonie, ältere Patienten systolischer Blutdruck 130 bis <140mmHg).
- Die Therapie soll mit Zweiermedikamentkombination oder Einzelmedikamentstrategie begonnen werden.
- Ideal sind ACE-Hemmer oder Sartan + Kalziumantagonist oder Diuretikum.
Quelle: Workshop Hypertonie anlässlich der SGAIM Herbsttagung, Montreux 20.21.9. 2018.
riesen@medinfo-verlag.ch
Literatur :
1. SPRINT Research Group. N Engl J Med 2017;377(8):733-44
2. Bundy JD et al. JAMA Cardiol 2018;3(7):572-81
3. Denardo SJ et al. Am J Med 2010;123:719-26
4. Viera AJ Am Fam Physician 2010;82(12):1471-8
der informierte @rzt
- Vol. 8
- Ausgabe 10
- Oktober 2018