- Chronischer Husten beim Erwachsenen
Täglich erfolgen Konsultationen in der hausärztlichen Praxis wegen chronischem Husten mit zum Teil hohem Leidensdruck und Einschränkung der Lebensqualität. Dieser Artikel soll eine Übersicht über die Differentialdiagnosen sowie pragmatische Therapieansätze aufzeigen.
Mit einer Prävalenz von ca. 10-20% ist der chronische Husten ein häufiger Konsultationsgrund in der Hausarztpraxis (1). Als chronisch wird eine Symptomdauer von über 8 Wochen definiert (bei Kindern Symptomdauer über 4 Wochen). Begleitend können weitere Symptome wie Auswurf, Heiserkeit, pharyngeales Fremdkörpergefühl, Räusperzwang oder auch Dyspnoe bei Anstrengung auftreten. Mögliche Ursachen sind eine zugrunde liegende Erkrankung der oberen und unteren Atemwege, Magensäure-bedingte Beschwerden (GERD, «stiller Reflux»), Medikamentennebenwirkung oder auch Umweltfaktoren (z.B. inhalative Noxen). Nicht jeder Husten ist als Ausdruck einer potenziell schwerwiegenden Erkrankung zu interpretieren. Dennoch sind die sogenannten «red-flags» (Tabelle 1) wie Blut im Sputum, Noxen wie Tabak- oder Alkohol-abusus, ein Malignom oder auch Tuberkulose/Asbest-Exposition in der Vorgeschichte zu beachten und muss ggf. eine vorzeitige weiterführende Diagnostik in die Wege geleitet werden.
Erste Abklärung
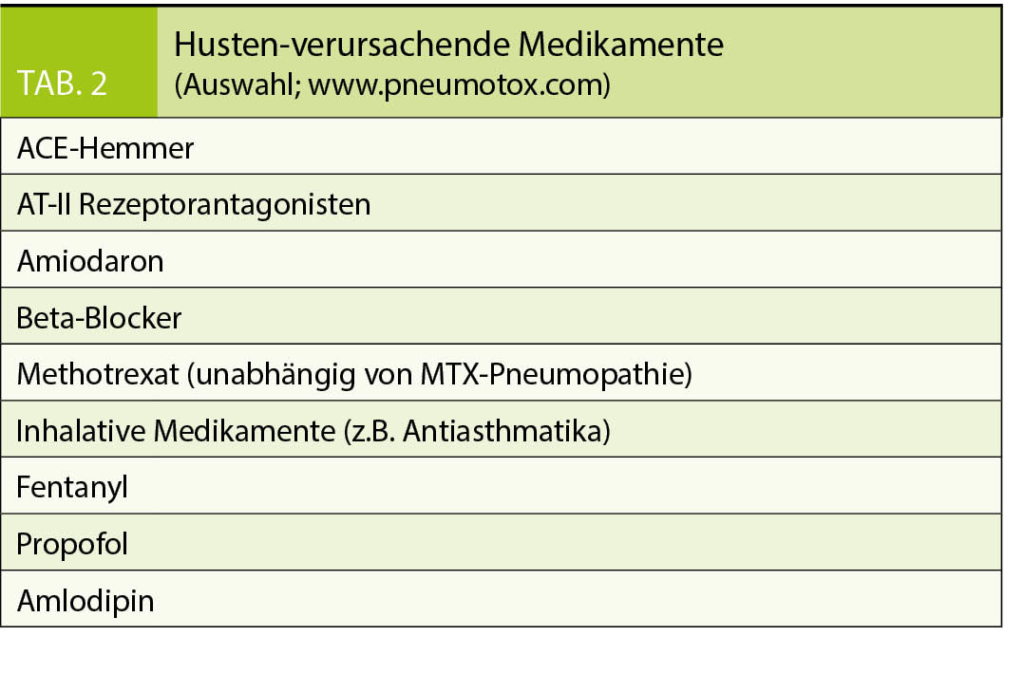
Ein häufiger Konsultationsgrund aufgrund chronischen Hustens ist eine Einschränkung der Lebensqualität (soziale und berufliche Interaktion, gestörter Schlaf, usw.). Zur Anamnese gehören neben Beginn, Dauer und möglichem Auslöser des Hustens auch das Erfragen der Begleitsymptome (produktiver Husten, Heiserkeit, Schmerzen, Fremdkörpergefühl im Hals, ständiger Räusperzwang, Magenbrennen/saures Aufstossen). Auch werden Noxen (Tabak, Alkohol) wie auch eine mögliche Exposition zu Tuberkulose oder Asbest erfragt sowie die aktuelle Medikation eruiert (Tab. 2). Zudem sind vorangehende Infekte der Luftwege sowie saisonale resp. tageszeitabhängige Symptome von Bedeutung für die Differentialdiagnosen.
Ergänzend zur klinischen Standarduntersuchung inkl. Lungenauskultation ist eine Bildgebung mittels Röntgen-Thorax nach 8 Wochen unklarem Husten indiziert, bei Vorhandensein der «red-flags» bereits früher (2). Bei Verdacht auf COPD/Asthma sind entsprechende diagnostische Schritte einzuleiten (z.B. Spirometrie). Im Folgenden werden die häufigsten Differentialdiagnosen des chronischen Hustens erläutert, welche sowohl in der Hausarztpraxis wie auch in der HNO-Sprechstunde auftreten.
Upper airway cough syndrom (UACS)
Ursprünglich als Postnasal-Drip Syndrome bezeichnet, ist das UACS ein häufiger Grund für chronischen Husten (häufigster Grund in den USA (3)). Der exakte Pathomechanismus ist bis anhin nicht gänzlich geklärt, respektive erlebt einen Paradigmen-Wechsel. Initial wurde angenommen, dass aufgrund einer chron. Rhinosinusitis mit posteriorer Rhinorrhoe die Mechano- und Chemorezeptoren im Pharynx-/Larynxbereich sowie pulmonal aktiviert werden und somit Husten ausgelöst wird. Es konnte jedoch gezeigt werden, dass nur 8% der Patienten mit chron. Husten auch wirklich eine posteriore Rhinorrhoe haben. Umgekehrt hatten in einer sorgfältig aufgearbeiteten Studie von 108 Patienten mit chron. Rhinosinusitis und ausgeprägtem postnasal drip nur gerade 21% Hustenbeschwerden (4). Post-nasal drip Patienten haben zudem kein vermehrtes Sekretvolumen sondern eine erhöhte Viskosität des Nasensekretes (5). Es werden also mengenmässig nicht mehr als die physiologischen 500 ml an Nasensekret produziert, sondern umgekehrt eher weniger, indem das Sekret seine Qualität ändert, eingedickt wird und möglicherweise dadurch die Rezeptoren im Pharynx- und Larynxbereich stimuliert. Neuere Arbeiten stellen zudem die These einer erhöhten neuronalen Sensitivität der Hustenrezeptoren im Pharynx- und Larynxbereich bei UACS-Patienten verglichen zur Kontrollgruppe in den Vordergrund (6). Es wird also eher eine primäre pharyngeale Hyperreagibilität postuliert, als eine sekundäre pharyngeale Reizung aufgrund einer chronischen Rhinosinusitis. Eine empirische Therapie mit einem topischen Kortikosteroidspray sowie regelmässige Salzwasserspülungen können versucht werden. Daneben sind in therapierefraktären Fällen Verhaltenstherapien erfolgsversprechend. Die Patienten mit pharyngealer Hyperreagibilität und chronischem Räusperzwang werden z.B. dazu aufgefordert, jeden Hustenreiz mit eisgekühltem Mineralwasser mit Kohlensäure zu unterdrücken (7).
GERD/LPR
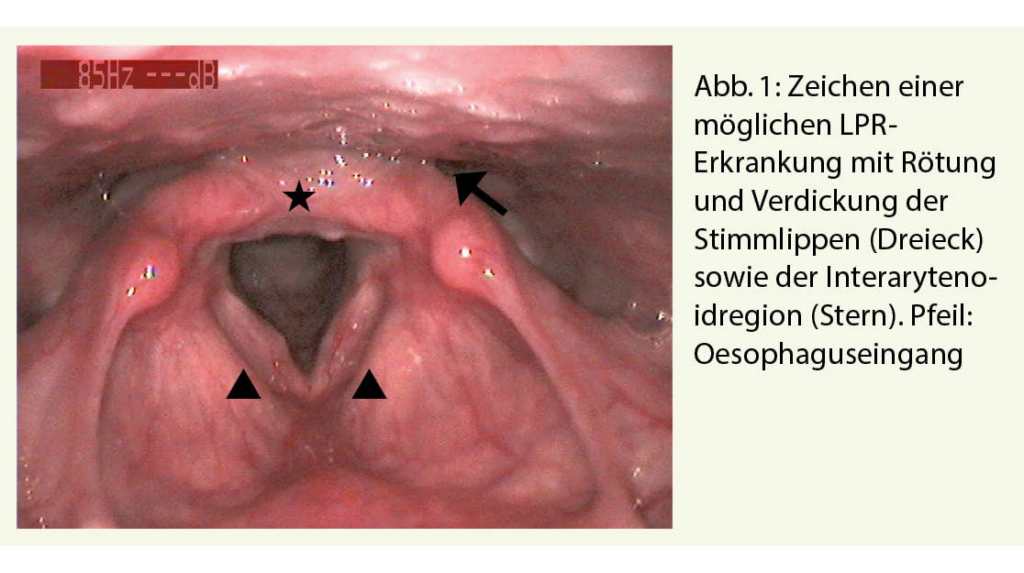
Die gastroösophageale Refluxkrankheit (GERD) zeigt typische Beschwerden wie saures Aufstossen, retrosternales Brennen oder Regurgitationen. Gelangt die Magensäure eine Stufe weiter nach kranial in Kontakt mit der Schleimhaut des Kehlkopfes, spricht man von einem laryngopharyngealen Reflux (LPR). In diesem Fall können die säuretypischen Symptome fehlen («stiller Reflux»). Die Patienten beklagen vielmehr ein Fremdkörper- oder Globusgefühl im Hals, gelegentliche Heiserkeit mit vermehrtem Räusperzwang. Ein Zusammenhang zwischen GERD/LPR und chronischem Husten konnte zwar hergestellt werden, die Pathophysiologie sowie die Therapie sind jedoch komplex (8, 9). Nebst der Anamnese sind in der HNO-spezifischen Untersuchung Anzeichen einer LPR wie Rötung und oedematöse Schwellung der Interarytenoidregion oder Verdickung der Stimmlippen zu sehen (Abbildung 1). Dies sind jedoch keine pathognomonischen klinischen Zeichen. Bei anamnestischem/klinischem Verdacht ist eine PPI-Therapie in doppelter Standarddosierung (2x40mg täglich) über mind. 8 Wochen indiziert (10).
Bronchiale Hyperreagibilität
Eine weitere häufige Differentialdiagnose ist die bronchiale Hyperreagibilität mit chronischem Husten, typischerweise im Anschluss eines viralen Infektes des Respirationstraktes. Die Lungenfunktion sowie das Röntgenbild sind bland und die Patienten sprechen auf ein inhalatives Kortikosteroid in der Regel gut an.
Pharmakotherapie-bedingter chronischer Husten
Chronischer Husten aufgrund von ACE-Hemmern kann bei 5% bis 35% der Patienten beobachtet werden, häufiger beim weiblichen Geschlecht (11). Die Symptomatik kann binnen Stunden bis Monate nach erster Einnahme auftreten. Die Verdachtsdiagnose kann einzig mittels Absetzen der Medikation und Besserung der Symptomatik binnen Wochen bis Monaten bestätigt werden. Angiotensin-II-Rezeptor Antagonisten stellen hier eine gute Therapiealternative dar. Eine Reihe weiterer Medikamente können ebenfalls einen chronischen Hustenreiz verursachen (Tab. 2).
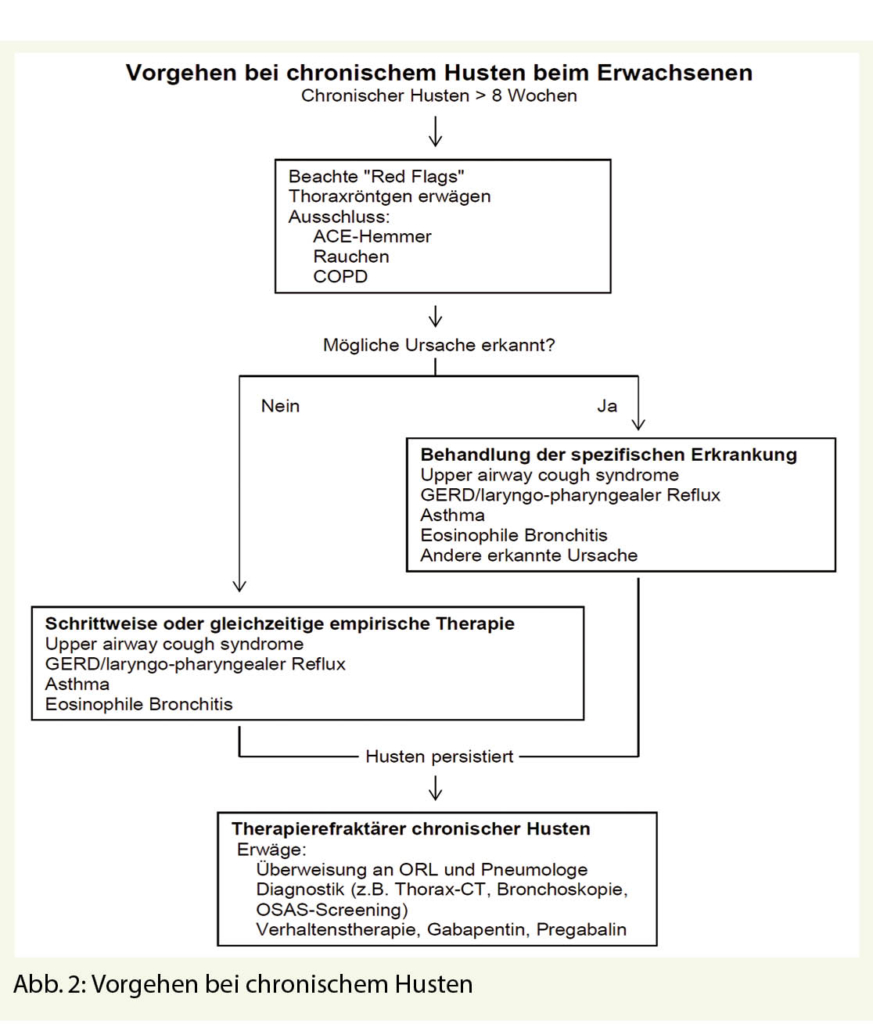
Zusammenfassend ist die Differentialdiagnostik des chronischen Hustens sehr breit und oft nicht monokausal bedingt. In therapieresistenten Fällen ist eine weiterführende Abklärung bei einem ORL-Facharzt oder einem Pneumologen zu erwägen. Bei ca. 10-40% der Patienten bleibt die Ursache trotz erweiterter Diagnostik unklar (12). In Abb. 2 ist ein Algorithmus zum pragmatischen Vorgehen bei chronischem Husten dargestellt.
Facharzt für HNO, Hals- und Gesichtschirurgie FMH
ORL-Praxis Frauenfeld
Thundorferstrasse 4
8500 Frauenfeld
Klinik für Hals-Nasen-Ohren- und Gesichtschirurgie (HNO)
Luzerner Kantonsspital
Spitalstrasse
6004 Luzern
christoph.schlegel@luks.ch
Die Autoren haben in Zusammenhang mit diesem Artikel keine Interessenskonflikte deklariert.
- Der chronische Husten ist ein sehr häufiges Symptombild in hausärztlicher Praxis. Bei breiter Differentialdiagnostik ist eine sorgfältige Anamnese essentiell.
- Bei fehlenden «red-flags» ist ein pragmatisches Vorgehen mit empirischen Therapieansätzen bei klinischer Verdachtsdiagnose sinnvoll (inhalative Kortikosteroide, PPI-Blocker, Umstellen der eigenen Medikamente)
- Trotz weiterführender Diagnostik kann die Ursache des chronischen Hustens nicht immer eruiert werden. Dieser Fakt ist wichtig in der Arzt-Patienten Kommunikation.
1. Chung, KF. Prevalence, pathogenesis, and causes of chronic cough. Lancet 2008;371:1364 :1374
2. Morice AH. Recommendations for the managment of cough in adults. Thorax 2006; 61:i1-I24
3. Pratter MA. Chronic upper airway syndrome secondary to rhinosinus diseases: ACCP evidence-based clinical practice guidelines. Chest 2006;129:63S-71S
4. O’Hara J, Jones NS. « post-nasal drip syndrome »: most patients with purulent nasal secretions do not complain of chronic cough. Rhinology 2006; 44:270-3
5. Bucher S, Soyka MB. Altered viscositiy of nasal secretions in postnasal drip. Chest 2019;04:133
6. Yu L. Capsaicin-sensitive cough receptors in lower airway are responsible for cough hypersensitivity in patients with upper airway cough syndrome. Med Sci Mont. 2013;19:1095- 101
7. Acharya A, Mirza S, Jones N. Ice cold carbonated water: a therapy for persistent hyperawareness of phryngeal mucus and throat clearing. Journal of Laryngology and Otology 2007;121:354-357
8. Irwin RS. Gastroesophageal Reflux and chronic cough. Am J Gastroenterology 2000;95:S9-S14
9. Kahrilas PJ. A causal relationship between cough and gastroesophageal reflux disease (GERD) has been established: a pro/con debate. Lung 2014;192(1):39-46
10. Kahrilas PJ. CHEST expert cough panel. CHEST panel and expert panel report. Chest 2016;150(6)1341-1360
11. Dicpinigaitis PV. Angiotensin-converting enzyme inhibitor-induced cough: ACCP evidence-based clinical practice guidelines. Chest 2006;129(1suppl):169S-173S
12. Irwin RS. Unexplained cough in the adult. Otolaryngol Clin North Am 2010;43:167-80
der informierte @rzt
- Vol. 9
- Ausgabe 10
- Oktober 2019