- Abklärung einer Harninkontinenz bei der Frau
Als Grundversorger wird man häufig mit dem Problem «Harninkontinenz» konfrontiert. Mit einer guten Anamnese und einer einfachen klinischen Untersuchung können die Arbeitsdiagnose suffizient geklärt und konservative Therapien begonnen werden. Dieser erste Teil ist den Abklärungen gewidmet. Aspekte der Behandlung werden im zweiten Teil im August dargestellt werden.
Die Harninkontinenz ist lediglich ein Symptom. Die zugrundeliegende Krankheit muss verstanden sein, bevor man die Therapie festlegen kann. Ein insuffizienter Urethralverschluss mit Inkontinenz bei Belastung hat seine Ursache in einer übermobilen Urethra allenfalls mit einer reduzierten intrinsischen Sphinkterfunktion, genannt Stress – oder Belastungsinkontinenz (SUI).
Wenn die Blase als Speicherorgan (Detrusormuskel) betroffen ist und demzufolge hypersensitiv, hypokapazitiv, allenfalls mit unkontrollierter Motorik, spricht man von einer überaktiven Blase (OAB). Bei Frauen ist die Inkontinenz häufig eine Kombination von beiden Formen, genannt gemischte Inkontinenz. Die Rate an Inkontinenz nimmt mit dem Alter zu.
Die chronische Harnretention, die bei starker Ausprägung zu einer Überlaufinkontinenz führt, ist bei Frauen selten. Die unverzichtbare Untersuchung dafür ist die Restharnbestimmung. Für die Retention ist meist ein relevanter Genitaldescensus mit Quetschhahnmechanismus ursächlich, Urethralstenosen sind selten. Auch in Frage kommen eine denervierte atone Blase als Folge einer autonomen Polyneuropathie oder einer denervierenden Chirurgie im kleinen Becken. Die Retention zu erkennen ist zentral, denn hier scheiden sich die therapeutischen Konzepte grundlegend.
Differentialdiagnostisch muss bei einer Inkontinenz auch an extragenitale Ursachen gedacht werden. Rheumatologische, orthopädische oder dementielle Erkrankungen können verhindern, dass eine Patientin rechtzeitig die Toilette erreicht.
Gemischte Krankheitsbilder sind eher die Regel. Mit der Anamnese und Untersuchung können die einzelnen Krankheitsbilder gewichtet werden. Hat die Patientin beispielsweise OAB Symptome bei M. Parkinson oder hat sie einen Insult erlitten, müssen die Symptome als Folge der fehlenden zentralen Hemmung auf das pontine Miktionszentrum verstanden werden: also eine cerebral enthemmte Blase (neurogene Detrusor-Hyperaktivität).
Inkontinenz auf Grund komplexer neurourologischer Krankheitsbilder mit echter Sphinkter-Detrusor-Dyssynergie (Querschnittsproblematik) ist nicht Gegenstand dieses Artikels.
Anamnese
Die Beschwerden sind jeweils typisch für die Krankheit, so dass Anamnese und Diagnose fast gleichgesetzt werden können. Bleibt die Erzählung der Patientin diffus, lässt sich mit gezieltem Nachfragen die Ursache eingrenzen:
SUI: Inkontinenz im Zusammenhang mit Belastung: Urinverlust bei Husten, Niessen, Lachen, oder beim Sport?
OAB: Frage nach Inkontinenz zusammen mit Drangbeschwerden: beschrieben als «imperativer Harndrang» oder «Hausschlüsselinkontinenz». Frage nach Pollakisurie (häufige (> 8) kleinvolumige Miktionen durch den Tag) und Nykturie (> 1 Miktion pro Nacht). Die Anpassung der Spazier- oder Einkaufsroute entsprechend der vorhandenen öffentlichen Toiletten ist typisch.
Retention (Überlaufinkontinenz): Qualität des Harnstrahls abfragen: Erfahrungsgemäss lassen Frauen dieses Phänomen häufig aus und berichten lediglich von Urge-Symptomen, die bei einer übervollen Blase auftreten können. Patientinnen wissen allerdings, wie der Harnstrahl sich anfühlt oder ob die Miktion ein- oder mehrzeitig ist (Stakkato-Miktion) und wie lange die Miktion dauert. Obstruktive Miktion gepaart mit Inkontinenz ist typisch für die Überlaufinkontinenz. Die Notwendigkeit von manuellem Reponieren, um die Miktion auszulösen, ist pathognomonisch für den Quetschahn.
Schweregrad: Notwendigkeit von Binden? Dicke und Anzahl der verwendeten Binden? Nächtliches Einnässen?
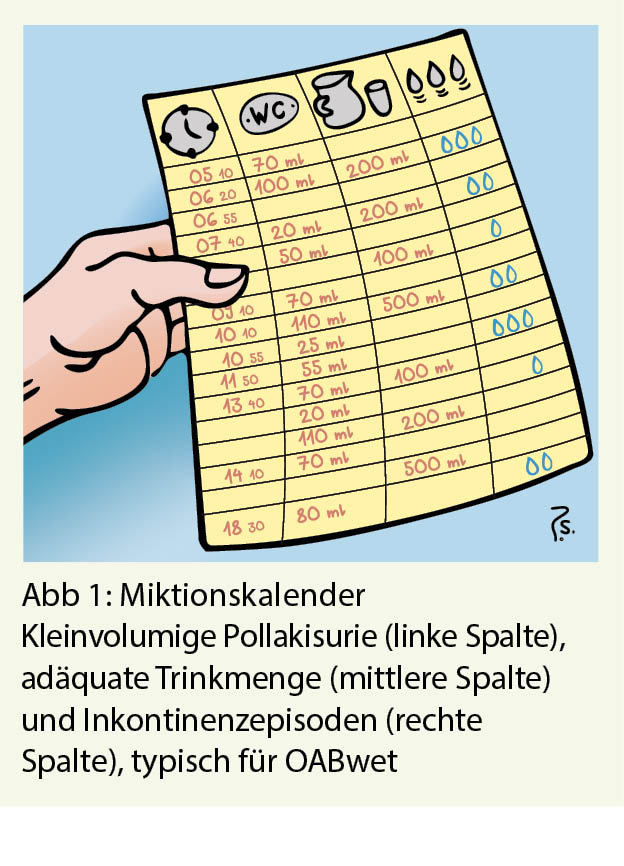
Miktionstagebuch: Dieses ist ein einfaches und wertvolles Anamnese-Instrument. Die Patientin misst und dokumentiert über 24 Stunden Miktion, Flüssigkeitseinnahme sowie Inkontinenzereignisse. Eine kleinvolumige Pollakisurie repräsentiert die OAB, normale Volumina und normale Miktionsfrequenz beweisen die gesunde Blasenspeicherfunktion. Auch eine Polydipsie oder inadäquate Aufteilung der Miktionsvolumina zwischen Tag und Nacht werden aufgedeckt (Abb. 1).
Untersuchung
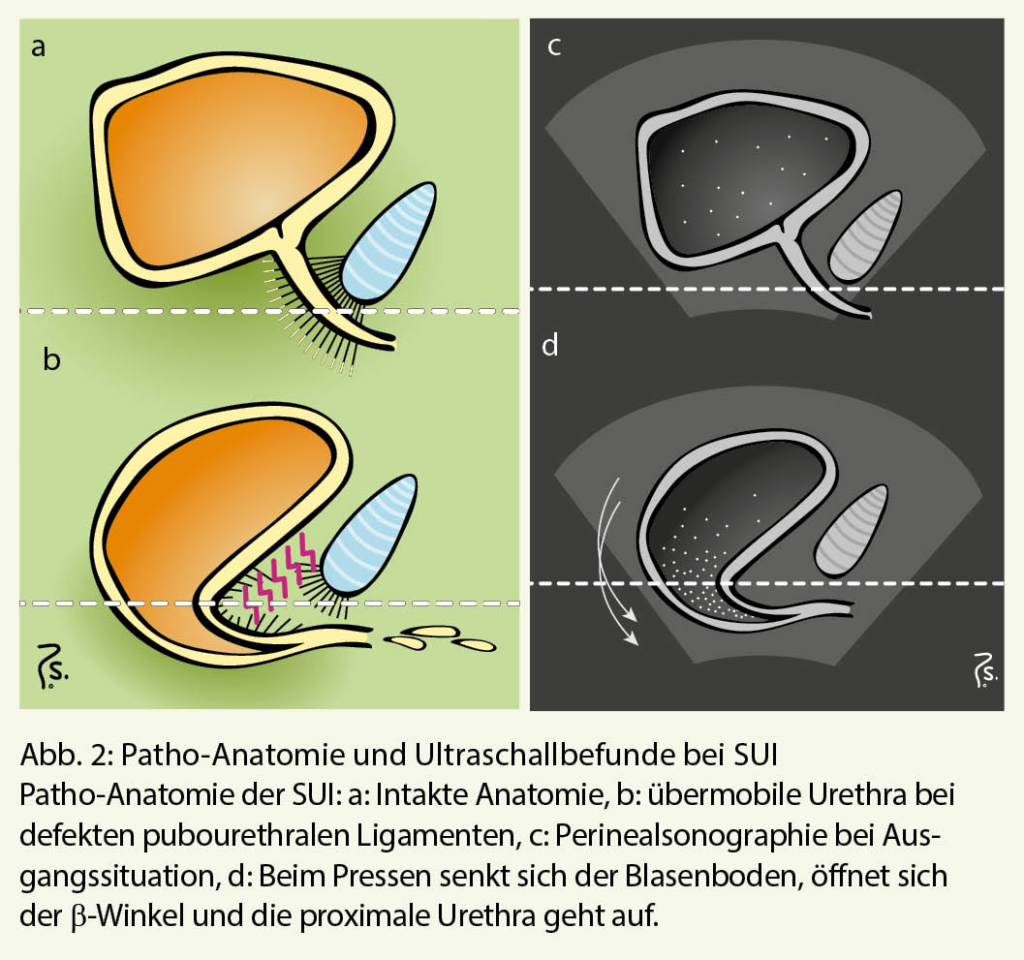
Der Ultraschall ist die einzige apparative Untersuchung, die in der Erstlinienabklärung unverzichtbar ist. Man misst bei voller Blase die funktionelle Blasenkapazität und nach der Entleerung den Rest-urin. Sonographisch können auch Steine, Tumoren und Fremdkörper in der Blase erkannt werden. Zudem ist die Perinealsonographie eine unschlagbare Methode, die zugrundeliegende Patho-Anatomie der SUI dynamisch-funktionell darzustellen: Der urethrovesikale Übergang verstreicht beim Pressen, der β-Winkel wird weit (= Winkel zwischen Blasenboden und Urethra) und der Meatus urethrae internus zeigt ein «funneling», das heisst es fliesst Urin in die Urethra ein. Im Deutschen ist dies mit dem Begriff der «Vesikalisierung der proximalen Urethra» bildlich beschrieben (Abb. 2).
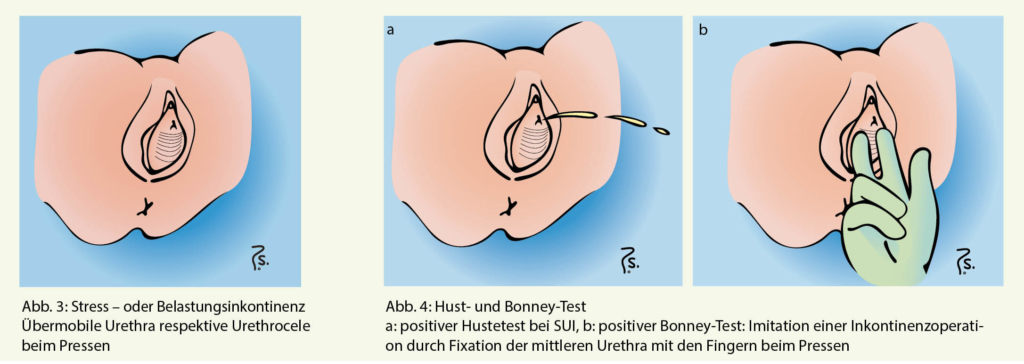
Klinische Untersuchung: Die Diagnose SUI stellt man mit einem einfachen Belastungstest: Lässt man die Patientin mit voller Blase im Liegen oder im Stehen über einer Vorlage husten, kommt es zu spritzweisem Urinabgang. Es ist nicht in jedem Fall zwingend, tonometrisch zu beweisen, was klinisch offensichtlich ist (1).
Will man den Urinverlust quantifizieren, macht man dies mit einem einfachen Vorlagentest: Pad test: Binde auf einer Briefwaage wiegen, Patientin mit der Binde 10-mal kräftig Husten lassen, Binde erneut wiegen. Gewichtsdifferenz = Urinverlust.
Selbstverständlich lassen sich in Steinschnittlage (gynäkologischer Stuhl) die im Ultraschall beschriebenen Veränderungen unter Belastung beobachten: Im Pressen wölbt sich die Urethra sehr deutlich vor den Hymenalsaum, was man als «übermobile Urethra» oder «Urethrocele» beschreiben kann (Abb. 3).
Auch lässt sich mithilfe des Bonney-Tests der Effekt einer chirurgischen Korrektur antizipieren: Mit dem Zeige- und Mittelfinger wird die mittlere Urethra in Ruhe in der Ausgangsposition fixiert. Wird die Patientin beim Husten dadurch kontinent, ist bewiesen, dass die suburethrale Anlage eines Hypomochlions (z.B. TVT™-Band) die SUI beheben wird (Abb. 4).
Urinlabor: Die reine Belastungsinkontinenz braucht keine Laborabklärung.
Die idiopathische OAB ist eine Ausschlussdiagnose. Entsprechend müssen symptomatische Formen erkannt werden: Eine persistierende Mikrohämaturie kann Hinweis auf ein Stein- oder Tumorleiden sein, Nachweis von Leukozyten und Nitrit sind ein Hinweis auf einen Harnwegsinfekt. Urinstatus und Urinkultur sind obligate hausärztliche Erstlinienabklärungen der OAB.
Zystoskopie: Wichtig in der Abklärung der OAB, um symptomatische Formen mit relevanter Blasenpathologie zu erkennen. Diese ist durch keine klinische Untersuchung zu ersetzten.
Beurteilung eines Prolapses und Urethrakalibrierung: Ein höhergradiger Descensus ist auf dem gynäkologischen Stuhl aber auch im Stehen offensichtlich.
Mit bougies à boule oder Hegarstiften sondiert man die Urethra und erkennt eine Urethralstenose. Beides kann eine chronische Retention und dadurch eine Überlaufinkontinenz verursachen.
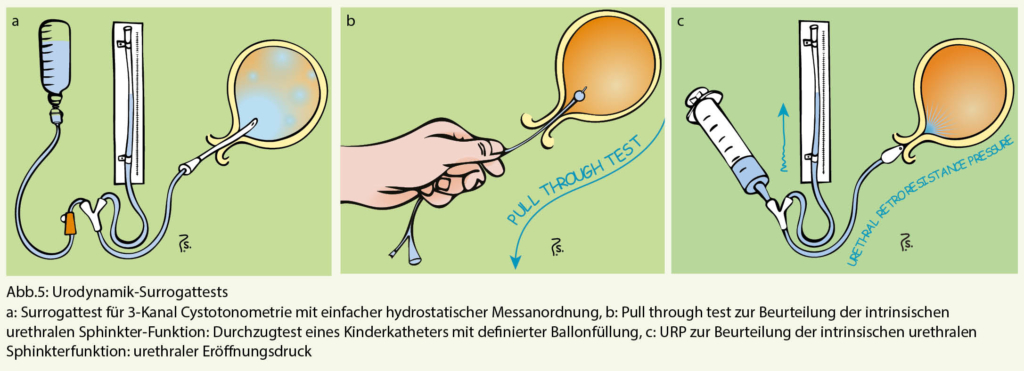
Urodynamik (Dreikanalmessung): Die Urodynamik ist eine Serie von zeitgleichen kombinierten Druck-, Fluss- und Muskelaktivitätsmessungen. Die Speicherphase der Blase, die Verschlussfunktion der Urethra und die Entleerungsphase werden gemessen und dokumentiert. Ist man sehr interessiert, lässt sich eine urodynamische Dreikanalmessung bei einfacher Fragestellung durch Kombination von klinischer und sonographischer Untersuchung, einer einfachen hydrostatischen Messanordnung (2) und einfachen Surrogatuntersuchungen wie z. B. dem pull through Test (3) oder dem urethral retro-resistance pressure (URP) (4) gut ersetzen (Abb. 5). Dies detailliert auszuführen und zu werten übersteigt den Rahmen dieses Artikels.
Für komplexe neurourologische Fragestellungen ist ein Mehr-kanalmessgerät unabdingbar.
Frauenklinik Stadtspital Weid und Triemli
Birmensdorferstrasse 501
8063 Zürich
Frauenklinik Stadtspital Triemli
Birmensdorferstrasse 501
8063 Zürich
Frauenklinik Stadtspital Weid und Triemli
Birmensdorferstrasse 501
8063 Zürich
daniel.passweg@triemli.zuerich.ch
Die Autoren haben keine Interessenskonflikte im Zusammenhang mit diesem Beitrag deklariert.
- Bei der Inkontinenz gilt: Anamnese = Diagnose.
- Die Restharnmessung ist bei der Urge-Anamnese wichtig.
- Mit Ultraschall und klinischer Untersuchung lässt sich eine Inkontinenz bei urogynäkologischer Fragestellung mit einfachen Mitteln fast in jedem Fall verstehen.
- Einzig für die Zystoskopie gibt es keine Surrogatuntersuchung.
1. Nager CW et al. Urinary Incontinence Treatment Network. A randomized trial of urodynamic testing before stress-incontinence surgery. N Engl J Med 2012;24(366):1987-97
2. Fonda D et al. Simple screening for urinary incontinence in the elderly: comparison of simple and multichannel cystometry. Urology 1993;42:536-40
3. Arya LA et al. Office screening test for intrinsic urethral sphincter deficiency: pediatric Foley catheter test. Obstet Gynecol 2001;97:885-9
4. Slack M et al. Urethral retro-resistance pressure: a new clinical measure of urethral function. NeurourolUrodyn 2004;23:656-61
der informierte @rzt
- Vol. 8
- Ausgabe 6
- Juni 2018