- 15 Jahre Institut für Hausarztmedizin an der Universität Zürich
Einleitung
In vielen Ländern im angloamerikanischen Raum, aber auch in Europa, wie beispielsweise in England, den Niederlanden oder auch in skandinavischen Ländern, hat die Hausarztmedizin eine lange universitäre Tradition. Die akademische Verankerung geht in diesen Ländern mit einer starken Rolle der Hausarztmedizin auch im Gesundheitssystem einher. So sind beispielsweise die Niederländer vergleichbar einem Schweizer Hausarztmodell bei einer Ärztin oder einem Arzt ihres Vertrauens eingeschrieben und konsultieren diesen als primäre Anlaufstelle, ebenso im National Health Service, dem staatlichen Gesundheitssystem Englands. In Deutschland wurde der erste Lehrstuhl an der Medizinischen Hochschule Hannover 1976 eingerichtet, bis zum ersten Lehrstuhl in Bayern 2009 – einem Stiftungslehrstuhl, zur Hälfte von der Krankenkasse AOK finanziert – vergingen somit noch etliche Jahre. Erst 2015 wurde in Bayern als letztem Bundesland ein ordentlicher Lehrstuhl für Allgemeinmedizin in Erlangen etabliert. Demgegenüber war die Schweiz fast fortschrittlich, bereits 2008 wurde dort – nach einem einstimmigen Votum des Kantonsrats – ein Lehrstuhl für Hausarztmedizin geschaffen und besetzt. Neben dem an der Universität Zürich (UZH) verankerten Lehrstuhl wurde – wie bei allen anderen klinischen Fächern – auch ein Institut für Hausarztmedizin am Universitätsspital Zürich geschaffen. Um keine Konkurrenz zur Poliklinik und dem Lehrstuhl für Innere Medizin entstehen zu lassen, erhielt das Institut für Hausarztmedizin (IHAMZ) allerdings keinen klinischen Versorgungsauftrag und ist somit bis heute mit dem reinen Fokus auf Lehre und Forschung ein Exot am Universitätsspital (USZ). Im Nachfolgenden soll eine Bilanz aus den ersten 15 akademischen Jahren gezogen werden.
Lehre
Eine kleine Gruppe von Hausärzt/-innen um Frau Dr. Elisabeth Bandi-Ott war bereits vor Schaffung des Lehrstuhls in der Lehre an der Universität Zürich engagiert. Neben einigen Beteiligungen an Kursen bot man ein Modul im freiwilligen Mantelstudium an. Kurz nach Besetzung des Lehrstuhls wurde das sogenannte Einzeltutoriat, in dem Studierende mehrere Halbtage in eine Hausarztpraxis gehen, eingeführt. In dieser Lehrveranstaltung, die für alle Studierenden Pflicht ist, trifft zum ersten Mal das theoretische, universitär vermittelte medizinische Wissen auf die Realität im hausärztlichen Alltag. Hautnah erleben die Studierenden, was gemeint ist, wenn wir in den Vorlesungen vom «Niedrigprävalenzsetting» und vom Aushalten von Unsicherheit, Stufendiagnostik und «test of time» sprechen. Sie erleben mittels eigener Anamnese und Untersuchung, dass nicht jeder Thoraxschmerz ein Herzinfarkt ist, der eines Herzkatheters bedarf, und nicht jeder Kopfschmerz ein Hirntumor ist, der ein MRI braucht. Das Einzeltutoriat liefert eine Erfahrung, wie sie auch in einem Spital oder einer Notfallabteilung nicht möglich ist, denn an beiden Orten finden sich – meist durch die Hausärzt/-innen – vorselektierte Patient/-innen. Möglich ist diese Lehrveranstaltung nur, weil sich dankenswerterweise jedes Semester eine grosse Zahl von engagierten Kolleg/-innen findet, die bereit sind, Studierende in die eigene Praxis aufzunehmen. Auch wenn wir die individuelle Abstimmung nun maximal flexibilisiert haben und die Entschädigung auf ein adäquates Niveau angehoben wurde, bleibt die Gewinnung einer ausreichenden Zahl von Lehrärzt/-innen eine grosse Herausforderung. Einerseits sind die Studierendenzahlen deutlich gestiegen, von anfangs 250 auf mittlerweile 380. Andererseits führt der Konzentrationsprozess auf Praxisebene zu einem geringeren Angebot, denn die aus mehreren Einzelpraxen gebildete Gruppenpraxis nimmt eben auch oft nur eine(n) Studierende(n) auf. Dennoch ist es beispielsweise im Wintersemester 2023/2024 gelungen, 320 Hausärzt/-innen für dieses Lehrformat zu gewinnen. Viele Kolleg/-innen schätzen es, dem Nachwuchs ihr praktisches Wissen zu vermitteln und empfinden es als bereichernd, sich mit der kommenden ärztlichen Generation auseinanderzusetzen und auszutauschen. Es ist somit nicht verwunderlich, dass das Einzeltutoriat zu den seitens der Studierenden mit am besten evaluierten Lehrveranstaltungen zählt.
Neben dem Einzeltutoriat existieren zahlreiche weitere Lehrangebote des Instituts. Neben zwei eigenen Angeboten im Mantelstudium, die regelmässig überbucht sind und somit sowohl die Qualität der Lehrveranstaltungen als auch das Interesse am Fach Hausarztmedizin zeigen, wirken Mitarbeiter/-innen noch an zwei weiteren Mantelsstudiumskursen mit. Hervorzuheben sind des Weiteren vor allem der Blockkurs und die Fokuswoche hervorzuheben. Im Blockkurs im 6. Studienjahr erleben die Studierenden einen Querschnitt der Hausarztmedizin, in der Fokuswoche bearbeiten sie Patientenfälle über die gesamte Versorgungskette der Allgemeinen Inneren Medizin hinweg, vom stationären Aufenthalt über die Entlassung bis hin zur Betreuung der chronischen Erkrankungen. Auch in dieses Lehrformat sind erfahrene und engagierte hausärztliche Kolleg/-innen involviert. Den praktisch tätigen Kolleginnen und Kollegen kommt so in der hausärztlichen Lehre eine ganz entscheidende Bedeutung zu, nur dank ihres grossen Engagements ist es möglich, die Lehrveranstaltungen von der theoretischen Ebene der Vorlesung ins richtige Leben zu heben.
Masterstudierende und Doktorierende
Die Betreuung von Doktorierenden ist eine wichtige Aufgabe der wissenschaftlichen Mitarbeiter/-innen des Instituts. Seit 2011 ist zudem die Anfertigung einer Masterarbeit eine essentielle Voraussetzung, um das Medizinstudium erfolgreich abzuschliessen. Im Vergleich zu früher muss man konstatieren, dass das Niveau der Masterarbeit heute qualitativ wie quantitativ das Niveau früherer Dissertationen erreicht hat und die medizinische Dissertation sich im Anspruch immer weiter hin zu den Anforderungen in anderen naturwissenschaftlichen Fächern entwickelt hat. Eine Dissertation neben einer klinischen oder gar praktischen hausärztlichen Tätigkeit ist heute nicht mehr möglich, wird sie doch in einem Vollzeitpensum am Institut absolviert. Seit 2011 wurden am Institut 65 Masterarbeiten erfolgreich abgeschlossen und seit 2010 haben mit 66 abgeschlossenen Dissertationen fast dieselbe Anzahl an Kolleg/-innen promoviert. Neben der rein akademischen Qualifikation bietet eine Masterarbeit oder Dissertation vor allem auch die Möglichkeit, die angehenden Ärztinnen und Ärzte über vielfältige, realitätsnahe, versorgungsrelevante und daher spannende wissenschaftliche Fragestellungen an das Fachgebiet der Hausarztmedizin heranzuführen. Nicht selten endet so eine Masterarbeit auch später in einer hausärztlichen Tätigkeit. Während im Bereich der Grundlagenforschung oder auch gerade in der klinischen Forschung gelegentlich die Betreuung von Doktorand/-innen – der Herausforderung der klinischen Versorgung geschuldet – manchmal verbesserungsfähig ist und Dissertationen abgebrochen werden, so sind wir auf eine nahezu hundertprozentige Erfolgsquote stolz. Bisher wurden nur zwei Dissertationen nicht abgeschlossen, einmal versiegte das Interesse des Kandidaten, einmal war das Engagement einfach zu gering.
PhD
Neben der Möglichkeit der klassischen Promotion gibt es am Institut auch die Möglichkeit einen PhD zu erwerben, entweder im Rahmen des «clinical scientist» Programms der Medizinischen Fakultät der UZH oder im Rahmen des «Swiss Learning Health System, SLHS», einem Verbund zahlreicher Schweizer Universitäten und Forschungseinrichtungen. Anders als bei einer klassischen Dissertation wird ein PhD durch gezielte Fortbildungsmassnahmen und methodische Qualifikationsmassnahmen begleitet. International, insbesondere im angloamerikanischen Raum, ist der PhD die Voraussetzung für eine wissenschaftliche Karriere, die Habilitation existiert nur im deutschsprachigen Raum. Ein PhD steht mit (meist) 4 – 6 Publikationen im Anspruch somit zwischen Promotion, die in der Regel auf einer wissenschaftlichen Publikation beruht, und der Habilitation, die meist um die 15 Arbeiten umfassen muss. Insgesamt konnten acht PhDs erfolgreich abgeschlossen werden, drei weitere sind gerade in der Publikationsphase.
Habilitationen
Ganz entscheidend für die akademische Etablierung eines Fachgebiets ist es, genügend Kolleg/-innen zu habilitieren und ihnen damit die Möglichkeit zu verschaffen, selbst akademische Positionen an anderen Universitäten zu besetzen. Aber auch in dem oft engagierten und herausfordernden Ringen um wissenschaftliche Erkenntnisse – oder öfter noch in der Interpretation dieser Ergebnisse – mit anderen Fachdisziplinen ist eine methodische Diskussion auf Augenhöhe wichtig. Eine abgeschlossene akademische Laufbahn und namentlich Habilitation sind hierbei oft eine wichtige Voraussetzung. Daher ist es eines der vorrangigen Ziele in Zürich, möglichst viele Kolleg/-innen zu habilitieren. Eine Habilitation hat naturgemäss einen längeren Vorlauf als etwa eine Promotion, bedarf es doch einer recht hohen Zahl (in Zürich 15) wissenschaftlicher Publikationen in angesehenen medizinischen Journals. Daher hatte es nach Gründung des Lehrstuhls natürlich etwas gedauert, bis die ersten Kandidat/-innen für diese akademischen Ehren parat waren. Mittlerweile konnten aber bereits 15 Kolleg/-innen habilitiert werden und drei weitere haben ihre wissenschaftlichen Arbeiten bereits eingereicht. Im Hinblick auf die Geschlechterverteilung sind wir im Institut sehr stolz, dass gerade auch Frauen sich sehr stark wissenschaftlich engagieren, so sind immerhin 6 der 15 Habilitand/-innen weiblich, bei den Masterarbeiten sind es 38 (58%) und bei den Dissertationen 41 (62%). Bei den PhDs dominiert erfreulicherweise das weibliche Geschlecht völlig, alle acht PhDs wurden von Frauen abgeschlossen.
Professuren und Lehrstuhlberufungen
Oliver Senn, der erste wissenschaftliche Mitarbeiter im Institut, erhielt nach seiner Habilitation zunächst eine Assistenzprofessur und zuletzt eine Berufung auf ein Extraordinariat ad personam, einen Ruf auf die Professur nach Mannheim der Medizinischen Fakultät Heidelberg lehnte er ebenso ab, wie Prof. Stefan Neuner-Jehle den Ruf nach Fribourg. Er hat heute eine Assistenzprofessur inne. Ein dritter früherer Mitarbeiter erhielt den Ruf nach Bern, den er allerdings ebenfalls abgelehnt hat, darüber hinaus wurde sechs weiteren Mitarbeiter/-innen die Ehre einer Titularprofessur zuteil. Insgesamt hat das Institut damit bisher acht Professor/-innen hervorgebracht und diese drei Rufe auf Lehrstühle erhalten.
Forschung
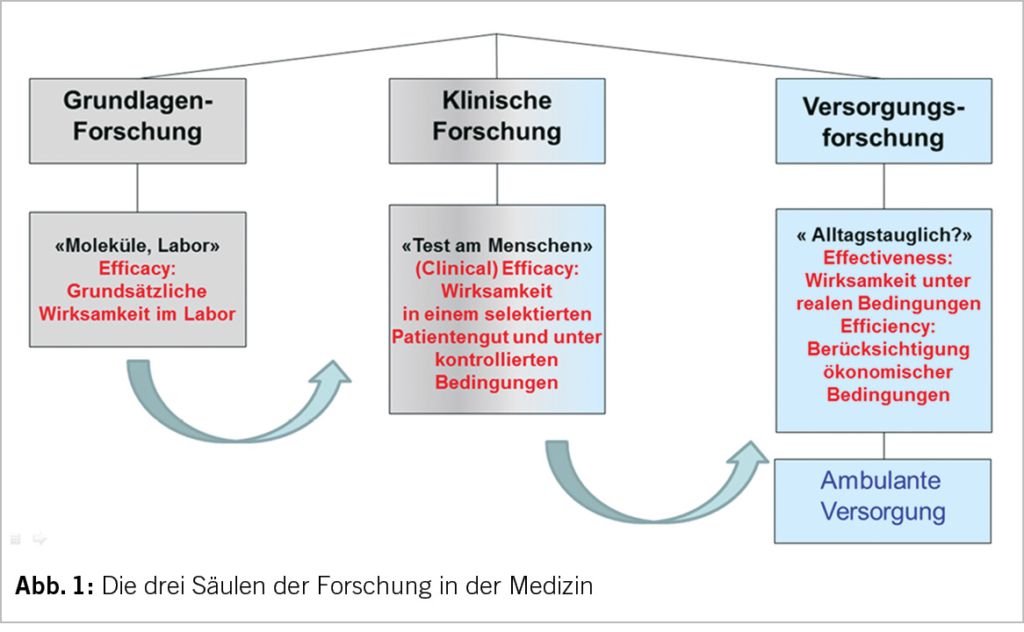
In der medizinischen Forschung kann man grundsätzlich drei Bereiche unterscheiden (Abb1.): In der Grundlagenforschung geht es um die theoretische Wirksamkeit unter Laborbedingungen, die sogenannte «efficacy», in der klinischen Forschung wird dieser Ansatz oder dieses Präparat unter kontrollierten Bedingungen an einer selektierten Patientenklientel getestet, die sogenannte «clinical efficacy». Ob diese Präparate oder Versorgungsansätze aber auch unter Alltagsbedingungen funktionieren oder wie sie implementiert werden können, wird im real-life Setting der Versorgungsforschung an einem unselektierten Patientenklientel getestet. Hier sprechen wir dann von der «effectiveness» oder auch der «efficiency», wenn ökonomische Aspekte mitberücksichtigt werden. Es ist eine Alltagserfahrung, dass vieles, was im kontrollierten Setting der klinischen Studie funktioniert, im Alltag nicht umsetzbar ist oder nicht umgesetzt wird. Dieser «evidence-performance-gap» ist daher oft Gegenstand der hausärztlichen Forschung. Nicht selten bedarf es einer Adaption der rein klinischen Evidenz an die Realität der Versorgung.
In der Vergangenheit wurden Hausärzt/-innen dabei eher beforscht, als dass sie selbst forschten, und dabei wurden die Spezifika des hausärztlichen Settings oftmals zu wenig berücksichtigt und teilweise falsche oder gar diskreditierende Folgerungen gezogen. Forschung in der Hausarztmedizin ist daher kein Selbstzweck, es ist vielmehr das Wesen jeder autarken medizinischen Disziplin, eigene Forschungsfragestellungen zu entwickeln und zu beantworten. Hausärztliche Forschung beschreibt und belegt den Beitrag des Faches im Gesundheitssystem und entwickelt das Fach aber auch weiter im Kontext der Herausforderungen von Multimorbidität, Über- und Fehlversorgung und versucht durch innovative Ansätze wie Multiprofessionalität und evidenzbasierte Versorgungskonzepte die immer grösser werdende klinische Evidenz aus RCTs und Leitlinien in den Alltag zu implementieren.
Im Institut existieren hierzu zwei tragende Säulen, die eine stellt das FIRE-Netzwerk dar, die zweite Säule besteht aus einzelnen Forschungsprojekten. Methodisch werden hier fast alle Studienarten abgedeckt, von qualitativen Arbeiten über Querschnittserhebungen bis hin zur Königsdisziplin der randomisierten Interventionsstudie, dem RCT, oft als «Cluster»-RCT, weil die Randomisierung auf Praxisebene erfolgen muss. Adressiert werden dabei immer klinische Themen, die eine hohe Relevanz im hausärztlichen Alltag haben. Die Themen reichen von chronischen Erkrankungen, insbesondere kardiovaskulären Erkrankungen über Impfen bis hin zu klassischen «smarter medicine» Themen, wie deprescribing (1-7). Oftmals stehen dabei gerade auch Fragen, wie die Versorgung zu organisieren ist, also im Sinne einer Multiprofessionalität, im Fokus (8, 9). Das Ziel dabei ist, «das richtige Mass an Medizin, zum richtigen Zeitpunkt, für den richtigen Patienten» zu finden, ganz im Sinne der Versorgungsforschung (9).
In der Schweiz sind das Verständnis und die Akzeptanz der Versorgungsforschung noch gering ausgeprägt, was wohl mehrere Ursachen hat. Die traditionelle Stärke der Grundlagen- und klinisch-pharmazeutischen Forschung und die bislang grosszügig vorhandenen finanziellen Ressourcen im Gesundheitssystem lassen klassische Versorgungsforschungsfragestellungen oft wenig dringlich erscheinen. Dabei geht es in der Versorgungsforschung nicht primär darum, Kosten einzusparen, sondern vor allem darum, die Versorgung effizienter zu gestalten und das Ergebnis mehr am Patientennutzen zu orientieren, im Sinne einer «value based healthcare». Dies bedeutet oftmals, die Lücke aus medizinischer Evidenz und täglicher Praxis zu minimieren («evidence-performance-gap») (1, 3, 10-12). Denn auch die besten Medikamente wirken nicht, wenn sie nicht verschrieben oder genommen werden. In Bereichen, in denen diese Evidenz nicht vorhanden ist, handelt es sich dann um eine Fehl- oder Überversorgung, zu nennen sind hier als Beispiele sowohl nicht indizierte Bildgebung, arthroskopische Interventionen, aber auch nicht indizierte Vitamin-D- oder Vitamin-B12-Tests (13-15).
Finanzielle Förderung hausärztlicher Forschung in der Schweiz
In den Jahren ab 2008 standen für die hausärztliche Forschung 200’000.- CHF zur Verfügung, die über die Kommission RRMA (Recherches et Réalisations en Médecine appliquée) der SAMW (Schweizer Akademie der Medizinischen Wissenschaften) ausschliesslich an hausärztliche Institutionen vergeben wurden. Dieses Programm endete 2012 und wurde durch ein Förderprogramm «Versorgungsforschung» abgelöst, das ebenfalls von der SAMW begleitet wurde, und durch die Bangerter-Rhyner-Stiftung während 5 Jahren mit einer Million CHF jährlich gefördert wurde. Im Jahr 2015 erhielt die Versorgungsforschung in der Schweiz einen wichtigen Impuls, unterstützt vom Bundesamt für Gesundheit und der SAMW wurde mein Antrag auf Einrichtung eines nationalen Forschungsprogrammes (NFP) mit dem Fokus auf Versorgungsforschung umgesetzt und dann als NFP 74 «Gesundheitsversorgung» und einer Fördersumme von 20 Mio. CHF eingerichtet. Grundlage bildete das SAMW-Papier «Stärkung der Versorgungsforschung in der Schweiz» (16). Seit dem Auslaufen des NFP 74 steht in der Schweiz allerdings kein Förderprogramm mehr zur Verfügung, das explizit Versorgungsforschung adressiert oder auf die hausärztliche Forschung reflektiert. Mehrere Anträge an den Schweizer Nationalfonds im Rahmen einzelner Forschungsprojekte wurden – trotz positiver externer respektive internationaler Gutachtervoten – letztlich nicht gefördert, was die schwierige Drittmittelbeschaffung der Institute für Hausarztmedizin in der Schweiz verdeutlicht. Dort, wo die Gelder verteilt werden, existiert kein Bewusstsein und Verständnis für die Bedeutung auf der sogenannten «letzten Meile» der Versorgung hin zur/zum Patient/-in zu forschen. Ganz anders übrigens die Situation im Ausland, in Deutschland beispielsweise wurden wiederholt umfangreiche derartige Forschungsförderungen aufgelegt, im angloamerikanischen Raum existieren zahlreiche Finanzquellen für den Bereich «health services research».
FIRE
Die Herausforderungen der klassischen Forschung mittels RCTs in der Hausarztmedizin sind aber nicht nur finanziell besonders gross, auch die Gewinnung von Kolleg/-innen, insbesondere für Interventionsstudien, ist herausfordernd. Die Bereitschaft neben der praktischen Tätigkeit, sich an Studien zu beteiligen, ist trotz finanzieller Abgeltung und manch Wissenstransfer im Rahmen des jeweiligen Projektes verständlicherweise gedämpft. Umso grösser der Dank und die Anerkennung an all die Kolleg/-innen, die sich trotzdem immer wieder beteiligen und dafür sorgen, dass bisher jedes Rekrutierungsziel erreicht wurde. Neben der direkten Beteiligung an RCTs bietet FIRE eine exzellente Möglichkeit, sich an Forschung zu beteiligen, und dies ohne jeden Zusatzaufwand. Das FIRE-Netzwerk besteht seit 2008 und umfasst mittlerweile mehr als 720 Hausärzt/-innen (400 mit der neuesten Schnittstelle), die die strukturierten Daten vollständig anonymisiert und ohne Freitexteintragungen aus ihren elektronischen Krankenakten automatisiert auf einen geschützten Server der Universität hochladen (17). Über die Jahre ist damit eine der grössten Datenbanken mit hausärztlichen Routinedaten auf freiwilliger Basis weltweit entstanden. Mehr als 1 Mio. Konsultationen mit Diagnose, Labordaten und physiologischen Parametern wie etwa dem Blutdruck können longitudinal verfolgt werden. FIRE ermöglicht aber nicht nur Forschung, es ist auch ein exzellentes Instrument, um die Qualität der hausärztlichen Tätigkeit abzubilden und zu verbessern, denn anders als etwa bei den Versicherern ist es möglich, klinisch relevante Outcomes, wie etwa Blutdruckeinstellungen oder auch das gesamte kardiovaskuläre Risikoprofil abzubilden, mit den anderen Teilnehmern zu vergleichen und über Feedbackreports zurückzuspiegeln (18, 19). Die Eidgenössische Qualitätskommission, wo auch Ansätze künstlicher Intelligenz zum Einsatz kommen, fördert ein derartiges Qualitätsprojekt mit über 1 Mio. CHF. Grösste Herausforderung in FIRE stellen die Anbieter der KG-Software dar, da ihnen weder die immense Bedeutung der Daten für die Hausärzt/-innen noch für die hausärztlichen Netzwerke durch die teilweise an FIRE-Qualitätsindikatoren gekoppelte Steuerungsvergütung der Krankenversicherer bewusst ist und sie nur zögerlich Schnittstellen zur Verfügung stellen.
Guidelines
Spezialärztliche Leitlinien lassen sich nicht einfach auf das Niedrigprävalenzsetting übertragen, dies gilt insbesondere für die Diagnostik, wo es meist nur einer schrittweisen Eskalation bedarf (20). Die SGAIM als zuständige Fachgesellschaft publiziert keine eigenen Guidelines, einige hausärztliche Netzwerke haben dies übernommen, aber letztlich ist es wichtig, dass Leitlinien die aktuelle wissenschaftliche Evidenz widerspiegeln und dass sie weder durch die Pharmaindustrie noch durch wirtschaftliche Überlegungen des Netzwerkes beeinflusst werden. Daher erstellt das IHAMZ eigene, rein evidenzbasierte Leitlinien in einem interdisziplinären Team aus Hausärzt/-innen und Spezialist/-innen des jeweiligen Fachgebietes. Sie stehen frei zugänglich auf der Homepage des IHAMZ zur Verfügung und werden in der Zeitschrift «Praxis» publiziert (20).
Praxisassistenz und Curriculum
Über Vorlesungen, Kurse, Masterarbeiten und Dissertationen kann man den medizinischen Nachwuchs an die Hausarztmedizin heranführen. Früh schon wurde aber auch deutlich, dass die Hausarztmedizin gerade in der Phase der Facharztweiterbildung konkurrenzfähige Angebote machen muss (21). Mit der Gesundheitsdirektion Zürich konnte daher schon 2009 ein umfangreiches Förderprogramm ausgehandelt werden, das über die Jahre zudem sukzessive erhöht wurde. Mittlerweile werden 24 Praxisassistenzen und 6 Curriculumsstellen am USZ, die eine Rotation durch Dermatologie, ORL und Rheumatologie mit abschliessender Praxisassistenz ermöglichen, gefördert. Das Curriculum ist mittlerweile auf Jahre hinaus ausgebucht und auch die Nachfrage der Praxisassistenz entspricht mindestens dem Angebot. Die grösste Herausforderung ist hier die Kurzfristigkeit in der Planung vieler Assistenzärztinnen und Assistenzärzte sowie deren oft sehr dezidierten Vorstellungen, was die Weiterbildungsstätte und deren Engagement in der Weiterbildung anbelangt.
Résumé
Die 2008 mit dem ersten ordentlichen Lehrstuhl für Hausarztmedizin in Zürich begonnene Akademisierung des Faches hat mittlerweile alle Schweizer Universitäten erreicht. An allen medizinischen Fakultäten gibt es mittlerweile entsprechende Professuren. Die finanzielle Ausstattung variiert allerdings sehr stark und damit auch die Möglichkeiten, das Fach in Lehre und Forschung adäquat zu reflektieren. In Zürich existieren vergleichsweise positive Rahmenbedingungen, was sich in einem umfangreichen Lehrangebot niederschlägt. Im Bereich der Forschung hat sich das IHAMZ sogar zum aktivsten Institut im gesamten deutschsprachigen Raum entwickelt: Seit 2008 wurden allein 1’593 Publikationen veröffentlicht, pro Jahr also mehr als 100 Arbeiten. Über Lehre, Masterarbeiten und Dissertationen ist es gelungen, die Studierenden ganz anders an das Fach heranzuführen und via Praxisassistenzen und Curriculum wird ihnen auch niederschwellig der Weg in eine praktische hausärztliche Tätigkeit geebnet. An keiner anderen europäischen Universität wurden im selben Zeitraum so viele Kolleg/-innen habilitiert oder Professor/-innen ernannt, was zur akademischen Verankerung des Fachs an der medizinischen Fakultät wesentlich beigetragen hat. Es bleibt zu hoffen, dass die wichtigen Impulse, die von der Forschungsförderung der SAMW und des NFP 74 ausgingen, ihre Fortsetzung im Bewusstsein des Nationalfonds finden. Nur durch die Möglichkeit, ausreichend Drittmittel einzuwerben, kann die erfolgreiche Forschungstätigkeit langfristig gesichert werden und ihre Erkenntnisse mithelfen, das Gesundheitssystem in der Schweiz auf der Basis solider Evidenz effizient und zukunftsfähig zu gestalten.
Betrachtet man die Faktoren, die gerade in Zürich die Akademisierung so erfolgreich gemacht haben, dann sind dort neben den erwähnten günstigen finanziellen Rahmenbedingungen, die auch auf einer hohen Drittmitteleinwerbung basieren, vor allem zwei Faktoren ausschlaggebend: Zum einen ist dies ein hochmotiviertes und talentiertes Team, das sich durch eine extreme Konstanz auszeichnet. So sind viele Mitarbeiterinnen und Mitarbeiter von Anfang an oder mehr als zehn Jahre dabei. Der zweite wichtige Faktor ist die enge Zusammenarbeit und tiefe Verankerung in der lokalen Hausärzteschaft. Nur durch das Engagement vieler engagierter Kolleginnen und Kollegen sind die zahlreichen Lehrveranstaltungen, Forschungsprojekte und auch das FIRE-Projekt möglich. Auch das ist etwas, was die Hausarztmedizin von anderen medizinischen Fächern unterscheidet: Nirgends wird die Zukunft so stark im gegenseitigen Austausch und Vertrauen zwischen akademischer Einrichtung und den niedergelassenen Kolleg/-innen gestaltet.
Copyright bei Aerzteverlag medinfo AG
Institut für Hausarztmedizin
Universitätsspital Zürich
Pestalozzistrasse 24
8091 Zürich
thomas.rosemann@usz.ch
Der Autor hat keine Interessenskonflikte im Zusammenhang mit diesem Artikel deklariert.