- 20. DGK CARDIO UPDATE 2025 – Teil 1
Auch dieses Jahr berichten wir über einige Highlights des alljährlichen, zweitägigen, ausgezeichneten Kongresses der Deutschen Gesellschaft für Kardiologie in Berlin. In diversen Vorträgen wurden am 14./15. Februar die neuesten relevanten Fachpublikationen aus dem Jahre 2024 von Experten besprochen und gewertet. Wir geben einige praktische Schlaglichter für die Hausärzte aus einigen relevanten Vorträgen in zwei Teilen wieder.
Vorhofflimmern
2024 wurde am ESC ein Update zum Vorhofflimmern (VHFLi) publiziert (1). VHFLi nimmt weiterhin stark zu. 25 % haben in ihrem Leben VHFLi, bei Risikofaktoren bis 40 %. Die bedeutensten Risikofaktoren sind Herzklappendefekte, Herzinsuffizienz, Hypertonie und Diabetes mellitus Typ II. Den grössten Stellenwert hat aufgrund ihrer hohen Prävalenz die Hypertonie.
Kernelement der neuen Leitlinien ist ein AF-CARE benanntes Konzept, das zentrale Behandlungspfade im Management von Patientinnen und Patienten mit Vorhofflimmern vereint. C: Comorbiditäten und Risikofaktoren Management. Dieser Punkt ist zur Prävention und zur Therapie beim VHFLi entscheidend. Eine Hypertonie muss behandelt werden, ebenso eine Herzinsuffizienz, ein Übergewicht resp. eine Adipositas, ein Diabetes, eine Schlafapnoe, ein Alkoholkonsum (≤ 3 Drinks/Woche) und ein Bewegungsmangel. Eine ausreichende körperliche Bewegung ist wichtig. A: Avoid Stroke and Thromboembolism. Eine OAK (DOAK) bedarf es bei einem CHA2DS2-VA Score ≥ 2 (IA). Bei einem Punkt muss die OAK in Betracht gezogen werden (IIaC). In diesem neuen Score (Streichung von «Sc» (Sex category)) ist das weibliche Geschlecht nicht mehr enthalten. Damit wird die Risikoabschätzung nun geschlechtsneutral. Das Blutungsrisiko und dessen Prävention müssen beachtet werden. Es soll aber die OAK nicht verhindern. R: Reduce Symptoms via Rhythmus und Frequenzkontrolle. Eine Rhythmuskontrolle sollte das Ziel sein: Rhythmuskontrolle geht vor Frequenzkontrolle. Bei einem VHFLi > 24 h (neu) bedarf es einer OAK für 3 Wochen oder einem TEE bevor eine EKV durchgeführt wird. Auch bei einer erfolgreichen Rhythmuskontrolle richtet sich die Indikation zur Antikoagulation allein nach dem CHA2DS2-VA-Score. Bei einer Frequenzkontrolle wird ein Betablocker eingesetzt. Beträgt die LVEF > 40 % ist auch Dilzem oder Verapamil möglich. Die Ziel-HF liegt heute bei einem VHFLi bei 70–90/min. Bei dieser HF besteht das geringste Risiko für eine Herzinsuffizienz (HI) resp. für die Mortalität. E: Evaluation und dynamische Neubeurteilung inkl. des thromboembolischen Risikos alle 6–12 Monate nach dem Prinzip CARE.
Die Therapie des Vorhofflimmerns besteht aus den Säulen Symptomkontrolle, Modifikation der Risikofaktoren und Thromboembolie-Prophylaxe.
Eine Katheterablation der Pulmonalvenen (PVI) ist eine Klasse I Indikation bei Patienten < 74 Jahre: bei paroxysmalem VHFLi als Firstline Option, beim Versagen einer antiarrhythmischen Therapie und bei einer HI oder einer Tachykardie-Kardiomyopathie. Die Behandlung des VHFLi ist essenzieller Bestandteil einer wirksamen HI-Therapie zur Erhaltung des Sinusrhythmus.
Mit der Radiofrequenz- oder Kryoablation sowie der Pulsed-field-Ablation (PFA) stehen aktuell 2 thermische und ein nichtthermisches Verfahren zur Behandlung von VHFLi zur Verfügung. Die PFA gilt als gewebeselektiv. Die heutige Bildgebung und die modernen Techniken beschleunigen die Ablation mit ggf. besserem Outcome. Mit einer frühen Ablation kann ein Progress der Krankheit deutlich verzögert werden. Mit jedem Jahr, um das eine Katheterablation hinausgeschoben wird, sinkt die Aussicht, von Vorhofflimmernrezidiven verschont zu bleiben. Patienten mit paroxysmalem Vorhofflimmern profitieren besonders von einer frühen Therapie.
Vor einer Ablation sollte eine Adipositas bei einem BMI ≥ 40 reduziert werden (GLP-1 RA, bariatrische Chirurgie). Blutdruck und Diabetes sollten gut eingestellt werden; dadurch ergibt sich ein stabilerer Sinusrhythmus nach der Ablation. Je fitter der Patient, desto weniger kommt es zu einem VHFLi-Rezidiv. Nach einer PVI gibt es mehr asymptomatisches VHFLi, daher wird die DOAK-Therapie beibehalten.
Bei 218 Männern mit einer erektilen Dysfunktion und VHFLi konnte diese durch eine PVI deutlich verbessert werden.
Asymptomatisches Vorhofflimmern ist keine Seltenheit und sollte insbesondere in Hochrisiko-Populationen gesucht werden. Dieses sollte auf die gleiche Weise behandelt werden wie symptomatisches VHFLi. Die Behandlung von DDAF (Gerät detektiertes subklinisches Vorhofflimmern) ist komplexer, insbesondere angesichts der Entscheidung über die Antikoagulation, und sie sollte das Risikoprofil des Patienten für Schlaganfall und Blutungen berücksichtigen. Die ESC 2024-Leitlinien kommen zu dem Schluss, dass eine DOAK-Therapie in Untergruppen von Patienten mit asymptomatischem gerätedetektiertem subklinischem Vorhofflimmern in Betracht gezogen werden kann, die ein hohes geschätztes Schlaganfallrisiko (CHA2DS2-VA Score ≥ 4–5) und das Fehlen schwerwiegender Blutungsrisikofaktoren aufweisen (IIbB). Die Dauer und Belastung durch subklinisches VHFLi, das möglicherweise von oralen Antikoagulanzien profitieren könnte, bleibt ungewiss. Beim subklinischen VHFLi kommt es in ca. 10 %/Jahr zu einem klinischen VHFLi. Dabei spielen folgende Parameter eine Rolle: CHA2DS2-VA Score, ESUS, AF-Burden/Dauer, Blutungsrisiko, LA-Volumen/ Funktion, Nierenfunktion und eine koronare Herzkrankheit. Bei einer vaskulären Erkrankung besteht ein erhöhtes Embolierisiko.
Viele Daten der Versorgungsforschung weisen darauf hin, dass eine Rhythmuskontrolle mit einer geringeren Demenzentwicklung verbunden ist. Der definitive Beweis muss aber noch erbracht werden. Eine intrakraniale Atherosklerose ist ein unabhängiger Risikofaktor für eine Demenz. Eine grosse Metaanalyse aus China aus drei Kontinenten identifizierte mehrere Faktoren bei VHFLi, die das Risiko für kognitive Beeinträchtigungen beeinflussen. Das grösste Risiko ist mit dem Faktor Rauchen (OR 2.44) assoziiert, gefolgt von weiblichem Geschlecht (OR 2.19), Hypertonie (OR 1.61), T2DM (OR 1.42), höheres Alter (OR 1.38) und Schwerhörigkeit (OR 1.37). Protektiv wirken hingegen die Katheterablation (OR 0.74), Sport (OR 0.66), NOAK (OR 0.61) sowie ein höheres Bildungsniveau (OR 0.57) (3). Ein frühzeitiges Risikoscreening eröffnet die Möglichkeit zur Prävention.
Unabhängig vom Risiko soll eine orale Antikoagulation bei allen Patienten mit VHFLi und hypertropher Kardiomyopathie oder kardialer Amyloidose erfolgen.
Ca. 1-2 % erleiden trotz einer OAK bei VHFLi einen ischämischen Insult/Jahr. Dieser ist aber unter der OAK signifikant kleiner und das Risiko für eine hämorrhagische Transformation ist deutlich geringer; dies ergab eine aktuelle retrospektive Analyse in Deutschland aus 86 Stroke units (4).
Bei einer Kontraindikation für eine OAK sollte bei VHFli ein LAA-Verschluss an einem Zentrum in Betracht gezogen werden, um einen ischämischen Stroke und eine Thromboembolie zu verhüten (IIbC). Es fehlen grössere randomisierte Studien. Bei einem postoperativen VHFLi besteht ein hohes Risiko für ein späteres VHFLi. Ist dieses reversibel, so muss individuell entschieden werden bez. OAK, u.a. am CHA2DS2-VA Score und an der LA-Grösse.
Bei Patienten mit KHK und VHFLi empfehlen die Leitlinien nach Koronarintervention (PCI) oder akutem Koronarsyndrom für eine befristete Zeit (sechs bis zwölf Monate) eine duale antithrombotische Therapie aus Antikoagulation und Plättchenhemmung; danach sollte der Plättchenhemmer abgesetzt und nur noch die Antikoagulation (DOAK) fortgesetzt werden.
Bei HI-Patienten mit einer LVEF < 50 % ohne erklärende KHK, Myokarditis oder Klappenerkrankung aber mit VHFLi und einer Herzfrequenz von > 100/min liegt bei 82 % der Patienten eine Tachymyopathie vor. «Hier sollte die prima causa der Herzinsuffizienz, in diesem Falle das Vorhofflimmern, möglichst konsequent und vorrangig behandelt werden!», betonte der Vortragende Prof. Dr. med. Thorsten Lewalter.
Viele VHFLi-Episoden treten gehäuft nachts auf. Dabei sind verschiedene Faktoren involviert: die biologische Uhr, nächtliche Bewegungen der Beine, Position beim Schlaf, schlechte Schlafqualität, Vagotonus, OSAS, Reflux, abendlicher Alkohol. Therapeutisch Diskussion Flecainid, CPAP, Sport am Tag, Modulation des autonomen Nervensystems.
Die Schlafqualität hat Einfluss auf die VHFLi-Häufigkeit und Episodendauer am folgenden Tag. «Für die klinische Praxis bedeutet dies, dass wir bei Patienten mit paroxysmalem Vorhofflimmern die Schlafgüte hochhalten sollten; mindestens bedeutet dies, dass man den Patienten darüber aufklären sollte und er versuchen muss möglichst «gut» zu schlafen. Bei primär nächtlich auftretendem VHFLi muss nach einer Schlafapnoe gefahndet werden; auch für die medikamentöse Differentialtherapie ist es von Bedeutung.»
Der Einsatz von Cannabis bei chronischen Schmerzpatienten führt zu mehr Vorhofflimmern; dies sollte man bei dieser älteren Patientengruppe mit verschiedenen Begleitkrankheiten in der klinischen Praxis beachten; insbesondere kardiovaskulär Vorerkrankte zeigen mit einer Verdopplung der Auftretensrate das höchste Risiko. Gesunde junge Personen weisen diese Cannabis-Nebenwirkung nicht auf.
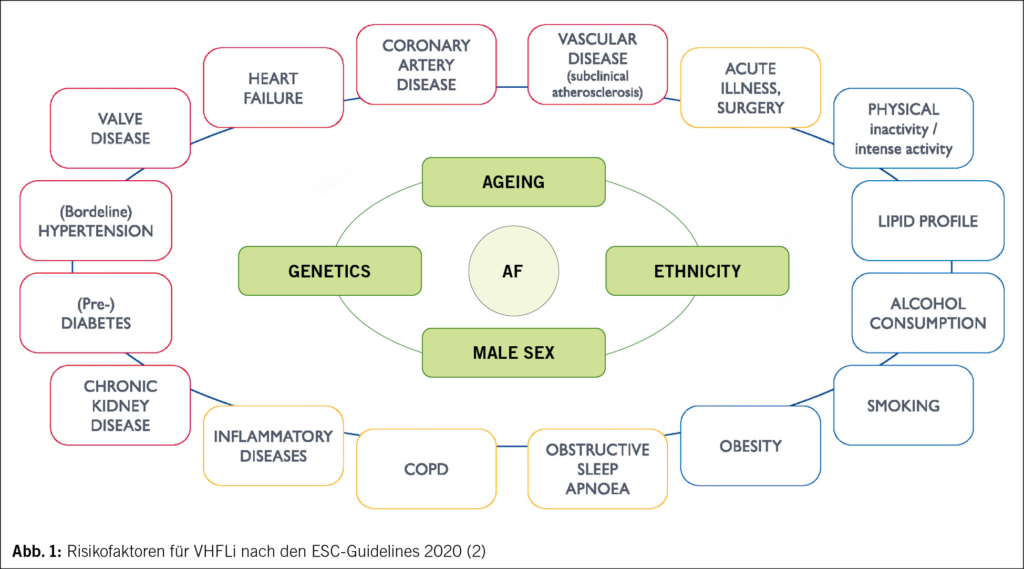
Bei älteren Patienten, insbesondere mit zusätzlichen Risikofaktoren (Abb. 1) für ein VHFLi, sollte in der täglichen Praxis konsequent an ein Screening auf ein VHFLi gedacht werden. Zur qualitativen Diagnostik von VHFLi ist eine EKG-basierte Technik und eine ärztliche Befundung notwendig; dies kann ein 1-Kanal- oder 12-Kanal-EKG sein. Befunde in Nicht-EKG-basierten Methoden (Puls, PPG, Oszillometrie u.a.) haben dagegen lediglich einen hinweisenden Charakter und müssen durch eine EKG basierte Methode bestätigt werden.
Smartwatches sind als Einkanal-EKG sehr effektiv im Erkennen von Herzrhythmusstörungen wie Vorhofflimmern bei älteren Erwachsenen – entspricht am Handgelenk EKG Abl. I. Tragbare EKG-Geräte wie Smartwatches werden in Zukunft deutlich mehr Informationen aus dem EKG übertragen als nur die qualitative Feststellung einer Arrhythmie. Durch eine Umpositionierung sind weitere Ableitungen möglich; so kann auch u.a. eine Ischämie, ein QT-Monitoring oder eine Bradykardie oder eine AV-Blockierung erkannt werden.
Eine medikamentöse Kardioversion wird häufig nach dem Prinzip «Pill in the pocket» mit 200–300 mg Flecainid per os durchgeführt. Alternativ kann auch Propafenon 450–600 mg oder Ranolazin 2000 mg verwendet werden. In naher Zukunft wird es eine inhalative Applikation von Flecainid geben mit einer medianen Wirkung nach bereits 13.7 Minuten. Das Medikament wird über die Alveolen resorbiert mit rascher Wirkung am linken Vorhof.
KI–basierte Algorithmen, eine neue Ära der Herzmedizin, ermöglichen detaillierte Risikoabschätzungen für VHFLi-Rezidive nach PVI, die über die bisherigen Ansätze hinausgehen. Zu den wichtigsten prädiktiven Faktoren gehören das Ausmass einer linksventrikulären Fibrose (CMR), die Grösse des LA im TTE und die Pulmonalvenenanatomie im CT. Die frühzeitige Anerkennung von Hochrisiko- Rezidiv-Patienten wird es ermöglichen, gezielte Interventionen oder alternative Therapiestrategien einzuleiten, um die Erfolgsquote von VHFLi-Ablationen zu erhöhen.
Prävention
Zwei grosse US-Studien zeigten, dass Kaffee-Konsum nicht mit negativen Ereignissen assoziiert ist. Angeblich ist der morgendliche Kaffee-Konsum gesünder. Auch die dunkle Schokolade hat erneut günstige Wirkungen gezeigt. Hier sind aber wahrscheinlich sozio-ökonomische Faktoren und das Verhalten zu berücksichtigen.
Nach einer neuen Arbeit, bei 716 Patienten, muss man vor einer Koronarangiographie (1 bis 4h) nicht mehr nüchtern sein. Es kommt zu keiner Aspirationspneumonie, weniger Hypotonien und weniger Bz-Entgleisungen. Auch sind die Patienten bei einer leichten Mahlzeit deutlich zufriedener.
Bei einer koronaren Herzkrankheit ist das LDL-Ziel < 1.4 mmol/l. Bei einer Statinunverträglichkeit oder einer ungenügenden Wirkung kann neben Ezetimib auch die Bempedoinsäure eingesetzt werden. Bei einer CHK und einem T2DM sollte ein SGLT2-H., unabhängig vom HbA1C, verordnet werden (IA).
Bei einer CHK mit Übergewicht/Adipositas (BMI > 27) haben GLP-1 RA eine IIaB-Indikation. Bei ausgewählten Patienten kann auch Colchizin, 0.5 mg/die bei einer eGFR > 45 ml/min, 1.73 m2, diskutiert werden. Hier ist die Datenlage aber sehr heterogen (IIaA).
Mehr als 150 Min. moderate bis anstrengende körperliche Aktivität/Woche ist mit einem tieferen Risiko für mehr als 200 Erkrankungen assoziiert. Dies ergibt eine grosse Analyse der UK-Biobank.
Je höher das genetisch festgelegte Lipoprotein A (Lpa), desto mehr Myokardinfarkte, ischämische Schlaganfälle, HI und Aortenklappenstenosen. Der Wert sollte bei einer Atherosklerose oder einer diesbezüglich positiven FA einmal im Leben bestimmt werden. Aktuell kann bei einem erhöhten Wert neben der Vermeidung der kardiovaskulären Risikofaktoren nur das LDL optimal eingestellt werden. In naher Zukunft stehen aber auch hier verschiedene Medikamente, u.a. ein siRNA-Wirkstoff, zur Verfügung.
Copyright
Aerzteverlag medinfo AG
Zelglistrasse 17
8127 Forch
u.n.duerst@ggaweb.ch
1. 2024 ESC Guidelines for the management of atrial fibrillation developed in collaboration with the European Association for Cardio-Thoracic Surgery (EACTS) European Heart Journal (2024) 00, 1–101 https://doi.org/10.1093/eurheartj/ehae176
2. Hindricks G. et al., 2020 ESC Guidelines for the diagnosis and management of atrial fibrillation developed in collaboration with the European Association for Cardio-Thoracic Surgery (EACTS): The Task Force for the diagnosis and management of atrial fibrillation of the European Society of Cardiology (ESC) Developed with the special contribution of the European Heart Rhythm Association (EHRA) of the ESC, European Heart Journal, Volume 42, Issue 5, 1 February 2021, Pages 373–498
3. Feng Z et al. Factors associated with cognitive impairment in patients with atrial fibrillation: A systematic review and meta-analysis. Arch Gerontol Geriatr 2025;128:105619. https://doi.org/10.1016/j.archger.2024.105619
4. Grosse GM et al. Prior Anticoagulation and Risk of Hemorrhagic Transformation in Acute Stroke: A Post Hoc Analysis of the PRODAST Study. J Am Heart Assoc 2025;14:e037014. https://doi.org/10.1161/JAHA.124.037014
der informierte @rzt
- Vol. 15
- Ausgabe 3
- März 2025







