- Achillodynie/Tendinopathie der Achillessehne
Schmerzen an der Achillessehne sind ein häufiges Problem. Es ist unbestritten, dass Training nützt und der Kern aller Behandlungen sein sollte. Ein erster Effekt ist nach 2-3 Monaten zu erwarten, bis zur Heilung vergehen manchmal 1-2 Jahre. Dem gegenüber steht der Wunsch nach einem «Quick Fix» der Betroffenen aufgrund von starken Schmerzen oder der Einschränkung im Sport und Alltag. Dieser Artikel beleuchtet die notwendigen Abklärungen und Therapieoptionen und bei welchen Warnzeichen Sie an mögliche Differentialdiagnose denken sollten.
Es existieren viele Begriffe und teilweise irreführende Synonyme. Die «Achillodynie» kann als Oberbegriff verwendet werden. Wenn die Sehne selbst betroffen ist, wird dies als «ansatzferne Tendinopathie» bezeichnet. Wenn ein Problem am Ansatz der Sehne besteht, können Sie unterscheiden zwischen «ansatznaher Tendinopathie» und einer «retroachillären Bursitis», letztere allenfalls vergesellschafteten mit einer gereizten «Haglund Exostose».
Formen
Ansatzferne Tendinopathie
Die Symptome Verdickung, Schmerz und Belastungsintoleranz können alle gleichzeitig aber auch unabhängig voneinander auftreten. Oft beginnt der Symptomkomplex mit starken Schmerzen aufgrund einer Entzündungsreaktion des Peritendineums. Diese erste akute Phase dauert wenige Wochen und kann mit Überwärmung und exquisiter Berührungsempfindlichkeit einhergehen. In dieser Phase stehen entzündungshemmende Massnahmen im Vordergrund, sei es medikamentös oder durch passive Massnahmen in der Phyisiotherapie. Eine verdickte Sehne alleine ist nicht Anlass zur Sorge. Histologisch finden sich Proliferation der Fibroblasten und Neuformation von Kollagen, auch Verknöcherungen kommen vor. Ein Erklärungsmodell dafür sind unvollständige Reparaturvorgänge von Mikrorissen (1). Ein kompletter Riss der Sehne bleibt mit 4% trotzdem selten und tritt nur unwesentlich häufiger auf als in der Normalbevölkerung.
Ansatznahe Beschwerden
Beschwerden am Ansatz der Achillessehne sind heterogener. Hier können dieselben Vorgänge stattfinden wie oben beschrieben mit Mikrorissen, passager starken Entzündungen, Verdickung des Gewebes bis hin zu Verknöcherung. Zusatzproblematik der Verdickung ist der Druck im Schuh mit dadurch entstehenden Hautschwielen oder Bursae. Auch zwischen der Sehne und der «Haglund Exostose» kann eine im Volumen schwankende Bursa Ursprung von Schmerzen sein. Zuletzt kann die «Haglund Exostose» selber mechanisch alteriert sein und mit einem schmerzhaften Knochenödem reagieren.
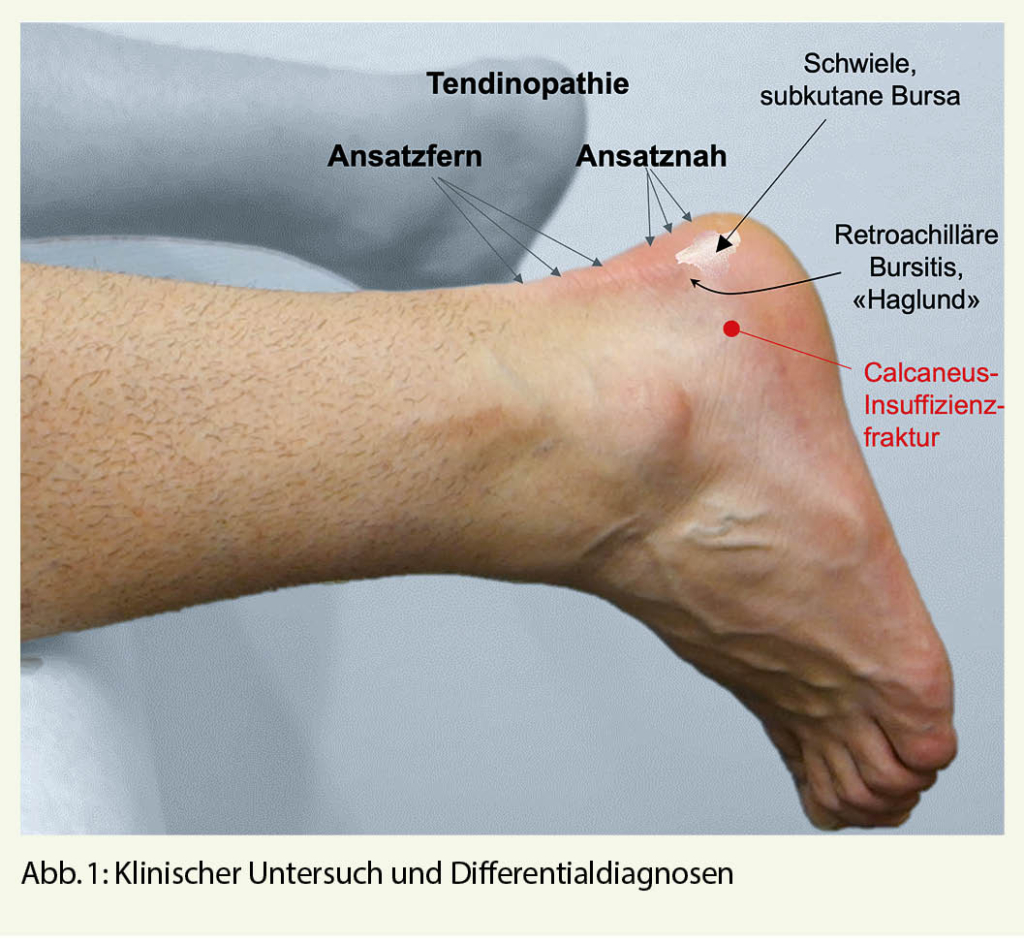
Klinischer Untersuch und Differentialdiagnosen (Abb. 1)
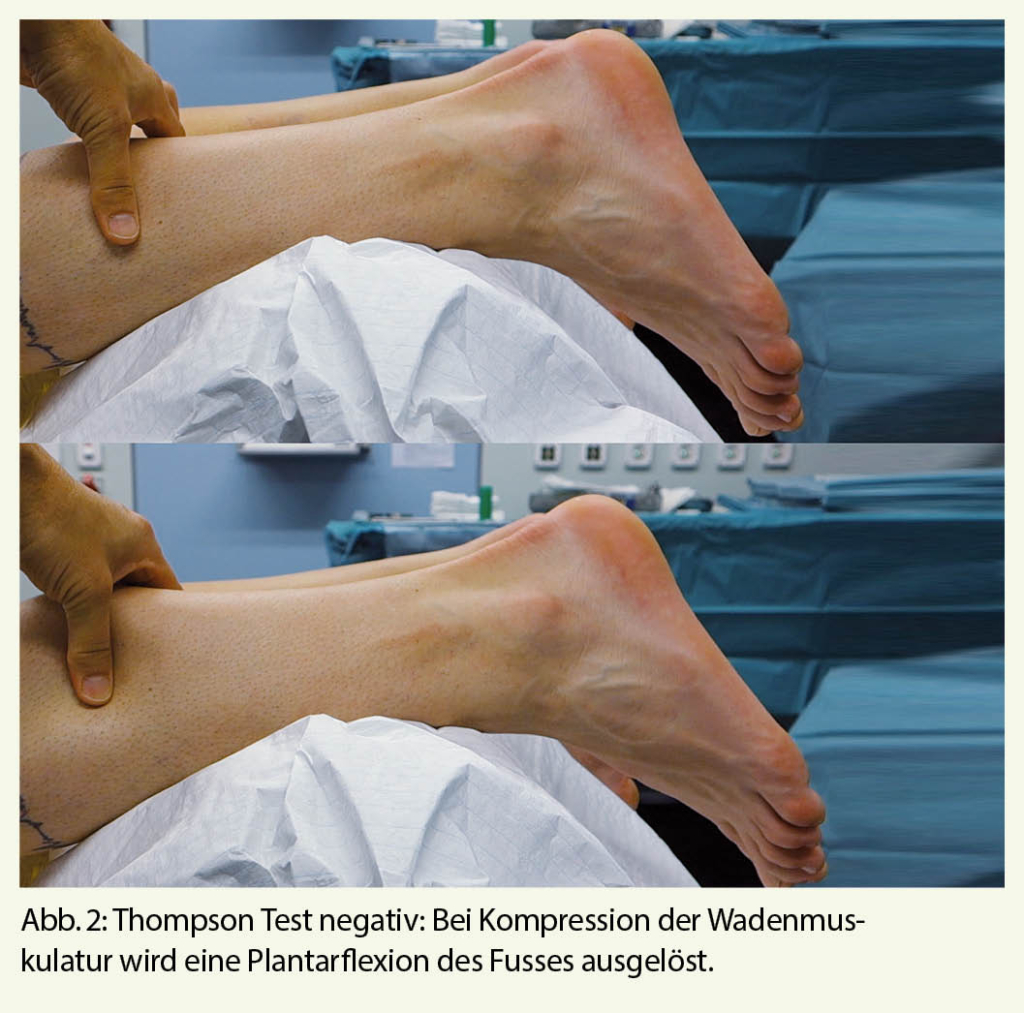
Die Pathologie ist zu erkennen, wenn der Patient mit dem Rücken zu Ihnen steht. Ein wiederholbarer einbeiniger Zehenspitzenstand schliesst eine wesentliche Pathologie der Achillessehne aus. Einen Riss der Achillessehne entdecken Sie so sofort, wenn der Patient in Bauchlage auf der Liege mit überhängendem Fuss liegt. Der betroffene Fuss hängt gerade zu Boden, eine Delle in der Sehne ist sichtbar, der Thompson Test pathologisch (Abb. 2). Wo befinden sich allfällige Schwellungen und Druckdolenzen: An der Sehne selbst oder am Ansatz oder wo anders? Handelt es sich um eine banale Hautschwiele oder subkutane Bursa durch schlecht passendes Schuhwerk? Wenn Sie eine Schwellung und Druckschmerzen eher über den seitlichen Anteilen des Calcaneus finden, denken Sie an eine Insuffizenzfraktur.
Red Flags
Weitere Abklärung empfohlen bei:
- Nicht auf Sehne beschränkte Schwellung
- Trauma in der Anamnese
- Wunden, Ulzerationen
- Hämatom
- Positiver Thompson-Test/Delle: Achillessehnen Ruptur nicht verpassen
Behandelbare Ursachen
Komorbiditäten: HbA1c, Nikotin, Quinolon, Statin
Hausärzte spielen bei der Erstkonsultation des Patienten nicht nur bei der Etablierung der konservativen Therapie eine wichtige Rolle. Sie können die behandelbaren Ursachen erkennen und kontrollieren. Es ist bekannt, dass schlecht kontrollierte Glucose Werte einen negativen Einfluss auf die Sehnenheilung haben. Schmerzen an der Achillessehne können eine Gelegenheit sein, die Einstellung eines Diabetes zu überprüfen oder überhaupt zu suchen. Auch der negative Einfluss von Nikotin auf die Belastbarkeit und die Heilung von Sehnen ist mehrfach bewiesen. Die Tatsache, dass Quinolone und Statine Tendinopathien induzieren respektive die Heilung verzögern sollte Anlass sein, die Indikation für diese Medikamente sorgfältig zu stellen.
Konservative Therapie
Dehnen, Dehnen, Dehnen
An erster Stelle steht die Aufklärung des Patienten über die Harmlosigkeit. Nicht wenige Patienten stellen sich aus Angst vor einer Achillessehnenruptur bei uns vor. Die Häufigkeit von Achillessehnen Rupturen bei vorbestehender Achillodynie ist mit 4% aus Sicht des Individuums immer noch gering.
Der Gold-Standard in der Therapie der Achillodynie ist das therapeutische Beüben der Achillessehne. Keine andere Therapiemassnahme kommt ohne zusätzliches Training aus. Die beiden einfachsten und erfolgreichsten Übungen sind das konsequente Dehnen der Achillessehne und die klassische exzentrische Heel-Drop Übung (Abb. 3 und 4). Beide lassen sich problemlos im Sprechstundenzimmer vordemonstrieren. Eine Informationsbroschüre, wie sie auf unserer Webseite zu finden ist, kann den Patienten zusätzlich unterstützen.
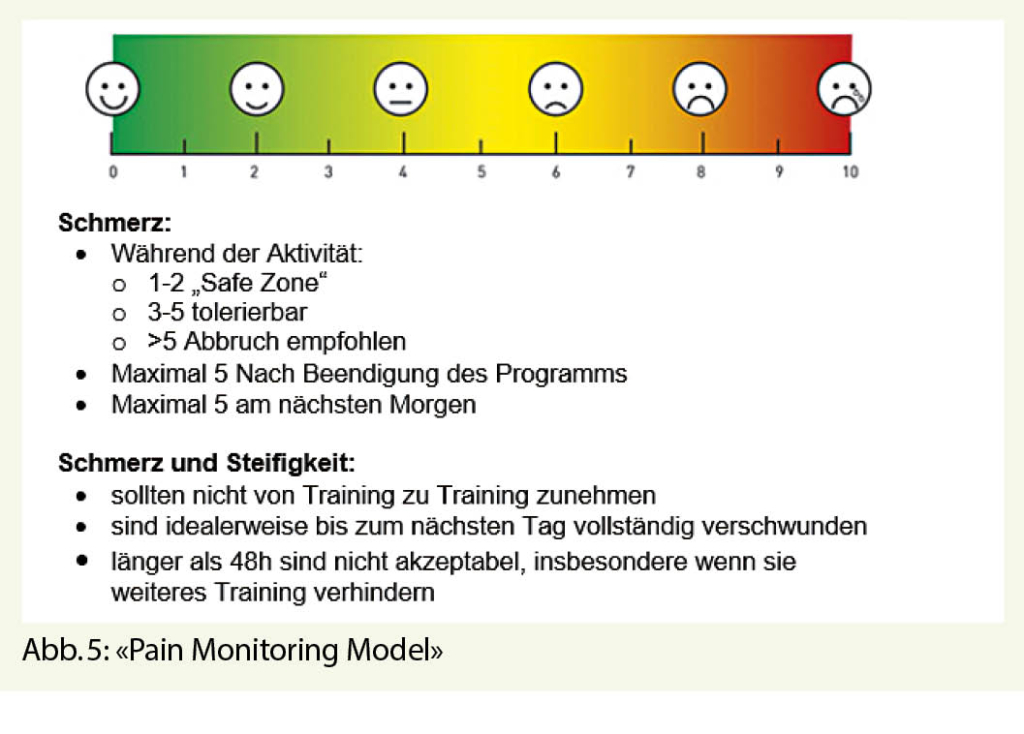
Sportliche Patienten, die ihre Aktivität schmerzbedingt eingestellt haben sind erleichtert, wenn sie erfahren, dass sie mit einer Modulation ihres Trainings oder der Trainingsart zur Heilung der Sehne beitragen. Durch ein gewisses Mass an Training kann eine strukturelle Veränderung und Desensibilisierung der Sehne erreicht werden (2). Dabei sollte eine Schmerzgrenze nicht überschritten werden, die sich auf der bekannten VAS Skala messen lässt: «Pain Monitoring Model» (Abb. 5).
Die erste spürbare Verbesserung tritt häufig in den ersten Wochen nach Therapiebeginn ein. Strukturelle Veränderungen der Sehne sind frühestens nach 6 Monaten nachweisbar, sodass die Trainingstherapie auch im Fall von Rückschlägen nicht vorher als gescheitert bezeichnet werden kann. Sollten die instruierten Dehnungsübungen und die Heel Drop Übung unzureichend sein, ist das Erstellen eines Trainingsprotokolls mit standardisierten, individualisierbaren Übungen durch einen Physiotherapeuten empfohlen. Es gibt einige Protokolle, deren Wirksamkeit bewiesen ist: Silbernagel (2), Beyer (3), Cassel (1). Auch intensives Krafttraining (Heavy Slow Resistance) kann zum Erfolg führen.
Injektionstherapie, Stosswellentherapie
Injektionstherapien an der Achillessehne sind immer wieder Thema in Fachkreisen. Es herrscht Einigkeit darüber, dass Kortikoidinjektionen an der Achillessehne aufgrund der teils dramatischen Nebenwirkungen absolut kontraindiziert sind. Die Datenlage bezüglich anderer Substanzen ist ungenügend, um eine Empfehlung abgeben zu können.
Für die extrakorporale Stosswellentherapie (ESWT) ist die Datenlage mit mehreren randomisierten kontrollierten Studien mit hoher wissenschaftlicher Qualität eindeutiger. Sie ist effektiv, tolerierbar und in vielen Physiotherapie Praxen einfach durchzuführen (4).
Orthopädietechnik
Im Bereich der Orthopädietechnik fehlen qualitativ hochwertige Studien. Für einige wenige orthopädietechnische Mittel konnte eine moderate Evidenz gezeigt werden. Patienten mit massiven morgendlichen Anlaufschmerzen profitieren von einer Nachtlagerungsschiene (moderate Evidenz). Bei gestörtem Gangbild durch Schmerzen beim Abrollvorgang kann durch eine Sprunggelenksbandage (moderate Evidenz) das OSG Plantarflexionsmoment vermindert und damit die Sehne entlastet werden. Das gleiche Prinzip gilt für Sprunggelenksorthesen (schwache Evidenz), den Fersenkeil, den Ersatz von schweren Stahlkappenschuhen durch leichtere Sicherheitsschuhe oder orthopädische Serienschuhe. Eine Verordnung für die Orthopädietechnik könnte lauten: «Schuh für Therapie: leichte Sohlensteife mit Fersenballenrolle». Insbesondere bei Ansatztendinitiden drückt der Schuh, sodass eine Modifikation der Fersenkappe oder eine Bandage mit Silikonpolster zur Schmerzlinderung beitragen. Bei klinischen Achsfehlstellungen (Rückfussvalgus oder Rückfussvarus) und damit auch veränderter Zugrichtung der Achillessehne können Schuheinlagen die Entlastung der Achillessehne unterstützen. Patienten mit Ödemen und Schwellneigung aufgrund der Entzündung profitieren von Lymphdrainage durch Kompressionsstrümpfe der Klasse 2.
Chirurgische Therapie
Patienten, die mit den oben beschriebenen Massnahmen nicht schmerzfrei werden, kann eine chirurgische Therapie angeboten werden.
Ansatzferne Tendinopathie der Achillessehne
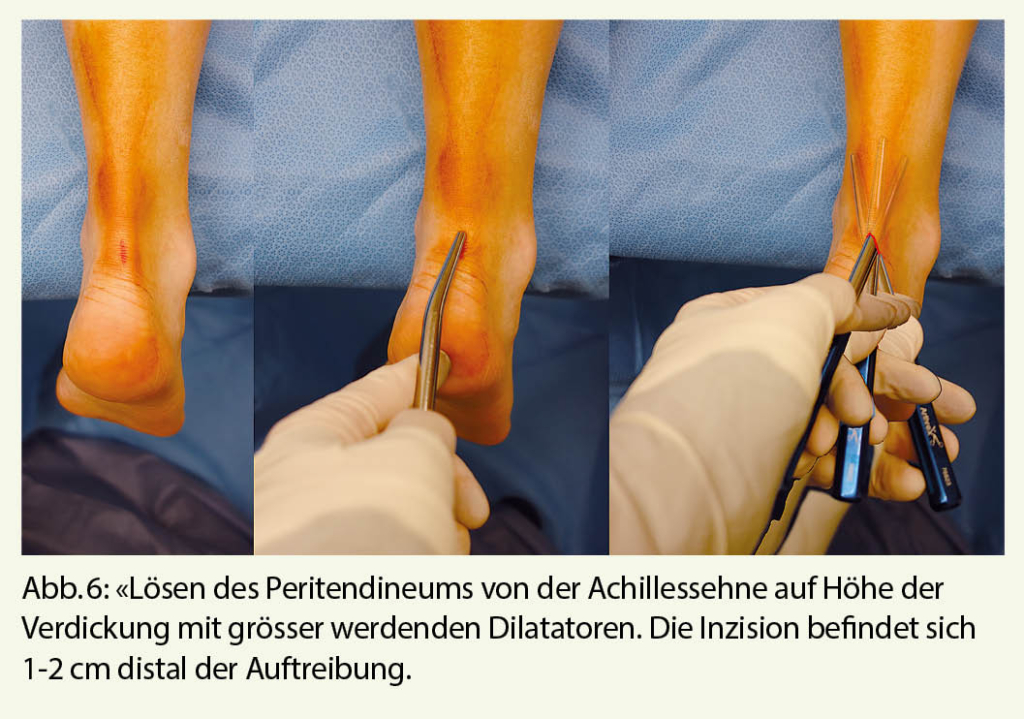
In den letzten Jahren haben sich minimalinvasive Techniken bei ansatzferner Tendinopathie der Achillessehne etabliert. Im Hinblick auf die hohe Komplikationsrate von 11% bei der offenen Achillessehnen Chirurgie mit Wundnekrose, Infektion und Läsion des Nervus suralis ist die minimalinvasive Chirurgie mit einer Komplikationsrate von weniger als 5% zu favorisieren. In einer systemischen Literaturübersicht (1945-2014) zeigt sich kein Unterschied hinsichtlich der Erfolgsrate der minimalinvasiven versus offenen Technik (5). Zudem kann die minimalinvasive Chirurgie ambulant in Lokalanästhesie durchgeführt werden. Die Verklebungen zwischen Peritendineum und der aufgetriebenen Achillessehne werden mit Dilatatoren aufgebrochen (Abb. 5). Zusätzlich wird durch Längstenotomien oder Ankratzen der Achillessehne die Neoangiogenese getriggert und eine Heilungsantwort provoziert. Nach einer Entlastungszeit von 2 Wochen, ist die Vollbelastung erlaubt.
Ansatztendinitis der Achillessehne
Minimalinvasive Techniken bei Ansatztendinitiden zielen auf die Begleitsymptome dieser Pathologie und zeigen aktuell ungenügende Evidenz, um eine positive Empfehlung abzugeben. Bei der offenen Chirurgie werden die pathologischen und verkalkten Anteile der Achillessehne und gegebenenfalls die Haglundexostose entfernt. Je nach Grösse der Läsion, erfolgt die Re-Insertion der Achillessehne in den Calcaneus mit Knochenankern mit entsprechend aufwändiger Nachbehandlung (Unterschenkelgips für 6 Wochen, Künzlischuh für weitere 6 Wochen). Die Komplikationsrate der offenen Chirurgie mit Wundheilungsstörung, Infektion, Narbenschmerz und Läsionen des Nervus suralis wird in der Literatur zwischen 6-30% angegeben bei aber hoher Patientenzufriedenheit und guter postoperativer Funktion (6).
Copyright bei Aerzteverlag medinfo AG
Fusschirurgie Bern
Schänzlistrasse 33
3013 Bern
fusschirurgiebern@hin.ch
Die Autorin hat in Zusammenhang mit diesem Artikel keine Interessenskonflikte deklariert.
◆ Training ist der Gold-Standard in der Therapie der ansatzfernen und ansatznahen Tendinopathie der Achillessehne.
◆ Wenn die Heel Drop Übung versagt, sollte das Training individuell angepasst werden.
◆ Sportlich Aktive sollten die Art und Dauer des Trainings modifizieren.
◆ Unsportliche Patienten sollten zum Training motiviert werden.
◆ Die konservative Therapie sollte mindestens 6 Monate durchgeführt werden.
◆ Eine Optimierung der Komorbiditäten (HbA1c, Nikotin) wird empfohlen.
◆ Kortikoidinfiltrationen sind nicht empfohlen.
◆ Für die ansatzferne Tendinopathie gibt es minimalinvasive Eingriffe mit vergleichbarem Nutzen zur offenen Chirurgie.
◆ Für die ansatznahe Tendinopathie sind offene chirurgische Optionen mit langwieriger postoperativer Nachbehandlung anzubieten.
Literatur:
1. Toepfner N, Berner R. Gruppe-A-Streptokokken-Infektionen im Kindesalter. Monatsschr Kinderheilkd 2011;159:775-786
2. Shulman ST. et al. Clinical Practice Guideline for the Diagnosis and Management of Group A Streptococcal Pharyngitis: 2012 Update by the Infectious Disease Society of America Clin Inf Dis 2012;55(10):e86-e102
3. Block SL. Streptococcal Pharyngitis: Guidelines, Treatment Issues, and Sequelae. Pediatr Ann 2014;43(1) 116
4. Gewitz HM. et al. Revision of the Jones Criteria for the Diagnosis of Acute Rheumatic Fever in the era of Doppler Echocardiography: A Scientific Statement from the American Heart Association. Circulation 2015;131(20):1806-18
5. Berner R. et al. S2k-Leitlinie 017/024: Therapie entzündlicher Erkrankungen der Gaumenmandeln – Tonsillitis. AWMF 8/2015
6. Pelucchi C. et al. ESCMID Guideline for the Management of Acute Sore Throat. Clin Microbiol Infect 2012; 18:1-28
7. NICE guideline Sore throat (acute): antimicrobial prescribing. 2018; NICE guideline NG84
8. Luo R. et al. Diagnosis and Management of Group a Streptococcal Pharyngitis in the United States, 2011-2015. BMC Infect Dis 2019;19(1):193
9. Centor RM. et al. The diagnosis of strep throat in adults in the emergency room. Med Decis Making 1981;1(3):239-46⁄
10. McIsaac WJ. et al. A clinical score to reduce unnecessary antibiotic use in patients with sore throat. CMAJ 1998;158(1):75-83
11. Shabayek S, Spellerberg B. Group B Streptococcal Colonization, Molecular Characteristics, and Epidemiology. Front. Microbiol. 2018;9:437.
12. Podbielski A, Mauch H, Kniehl E, et al. MIQ 11a: Genitalinfektionen Teil II Infektionserreger: Bakterien. ELSEVIER, 2011.
13. Zemlin M, Berger A, Franz A, et al. Leitlinie: Bakterielle Infektionen bei Neugeborenen 2021;4.2 [https://www.awmf.org/leitlinien/detail/ll/024-008.html]
14. Astbury C. Clinical Guideline for: The Management of Women known to be carriers of Group B Streptococcus, 2021; 6.3 [https://www.nnuh.nhs.uk/publication/download/women-carriers-of-group-b-streptococcus-io9-v6-3/]
15. Filkins L et al. American Society for Microbiology provides 2020 guidelines for detection and identification of group B Streptococcus. J Clin Microbiol 2021; 59:e01230-20.
16. American College of Obstetricians and Gynecologists. Prevention of group B streptococcal early-onset disease in newborns. ACOG Committee Opinion No. 797. Obstet Gynecol 2020;135:e51–72.
17. Hughes RG, Brocklehurst P, Steer PJ, et al. on behalf of the Royal College of Obstetricians and Gynaecologists. Prevention of early-onset neonatal group B streptococcal disease. Green-top Guideline No. 36. BJOG 2017;124:e280–e305.
18. Filkins L, Hauser J, Robinson-Dunn B, et al. Guidelines for the Detection and Identification of Group B Streptococcus. American Society for Microbiology., 2020. [https://asm.org/Guideline/Guidelines-for-the-Detection-and-Identification-of]
19. Arbeitsgruppe der Schweizerischen Gesellschaft für Neonatologie und der Pädiatrischen Infektiologiegruppe Schweiz. Empfehlungen zur Prävention und Therapie von Termin- und knapp frühgeborenen Kindern (> 34 SSW) mit erhöhtem Risiko einer perinatalen bakteriellen Infektion (early-onset Sepsis), Paediatrica. 2013;24: 1.
20. Sonderegger B, Führer U, Portmann S et al. Infektiöse Endokarditis–Update. Teil 1. Swiss Medical Forum. 2012;12(3132).
21. Mainardi JL, Utili R. Endocarditis. In: CORNAGLIA G et al eds. : European Manual of Clinical Microbiology 1st Ed. 2012
22. Corredoira J, Alonso MP, Coira A et al. Characteristics of Streptococcus bovis endocarditis and its differences with Streptococcus viridans endocarditis, European Journal of Clinical Microbiology & Infectious Diseases 2008;27:285-91
23. Habib G, Lancellotti P, Antunes MJ, et al. ESC guidelines for the management of infective endocarditis: the task force for the management of infective endocarditis of the European Society of Cardiology (ESC) endorsed by: European Association for Cardio-Thoracic Surgery (EACTS), the European Association of Nuclear Medicine (EANM). European Heart Journal 2015;36(44):3075-3128.
24. Nishimura RA, Otto CM, Bonow RO, et al. AHA/ACC focused update of the 2014 AHA/ACC guideline for the management of patients with valvular heart disease: a report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines. Journal of the American College of Cardiology 2017;70(2):252-289.
25. Sendi P, Hasse B, Frank M, et al. Infektiöse Endokarditis: Prävention und Prophylaxe. Empfehlungen der Expertengruppe «Infective Endocarditis Prevention» Swiss Med Forum. 2021;21(0506):84-89
26. Thornhill MH, Dayer M, Lockhart B, et al. Guidelines on prophylaxis to prevent infective endocarditis. British Dental Journal 2016;220(2):51-56.
27. Lee A, Mirrett S, Reller LB, et al. Detection of bloodstream infections in adults: how many blood cultures are needed? Journal Clinical Microbiology 2007;45:3546–3548.
28. Lamy B, Dargère S, Arendrup MC, et al. How to optimize the use of blood cultures for the diagnosis of bloodstream infections? A state-of-the art. Frontiers in microbiology 2016;7:697
29. Pettersson GB, Coselli JS, Hussain ST, et al. The American Association for Thoracic Surgery (AATS) consensus guidelines: surgical treatment of infective endocarditis: executive summary. The Journal of Thoracic and Cardiovascular Surgery 2017;153(6):1241-1258
der informierte @rzt
- Vol. 11
- Ausgabe 9
- September 2021