- Altersbedingte Anorexie und Ernährungsstörung
Veränderungen in der Appetitregulation, auch ohne einen spezifischen pathologischen Prozess, und die daraus resultierende Appetitlosigkeit werden unter dem Begriff «Anorexie» zusammengefasst. Diese Entität ist eines der wichtigsten geriatrischen Syndrome mit Auswirkungen auf Lebensqualität, Morbidität und Mortalität. Ihre Ätiologie ist multifaktoriell und beinhaltet eine Kombination von physiologischen, pathologischen und sozialen Faktoren. Ohne angemessenes Management ist die wichtigste Komplikation die Protein-Kalorien-Mangelernährung.
Epidemiologische Studien zeigen, dass etwa 4% der zu Hause lebenden älteren Menschen (> 75 Jahre) an einer Mangelernährung leiden. In Pflegeinstitutionen schwankt diese Prävalenz zwischen 15 und 38% und kann in Krankenhäusern bei physischem und psychischem Stress bei bereits fragilen Patienten 50 bis 60% erreichen (1, 2).
Gemäss epidemiologischer Daten aus der Schweiz steigt die Prävalenz von Mangelernährung in Spitälern proportional zum Alter an: < 54 Jahre: 8%, 55-64 Jahre: 11%, 65-84 Jahre: 22%; > 84 Jahre: 28% (3, 4).
Mechanismen der Anorexie bei älteren Menschen
Appetit resultiert aus einem komplexen Zusammenspiel von genetischen, physiologischen und psychologischen Regulationsmechanismen, die noch nicht alle vollständig verstanden sind (5). Die Appetitregulation erfolgt zentral auf der Ebene des Hypothalamus, wo komplexe Wechselwirkungen zwischen dem ventromedialen hypothalamischen Kern (Sättigungsgefühl), dem lateralen hypothalamischen Kern (Hungergefühl) und dem Nucleus arcuatus auftreten (6). Dieser befindet sich an der Basis des Hypothalamus und ist der Hauptkoordinator der peripheren Signale. Die Kommunikation mit den darüberliegenden Hirnzentren erfolgt über das Neuropeptid Y und das Agouti-Peptid in Form einer Aktivierung von Neuronen, die appetitfördernde oder -hemmende Peptide freisetzen. Dieser zentrale Pfad wird durch das Hungergefühl aktiviert und durch periphere Sättigungssignale verlangsamt. Das zentrale Nahrungsaufnahme-System erhält zusätzliches Feedback von Fettzellen, spezifischen Nährstoffen und zirkulierenden Hormonen (5).
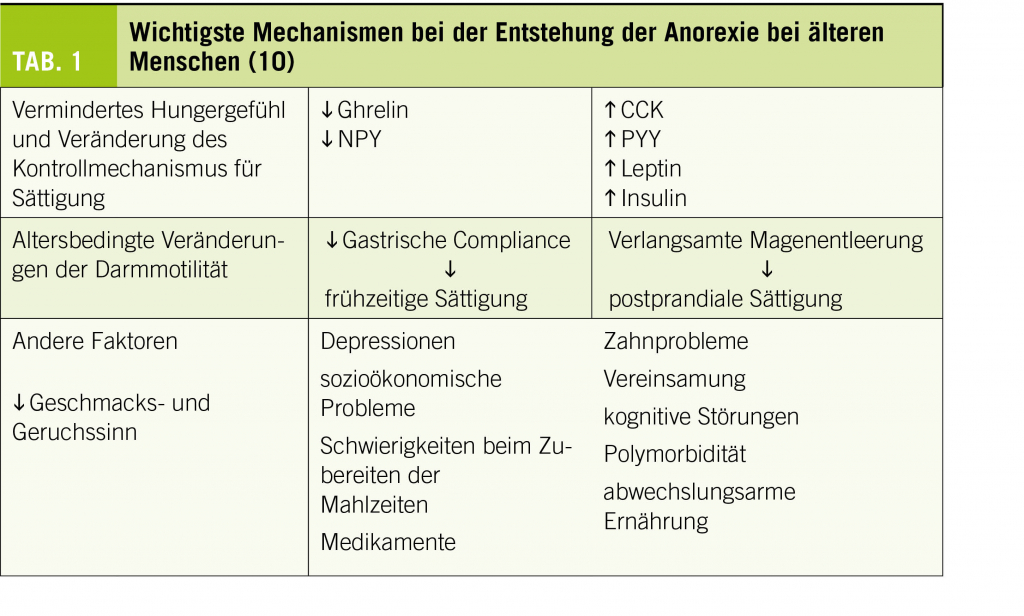
Peptidhormone werden als ein wesentlicher Bestandteil der peripheren Appetitregulation betrachtet und als Reaktion auf Nahrungsreize freigesetzt. Diese Hormone werden als anorexigen (Sättigungshormone) oder orexigen (Hungerhormone) klassifiziert. Anorexigene Hormone sind das YY-Peptid (PYY), das Glucagon-like Peptid-1 (GLP-1), das pankreatische Polypeptid (PP) und das Cholecystokinin (CCK). Leptin, ebenfalls anorexigen, wird aus dem Fettgewebe freigesetzt und beeinflusst die langfristige Energiebilanz. Das einzige bekannte orexigene Hormon ist Ghrelin (5). Insulin gilt als anorexigen und wird von den Beta-Zellen der Bauchspeicheldrüse nach einer Mahlzeit freigesetzt (7).
Mehrere Hypothesen über mögliche Veränderungen in diesem komplexen System im Alter wurden aufgestellt, wie z.B. eine Verringerung der Produktion oder Wirkung von Ghrelin, eine Zunahme der CCK-Sekretion oder -Wirkung. Diese Veränderungen zeigen sich durch eine frühzeitige und/oder langanhaltende Sättigung oder durch Veränderungen der Insulin-, GLP-1-, PP- und Oxyntomodulin-Sekretion. Die Ergebnisse der verschiedenen bisher durchgeführten Studien sind jedoch noch nicht präzis genug, um die genauen physiologischen Mechanismen der altersbedingten Anorexie zu identifizieren (5).
Es hat sich gezeigt, dass Altern mit Verlust der kompensatorischen Hyperphagie nach einer Periode unzureichender Nahrungsaufnahme einhergeht (8, 9).
Klinische Veränderungen, die an einer Anorexie bei älteren Menschen beteiligt sind, beinhalten Veränderungen in der Wahrnehmung, insbesondere eine Abnahme des Geschmacks- und Geruchsempfindens, die proportional zum Alter ist. Die Geschmacksnerven verkümmern und vermindern sich anzahlmässig. Eine zusätzliche Belastung stellen Rauchen, verschiedene Medikamente und schlechte Mundhygiene dar. Der Geruchssinn wird durch Veränderungen im olfaktorischen Epithel, eine Verringerung der Schleimsekretion, Veränderungen der Dicke des Epithels und eine reduzierte Regeneration der olfaktorischen Rezeptoren beeinflusst. Am stärksten betroffen ist der Geschmackssinn für salzig und süss (6).
Andere physiologische Ursachen der Anorexie bei älteren Menschen sind Veränderungen der Magen-Darm-Tätigkeit, die eine frühzeitige Sättigung im Zusammenhang mit einer verminderten Fundus-Compliance verursachen. Die Stickoxid-Sekretion nimmt am Magenfundus ab, was mit einer verminderten Magen-Compliance und einer schnelleren Antrum-Füllung einhergeht. Eine verlangsamte Magenentleerung, verbunden mit einer Hypazidität infolge einer chronischen Gastritis oder iatrogen (PPI), trägt zu einer frühen Sättigung und einer Verlängerung der Sättigungsperiode bei (10).
Eine chronische, niederschwellige Entzündung in Verbindung mit erhöhten Zytokin-Konzentrationen (IL1, IL6) und TNFα ist ein altersbedingter Prozess, der unabhängig von einer spezifischen Pathologie auftreten kann. Sie trägt zur Verringerung der Magenentleerung und der Darmmotilität bei, stimuliert direkt und indirekt den Leptinspiegel und trägt zur Aufrechterhaltung der ungenügenden Nährstoff-zufuhr bei (10).
Tabelle 1 fasst die wichtigsten Mechanismen der Anorexie bei älteren Menschen zusammen.
Risikofaktoren
Der individuelle Nährstoffbedarf älterer Menschen wird durch mehrere Faktoren bestimmt.
Während des Alterns führt ein reduzierter Energiebedarf zu einer physiologischen Abnahme der Kalorienzufuhr. Diese Veränderungen sind mit einem Umbau des Körpergewebes in Form von erhöhtem Körperfett, verminderter Muskelmasse und vermindertem Wasseranteil im Organismus vergesellschaftet (6).
Funktionelle Einschränkungen in den Aktivitäten des täglichen Lebens sind mit reduzierter Nahrungsaufnahme und Appetitverlust verbunden. Zusätzliche Faktoren sind Zahnschäden oder schlecht angepasste Prothesen.
Soziale Isolation spielt neben dem allgemeinen Interessensverlust an Dingen des Lebens, wie auch der Nahrung, eine wichtige Rolle. Darüber hinaus kann sie auch Depressionen fördern, was als erschwerender Faktor hinzukommt (10, 11).
Die Polymorbidität spielt eine sehr wichtige Rolle. So können Krankheiten wie Krebs, chronisch obstruktive Lungenerkrankung, mesenteriale Angina (postprandiale abdominale Schmerzen), Verstopfung (Völlegefühl im Oberbauch bewirkend) sekundär eine Anorexie des älteren Menschen induzieren. Andere Erkrankungen, die häufig Anorexie und Kachexie verursachen, sind chronische Nieren- und Herz-Kreislauf-Erkrankungen, die mit erhöhtem oxidativem Stress einhergehen. Gastroparese, verursacht durch Krankheiten wie Diabetes oder Parkinson, ist mit Appetitabnahme und verminderter Magenentleerung verbunden. Tabak- und Alkoholkonsum wirken sich ebenfalls negativ auf Appetit und Nahrungsaufnahme aus. Auch Depression und Demenz verursachen zu einem hohen Prozentsatz Pathologien, die Appetitlosigkeit nach sich ziehen (6).
Häufig verursachen akute Pathologien Appetitabnahme oder sogar Appetitverlust. Es hat sich ferner gezeigt, dass etwa zwei Drittel der älteren Menschen bereits im Monat vor einem Krankenhausaufenthalt eine ungenügende Eiweiss- und Kalorienaufnahme aufwiesen. Dies wurde als begünstigender Faktor für einen Krankenhausaufenthalt bei anfälligen älteren Menschen betrachtet und auf einen wechselseitigen Zusammenhang zwischen akuter Krankheit und Appetitlosigkeit geschlossen (12).
Die iatrogene Komponente der Anorexie bei älteren Menschen besteht in der Polymedikation. Viele der regelmässig verschriebenen Medikamente haben als Nebenwirkungen u.a. Mundtrockenheit, Geschmacksveränderungen, Übelkeit, Verstopfung und können sogar einen direkten Einfluss auf den Appetit haben (6). Über die Häufigkeit einer klassischen Anorexia mentalis im Alter sind keine Angaben bekannt.
Folgen der Anorexie bei älteren Menschen
Die direkte Folge sind proteino-kalorische Mangelernährung mit Vitamin- und Mikronährstoffmangel. In Verbindung mit verminderter körperlicher Aktivität führt dies zu Sarkopenie, verminderter Knochenmasse, Dysfunktion des Immunsystems, Anämie, kognitiven Einschränkungen, verminderter Wundheilungs- und Rehabilitationsfähigkeit und allgemeiner Fragilisierung (10, 13). Stürze, als Folge davon, können zu erhöhter Morbidität, längerer Dauer des Krankenhausaufenthaltes und letztlich zu Mortalität führen. Die verschiedenen Komplikationen, die im Kontext der Fragilität auftreten, führen zu einem Teufelskreis, der die Anorexie und damit die Protein-Kalorien-Mangelernährung verschärft. Mit jedem neuen Ereignis ist die Erholung nicht nur schwieriger, sondern auch unvollständig. Das Mortalitätsrisiko (alle Ursachen zusammen) älterer Menschen mit Ernährungsstörung (10, 14) scheint doppelt so hoch zu sein wie das von Senioren ohne Anorexie (10, 14).
Screening von Anorexie bei älteren Menschen
Jeder ältere Mensch weist aus den bereits genannten physiologischen Gründen ein Anorexie-Risiko auf. Daher sollte ein Screening der entsprechenden Risikofaktoren durchgeführt werden.
Der vereinfachte Fragebogen zur Ernährungsbewertung (Simplified Nutritional Appetite Questionnaire SNAQ) ist ein einfaches In-strument mit gutem prädiktivem Aussagewert bezüglich Risiko für Gewichtsverlust und Protein-Energie-Mangelernährung (15, 16).
Für das Screening auf Mangelernährung ist das MNA-Tool (Mini Nutritional Assessment) ein einfaches Instrument. Es handelt sich um einen Fragebogen, der Veränderungen bezüglich Appetit, Nahrungsaufnahme, Gewicht, Body Mass Index (BMI) und assoziierten Stressfaktoren identifiziert. Dieser berücksichtigt neben der Mobilität der Person auch allenfalls assoziierte kognitive Störungen. Der Score am Ende der Befragung lässt eine Einteilung in «ausreichend ernährt», «Risiko für eine Mangelernährung» oder «unterernährt» zu. Die Sensitivität dieses Tests beträgt 96% mit einer Spezifität von 98% und einem positiven Vorhersagewert von 97% für die Diagnose von Mangelernährung (17-19).
Ein weiteres Screening-Tool ist das Nutrition Risk Screening (NRS), das den Grad des Ernährungszustands unter Berücksichtigung des Schweregrades einer bestehenden akuten Erkrankung bewertet (20).
Prävention und Behandlung
Die Vorbeugung und Behandlung von Anorexie muss auf mehreren Ebenen erfolgen. Leider gibt es derzeit keine pharmakologische Behandlung. Daher müssen andere Massnahmen ergriffen werden.
In diesem Sinne ist es wichtig, Aromen und Gerüche sowie Farben und Texturen von Lebensmitteln zu intensivieren, um den Geschmack zu verstärken und den visuellen Aspekt der Appetitanregung zu beeinflussen. Wichtig ist auch eine abwechslungsreiche Ernährung (21, 22). Restriktive salzarme Diäten sollten vermieden werden, selbst in Situationen, in denen sie gewöhnlich indiziert sind. Vereinsamung könnte durch Förderung der Teilnahme an sozialen Aktivitäten, wie sie verschiedene Organisationen für ältere Menschen oder Tagesstätten bieten, begrenzt werden.
Die vielen Medikamente, die einen direkten oder indirekten Einfluss auf den Appetit haben können, müssen analysiert und deren Indikationsstellung anhand der STOPP/START-Liste überprüft werden (23). Hierbei handelt es sich um eine Arzneimittelliste, die von einer europäischen Expertengruppe mittels validierter Kriterien erstellt wurde, um unangemessene Arzneimittel-Verschreibungen zu vermeiden und gleichzeitig erforderliche Arzneimittel nicht wegzulassen (23). Beispiele sind gängige Substanzen wie Anxiolytika und einige Antidepressiva, Antihistaminika, einige blutdrucksenkende Medikamente, NSAR und antilipämische Medikamente. Eine Liste dieser Medikamente sowie deren Mechanismen, die zu Geschmacks- und Appetitveränderungen führen, wurde 2010 von Naik et al. (24) veröffentlicht.
Einige Medikamente wie Kortikosteroide, Metoclopramid oder Mirtazapin haben als Nebenwirkung Appetitanregung. Der Nutzen dieser Medikamente im Hinblick auf eine Appetitsteigerung wird jedoch durch das Risiko potenzieller Nebenwirkungen übertroffen und erlaubt daher ihren Einsatz in der derzeitigen Praxis nicht. Die Verabreichung von Ghrelin scheint eine vielversprechende Option zu sein, ist aber noch in der Studienphase (5, 10).
Orale Nahrungsergänzungsmittel können zur Vorbeugung oder Behandlung von Mangelernährung eingesetzt werden. Eine umfassende Versorgung von älteren Menschen muss multidisziplinär sein, dabei ist die Zusammenarbeit mit einer Ernährungsberatung unerlässlich. Diese ermöglicht eine Gesamtbeurteilung der Ernährungsbilanz, worauf aufbauend die individuellen Ernährungsbedürfnisse definiert werden können.
Die Ernährungsempfehlungen in Bezug auf die Energiezufuhr bei unterernährten älteren Menschen sind: eine Zufuhr von 30 bis 35 kcal / kg / Tag, einschliesslich 1,2 bis 1,5 g Eiweiss / kg / Tag, und eine ausreichende Hydratation mit 30 ml / kg / Tag, die an den klinischen Kontext anzupassen ist.
Ernährungsmassnahmen zielen darauf ab, die Kalorienzufuhr mit einfachen Mitteln zu erhöhen: Anreicherung der Nahrung mit Maltodextrin, Öl, Eiern, Butter, Milchprodukten, je nach Wunsch. Die Erhöhung der Proteinaufnahme kann durch Snacks (z.B. Trockenfleisch) und auch durch Zugabe von Proteinpulver erreicht werden. In manchen Situationen kann die Textur von Lebensmitteln variiert oder es können Geschmacksverstärker (Gewürze) hinzugefügt werden, um die Toleranz zu verbessern und auf die Abnahme von Geruch und Geschmack im Alter zu reagieren. Ältere Menschen, die zu Hause mit einer funktionellen Einschränkung leben, können von einem Mahlzeitenservice, einem temporären Aufenthalt in einem Alterszentrum oder weiteren Anpassungen der Umgebung profitieren, um den Zugang zu Lebensmitteln zu erleichtern. Physiotherapeutische Massnahmen können die körperliche Aktivität erhöhen und so den Appetit anregen sowie die Kalorienaufnahme und die Muskelmasse erhöhen.
Bei unzureichender Kalorienzufuhr kann die Zugabe von oralen Nahrungsergänzungsmitteln (sog. Oral Nutritional Supplements, ONS) sinnvoll sein. Sie sollten mindestens zwei Stunden vor einer Mahlzeit eingenommen werden, um den Appetit nicht zu beeinträchtigen. Die Kosten einer sondenfreien enteralen Ernährung (Trinknahrung) werden aus der Grundversicherung übernommen, wenn die Indikationsstellung gemäss den Richtlinien der Gesellschaft für klinische Ernährung der Schweiz „GESKES“ erfolgt ist (25).
Im Falle des Scheiterns dieser ersten Massnahmen, bei Schluckstörungen, die die Aufnahme einschränken, oder bereits bestehender schwerer Unterernährung mit sehr geringer Nahrungsaufnahme, soll die enterale Sondenernährung diskutiert werden, wobei mögliche Komplikationen zu berücksichtigen sind, die den erwarteten Nutzen limitieren könnten. Diese Art der Ernährung sollte im Falle einer potentiell reversiblen Krankheit (26) oder zur Verbesserung der Lebensqualität angeboten werden.
Schlussfolgerungen
Anorexie bei älteren Menschen beeinflusst die Lebensqualität negativ und erhöht die Rate von Mortalität, Morbidität und schweren Komplikationen sowie die Dauer von Krankenhausaufenthalten. Die Entwicklung wirksamer prophylaktischer und therapeutischer Optionen erfordert das Verstehen der einer Anorexie zugrundeliegenden Mechanismen, was zurzeit noch unvollständig ist.
Das Anorexie-Management älterer Menschen umfasst die Identifikation von Risikofaktoren, die Modifikation der veränderbaren Risikofaktoren (insbesondere der Polymedikation), die Behandlung Anorexie-fördernder Pathologien und das Screening auf Mangelernährung. Derzeit gibt es keine spezifische Behandlung von Anorexie. Ihre Hauptkomplikation, Protein- und Kalorien-Mangel, kann durch diätetische Massnahmen und die Verwendung oraler Nahrungsergänzungsmittel angegangen werden.
HFR Freiburg – Kantonsspital
Chemin des Pensionnats 2-6
1752 Villars-sur-Glâne
claudia.panait@h-fr.ch
Die Autorin hat keine Interessenskonflikte im Zusammenhang mit diesem Artikel deklariert.
- Die altersbedingte Anorexie ist ein häufiges geriatrisches Syndrom, das durch Protein- und Kalorienmangelernährung erschwert wird.
- Die Folgen dieses Syndroms zeigen sich in der Entstehung eines Fragilitätssyndroms, das zum fortschreitenden Verlust der Autonomie, Anstieg der Morbidität und Hospitalisierungen, längerer Verweildauer im Spital und erhöhter Mortalität führt.
- Eine spezifische Behandlung gibt es derzeit nicht.
- Die Betreuung betagter Menschen sollte ein Screening und die Prävention von Anorexie mit Protein-Kalorien-Mangelernährung beinhalten, zum Screening sind einfache Tools verfügbar.
Literatur:
1. EURONUT-SENECA; Nutrition in the elderly in Europe. Eur J Clin Nut 1991;45:Suppl 3 : 105-9
2. Launer L et al. The epidemiologic follow-up study of NHANES I. Body mass index, weight change, and risk of mobility disability in middle-aged and older women. JAMA 1994;271:1093-8
3. Imoberdorf R, Ballmer PE. Die Epidemiologie der Mangelernährung. Therapeutische Umschau 2014;71:123–6
4. http://www.medicalforum.ch/docs/smf/2014/49/de/smf-02092.pdf
5. Moss C, Hickson M. Gastrointestinal hormones: the regulation of appetite and the anorexia of ageing; J Hum Nutr Diet 2012;25:3-15
6. Wysokinski A, Kostka T. Mechanisms of the anorexia of aging – a review. Age 2015; 37:81
7. Polanski et al. Twenty-four-hour profiles and pulsatile patterns of insulin secretion in normal and obese subjects. J. Clin Invest 1988;81:442–8
8. Moriguti et al. Effects of a week hypocaloric diet on changes in body composition, hunger, and subsequent weight regain in healthy young and older adults. J Gerontol A Biol Sci Med Sci 2000;55:B580-7
9. Roberts SB. Energy regulation and aging: recent findings and their implications. Nutr Rev 2000;58:91-7
10. Landi F et al. Anorexia of Aging: Risk Factors, Consequences, and Potential Treatments. Nutrients 2016;8:69
11. http://www.anorexie-et-boulimie.fr/articles-475-la-denutrition-chez-le-sujet-age-l-anorexie-souvent-en-cause.htm
12. Mowe M et al. Reduced nutritional status in an elderly population (>70) is probable before disease and possibly contributes to the development of disease. Am J Clin Nutr 1994;59:317-24
13. Ahmed T, Haboubi N. Assessment and management of nutrition in older people and its importance to health. Clin Interv Aging. 2010;5:207-16
14. Landi F et al. Prevalence and potentially reversible factors associated with anorexia among older nursing home residents: Results from ULISSE project. J Am Med Dir Assoc 2013;14:119-24
15. Rolland Y et al. Screening older people at risk of malnutrition or malnourished using the Simplified Nutritional Appetite Questionnaire (SNAQ): A comparison with the Mini-Nutritional Assessment (MNA) tool. J Am Med Dir Assoc 2012;13:31-4
16. Wilson M et al. Appetite assessment: Simple appetite questionnaire predicts weight loss in community-dwelling adults and nursing home residents. Am J Clin Nutr 2005;82:1074-81
17. Guigoz Y et al. Identifying the elderly at risk for malnutrition. The Mini Nutritional assessment. Clin Geriatr Med 2002;18:737-57
18. Kaiser MJ et al. Validation of the Mini Nutritional Assessment short-form (MNA-SF): a practical tool for identification of nutritional status. J Nutr Health Aging 2009;13:782-8
19. http://www.mna-elderly.com/forms/mna_guide_french.pdf
20. https://www.revmed.ch/Scores/SCORES-DIAGNOSTIQUES/NUTRITION/Nutrition-Risk-Screening-NRS-2002
21. Essed NH et al. Optimal preferred MSG concentration in potatoes, spinach and beef and their effect on intake in institutionalized people. J Nutr Health Aging 2009;13:769-75
22. Nijs K et al. Malnutrition and mealtime ambiance in nursing homes. J Am Med Dir Assoc 2009;10:226-9
23. O’Mahony D, Gallagher P. STOPP/START criteria for potentially inappropriate prescribing in older people: version 2. Age Ageing 2015;44:213–8
24. Naik et al. Drug induced taste disorders. Eur J Int Med 2010;21:240-3
25. Ballmer PE et al.: Richtlinien der GESKES über Home Care, künstliche Ernährung zu Hause. Revidiert Januar 2013.
26. Nathalie Yerly; Christophe Büla et al. Approche ambulatoire de la dénutrition chez la personne âgée. Rev Med Suisse 2015;11:2124-2128
der informierte @rzt
- Vol. 9
- Ausgabe 1
- Januar 2019