- Atopische Dermatitis – Mit neuen Substanzen die Behandlungslücke weiter schliessen
Etwa 2-10% der erwachsenen Bevölkerung leiden unter atopischer Dermatitis (AD). Die entzündliche Hauterkrankung kann die Lebensqualität stark beeinträchtigen, zudem sind die meisten Betroffenen mit ihrer Behandlung unzufrieden. Prof. Dr. med Peter Schmid-Grendelmeier, Universitätsspital Zürich (USZ), und PD Dr. med. Florian Anzengruber, Kantonsspital Graubünden und USZ, gingen der bestehenden Behandlungslücke an einem AbbVie-Medienevent auf den Grund und zeigten anhand aktueller Studiendaten, dass der orale Januskinase (JAK)-Inhibitor Upadacitinib eine neue wirksame und langfristige Therapieoption bei mittelschwerer bis schwerer AD sein kann.
«Es ist leicht nachvollziehbar, dass Personen mit AD mit massiven Einschränkungen zu kämpfen haben», eröffnete PD Dr. med. Florian Anzengruber seinen Vortrag und verdeutlichte seine Aussage mithilfe von Fotos, welche die typischen Ekzeme an den Handflächen, im Gesicht und am Rumpf einer schwer betroffenen Patientin zeigten. Besonders belastend: der starke Juckreiz, der allerdings nur die Spitze des Eisberges darstellt. Schlafstörungen, ein vermindertes Wohlbefinden, Hospitalisierungen sowie Angst- und Depressive Störungen sind mögliche weitere Auswirkungen der AD. Diese können wiederum die Lebensqualität und die Arbeitsfähigkeit beeinflussen und darüber hinaus zu hohen Behandlungskosten, Unfällen und einer grossen Belastung für Betreuungspersonen führen (1-4). «Je stärker und je unkontrollierter die Erkrankung, desto niedriger die Lebensqualität der Betroffenen», fasste Anzengruber die Ergebnisse einer US-amerikanischen Real-World-Studie zusammen (5).
Die meisten Betroffenen sind mit ihrer Behandlung unzufrieden
«AD darf nicht auf die leichte Schulter genommen werden», so Anzengruber. Jede Patientin und jeder Patient benötigt eine angemessene Therapie. Diese reicht – abhängig vom Schweregrad der AD – von einer Basistherapie mit rückfettenden Cremes über topische Kortikosteroide (TCS) und Lichttherapie bis hin zu systemischen Behandlungen (6). Allerdings sind nur 14% der Betroffenen mit ihrer Behandlung zufrieden (7). Der Referent sieht diese ernüchternden Ergebnisse einer US-amerikanischen Umfrage u. a. im zeitaufwändigen Eincremen und in der Angst vor TCS-assoziierten Nebenwirkungen begründet (8-9). Dass nur 7-8% der Patientinnen und Patienten mit mittelschwerer bis schwerer AD systemisch behandelt werden, lege zudem eine Unterbehandlung der Erkrankung nahe (10, 11). «Ich denke, dass es im Interesse aller ist, auf diese Unmet Needs einzugehen», resümierte Anzengruber.
Upadacitinib als neue Behandlungsoption bei mittelschwerer bis schwerer AD
Im Hinblick auf die unbefriedigende Situation für die Patientinnen und Patienten sei er «sehr froh» über neue Substanzen wie Upadacitinib, äusserte Prof. Dr. med. Peter Schmid-Grendelmeier. Der selektive JAK1-Inhibitor greift gezielt in die der AD zugrunde liegenden entzündlichen und juckreizfördernden immunologischen Prozesse ein (12). Seine Sicherheit und Wirksamkeit wurden in einem umfassenden Phase-III-Studienprogramm mit insgesamt 3548 Teilnehmenden mit mittelschwerer bis schwerer AD untersucht (13-16). Upadacitinib erreichte als Monotherapie in Measure Up 1 und Measure Up 2 und in Kombination mit TCS in AD Up alle primären und wichtigen sekundären Endpunkte. In den drei pivotalen Studien erzielten 60-70% der Patientinnen und Patienten unter Upadacitinib (15 mg 1x täglich) nach 16 Wochen eine mindestens 75%ige Verbesserung im Eczema Area and Severity Index (EASI 75). Im Placebo-Arm traf dies für 13-26% der Teilnehmenden zu (13, 14). «Ein EASI 75-Ansprechen macht für Menschen, die schon jahrelang unter AD leiden, bereits einen grossen Unterschied. Inzwischen können wir aber teilweise auch schon eine Verbesserung von 90 oder sogar 100% erreichen», kommentierte Schmid die Ergebnisse.
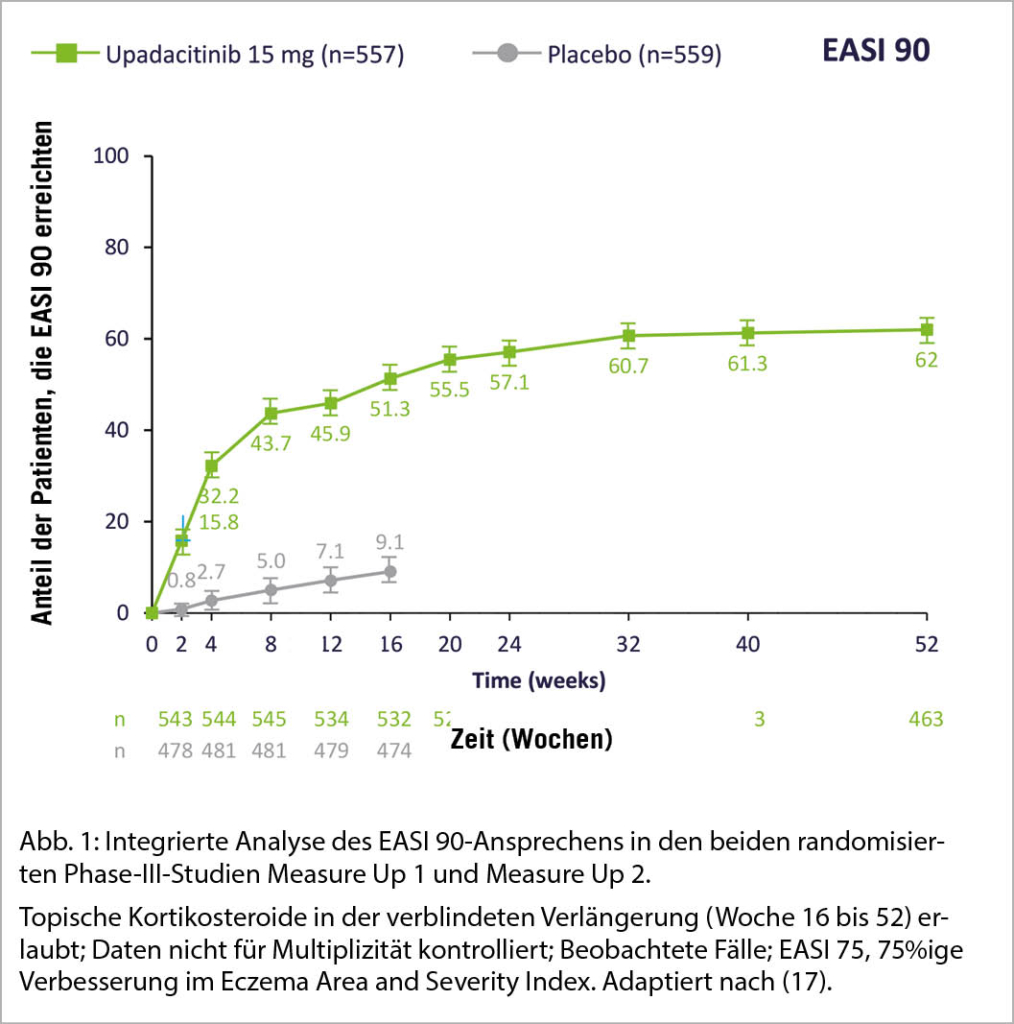
Hautläsionen und Juckreiz schnell und anhaltend bekämpfen
Der Dermatologe hob ausserdem das für JAK-Inhibitoren typische schnelle Ansprechen hervor: «Manche Patientinnen und Patienten bemerken schon nach ein bis zwei Tagen eine starke Verbesserung des Juckreizes. Dieser ist oft das Quälendste – er raubt den Schlaf und ist sozial nicht akzeptiert.» Dass die positiven Effekte unter Upadacitinib nicht nur schnell eintreten, sondern auch langhaltend sind, zeigt eine integrierte Auswertung der beiden Measure Up-Studien über 52 Wochen (Abb. 1) (17).
Langfristige Wirksamkeit bei konstanter Sicherheit
Besonders beim Langzeiteinsatz einer Behandlung spielt die Sicherheit eine wichtige Rolle. «Unter Upadacitinib traten insgesamt etwas mehr Nebenwirkungen auf als in der Placebogruppe (18), davon sind allerdings viele minim und steuerbar. Viele Patientinnen und Patienten nehmen die Nebenwirkungen in Kauf, wenn sie die Wirksamkeit des Medikaments sehen», so Schmids Einschätzung. Besonderes Augenmerk müsse man auf Akne, Atemwegsinfekte, eine Erhöhung der Kreatinphosphokinase und Herpes Zoster legen. Insgesamt ist die Sicherheit von Upadacitinib auch nach einem Jahr vergleichbar mit der nach vier Monaten (17). Schmid schlussfolgerte: «Dank der Entwicklung neuer Therapien ist es für uns sehr viel einfacher geworden, Patientinnen und Patienten mit mittelschwerer bis schwerer AD eine Behandlung mit überschaubaren Nebenwirkungen und hoher Wirksamkeit anbieten zu können.» In Zukunft werde die personalisierte Medizin noch wichtiger werden, um für jede und jeden die optimale Behandlungsoption auszuwählen.
red
Quelle: Medienevent «Upadacitinib als Behandlungsoption für atopische Dermatitis» AbbVie AG, 19.10. 2021, Zürich.
1. Whiteley J et al. The burden of atopic dermatitis in US adults: results from the 2013 National Health and Wellness Survey. Curr Med Res Opin, 2016. 32(10): 1645-1651.
2. Simpson EL et al. Patient burden of moderate to severe atopic dermatitis (AD): Insights from a phase 2b clinical trial of dupilumab in adults. J Am Acad Dermatol, 2016. 74(3): 491-8.
3. Drucker AM et al. The Burden of Atopic Dermatitis: Summary of a Report for the National Eczema Association. J Invest Dermatol, 2017. 137(1): 26-30.
4. Silverberg JI. Associations between atopic dermatitis and other disorders. F1000Res, 2018. 7: 303.
5. Simpson EL et al. Association of Inadequately Controlled Disease and Disease
Severity With Patient-Reported Disease Burden in Adults With Atopic Dermatitis. JAMA Dermatol, 2018. 154(8): 903-912.
6. Wollenberg A et al. Consensus-based European guidelines for treatment of atopic eczema (atopic dermatitis) in adults and children: part I. J Eur Acad Dermatol
Venereol, 2018. 32(5): 657-682.
7. National Eczema Association. People with Atopic Dermatitis Want More and Better Treatment Options. May 2019. Einsehbar auf https://nationaleczema.org/in-your-words. Letzer Zugriff: Juni 2020.
8. Zuberbier T et al. Patient perspectives on the management of atopic dermatitis.
J Allergy Clin Immunol, 2006. 118(1): 226-32.
9. Retzler J et al. Process utilities for topical treatment in atopic dermatitis. Qual Life Res, 2019. 28(9): 2373-2381.
10. Pascal C et al. Therapeutic management of adults with atopic dermatitis: comparison with psoriasis and chronic urticaria. J Eur Acad Dermatol Venereol, 2020. 34(10): 2339-2345.
11. Egeberg A et al. Factors associated with patient-reported importance of skin clearance among adults with psoriasis and atopic dermatitis. J Am Acad Dermatol, 2019. 81(4): 943-949.
12. Weidinger S et al. Atopic dermatitis. Nat Rev Dis Primers, 2018. 4(1): 1.
13. Guttman-Yassky E et al. Once-daily upadacitinib versus placebo in adolescents and adults with moderate-to-severe atopic dermatitis (Measure Up 1 and Measure Up 2):
results from two replicate double-blind, randomised controlled phase 3 trials.
Lancet, 2021. 397(10290): 2151-2168.
14. Reich K et al. Safety and efficacy of upadacitinib in combination with topical corticosteroids in adolescents and adults with moderate-to-severe atopic dermatitis (AD Up): results from a randomised, double-blind, placebo-controlled, phase 3 trial. Lancet, 2021. 397(10290): 2169-2181.
15. Blauvelt A et al. Efficacy and Safety of Upadacitinib vs Dupilumab in Adults With Moderate-to-Severe Atopic Dermatitis: A Randomized Clinical Trial. JAMA Dermatol, 2021.
16. Katoh N et al. A phase 3 randomized, multicenter, double-blind study to evaluate the safety of upadacitinib in combination with topical corticosteroids in adolescent and adult patients with moderate-to-severe atopic dermatitis in Japan (Rising Up): An interim 24-week analysis. JAAD International, 2022. 6: 27-36.
17. Simpson EL et al. Efficacy and Safety of Upadacitinib in Patients With Atopic Dermatitis: Results Through Week 52 From Replicate, Phase 3, Randomized, Double Blind, Placebo Controlled Studies: Measure Up 1 and Measure Up 2. Presented at the 2021 Dermatology Education Foundation (DEF) Essential Resource Meeting (DERM2021), August 5-8, 2021, Las Vegas NV, USA.
18. Guttman-Yassky E et al. Upadacitinib in Moderate-to-Severe Atopic Dermatitis: Short-Term Safety in Phase 2b and Phase 3 Studies (M16-048, Measure Up 1, Measure Up 2, and AD Up). Poster 27082 presented at AAD 2021 (27082).