- Die FODMAP-Diät
Das Reizdarmsyndrom (RDS) oder englisch Irritable bowel syndrome (IBS) ist eine komplexe Störung des Gastrointestinaltrakts, welches sich durch abdominelle Schmerzen, verbunden mit Änderungen der Stuhlbeschaffenheit und/oder Stuhlfrequenz manifestiert und in der hausärztlichen Praxis ein sehr häufiges Problem darstellt. Die sogenannte low-FODMAP-Diät, welche arm ist an fermentierbaren Oligo-, Di- und Monosacchariden und Polypolen, stellt eine evidenzbasierte ernährungsmedizinische Therapieform bei Patienten mit Reizdarmbeschwerden dar. Im Artikel werden die möglichen Wirkungsmechanismen dieser Diätform und ihre praktische Durchführung vorgestellt.
Einer Schätzung nach ist das Reizdarmsyndrom der Grund für 25 bis 50% der ambulanten Konsultationen in einer gastroenterologischen Praxis. Die Inzidenz des Reizdarmsyndroms ist in vielen Ländern trotz unterschiedlicher Lebensstile vergleichbar und liegt zwischen 5 und 20%. Das RDS tritt häufiger bei Frauen (v. a. unter 50 Jahren) auf. Je nach Dominanz der Beschwerden kann eine Einteilung des RDS in drei Haupttypen erfolgen: Diarrhoebetont (IBS-D), Obstipationsbetont (IBS-C) oder ein gemischter Typ (IBS-M) mit Wechsel zwischen Diarrhoe und Obstipation. Ein weiteres sehr häufiges Symptom sind Blähungen und ein balloniertes Abdomen.
Ätiologie
Die Ätiologie des RDS ist am ehesten multifaktoriell bedingt und noch nicht vollständig geklärt. Eine Veränderung (Sensibilisierung / Unterbrechung) in der sogenannten Hirn-Darm-Achse führt zu Änderungen in der gastrointestinalen Motilität und Sekretion und bewirkt eine viszerale Hypersensitivität. Weiterhin spielen wahrscheinlich genetische Faktoren, psychologische Faktoren, Infektionen und Veränderungen des intestinalen Mikrobioms, Entzündungen und Nahrungsunverträglichkeiten eine Rolle, indem die intestinale Barrierefunktion verändert wird und eine erhöhte intestinale Permeabilität besteht.
Diagnose
Es existieren derzeit keine Tests welche das RDS eindeutig diagnostizieren können. Die Diagnose eines Reizdarmsyndroms richtet sich nach klinischen Kriterien und kann nach Ausschluss gewisser Alarmsignale und Durchführung gezielter Untersuchungen gestellt werden. Es gelten weiterhin die Rom-Kriterien (aktuell Rom VI) welche eine Diagnose bei folgenden Bedingungen stellen lassen: Es müssen abdominelle Schmerzen für wenigstens einen Tag der Woche während der letzten drei Monate aufgetreten sein, welche mit mindestens zwei der drei folgenden Kriterien assoziiert sind: Veränderungen der Stuhlfrequenz, Veränderung der Stuhlmorphologie. Der Beginn der Symptome muss hierbei mindestens 6 Monate zurückliegen (1). Individuell muss entschieden werden, wieviel Diagnostik im Einzelfall sinnvoll ist, in der Regel empfehlen sich jedoch die Bestimmung eines Calprotektinwertes im Stuhl zum Ausschluss einer chronisch entzündlichen Darmerkrankung sowie eine Zöliakie-Serologie im Blut. Häufig werden jedoch weitere Tests inklusive Ileo-Koloskopie und Ösophago-Gastro-Duodenoskopie durchgeführt (2).
Therapie
Eine pharmakologische Therapie beschränkt sich meist auf den Einsatz symptomatischer Medikamente. Analgetika, Antidiarrhoika, Spasmolytika, Laxativa, trizyklische Antidepressiva, Antibiotika und Probiotika werden mit mässigen Erfolgen eingesetzt. Neben pharmakologischen Therapieansätzen spielen Verhaltenstherapien und Hypnosetherapien eine Rolle.
Ernährung
Bis zu 70% der Patienten mit RDS berichten über eine Verschlechterung der Symptome nach der Nahrungsaufnahme v. a. bestimmter Lebensmittel wie z. B. Milch und Milchprodukte, Weizen, Zwiebeln, Bohnen, Gewürzen, Kohl und anderer. Potentielle Mechanismen, wie Nahrungsmittel zu RDS-Symptomen führen können, sind ein überschiessender gastro-kolischer Reflex, ein vermehrter Influx von Wasser in den Dünndarm bei osmotisch aktiven Nahrungsbestandteilen (z. B. nichtabsorbierbare Zucker) sowie bakterielle Fermentation von schlecht absorbierbaren kurzkettigen Polysacchariden und Polyolen im Kolon. Nur ein Bruchteil der RDS-Pa-tienten leidet unter echten Nahrungsmittelunverträglichkeiten bzw. Allergien. Es wurde daher schon seit vielen Jahren versucht über die Ernährung eine Therapiemöglichkeit für IBS Patienten zu finden. Ein sehr effektiver und in multiplen randomisierten Studien bewiesener Therapieansatz steht seit einigen Jahren nun durch eine ernährungsmedizinische Intervention zur Verfügung: Die Reduktion FODMAP-haltiger Lebensmittel in der Ernährung oder «low-FODMAP-Diät». Eine kürzlich durchgeführte Metaanalyse von 9 randomisierten, kontrollierten Studien bestätigte mindestens die kurzfristige Wirksamkeit dieser Diät (3).
FODMAP
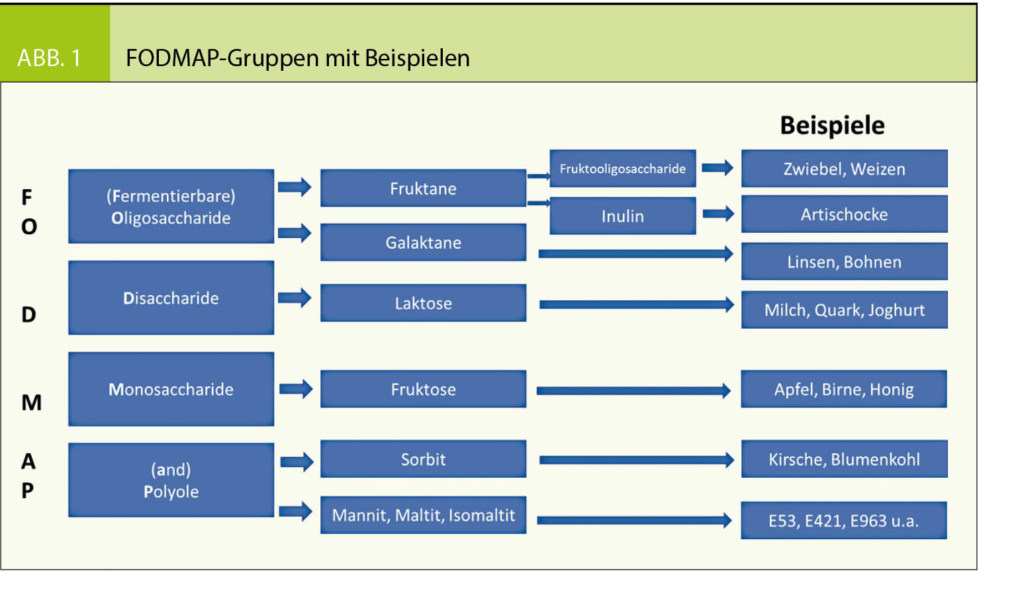
Der grösste Teil der Patienten mit Reizdarmbeschwerden berichtet über eine Verschlechterung der Beschwerden nach dem Essen. «Jedes Böhnchen gibt ein Tönchen» wusste der Volksmund schon seit langer Zeit, in den letzten Jahren konnte jedoch durch umfangreiche Forschung vor allem durch die Arbeitsgruppe von Prof. Peter Gibson in Melbourne /Australien genauer differenziert werden, welche Lebensmittelbestandteile bei Patienten mit Reizdarmbeschwerden zur Verschlechterung der Symptome führen können (in Bohnen sind dies zum Beispiel die Oligosaccharide). Diese Gruppe von Lebensmitteln wurde unter dem Akronym «FODMAP» zusammengefasst, welches für fermentable oligo-di-monosaccharides and polyols steht. Kohlenhydrate lassen sich – abhängig vom Grad ihrer Polymerisation – in Mono-, Di-, Oligo- sowie Polysaccharide einteilen. Gewisse Kohlenhydrate sind «fermentierbar», das heisst, sie werden im Kolon aufgrund der Abwesenheit oder der reduzierten Konzentration hydrolysierender Enzyme (wie z. B. Laktase) oder im Falle von Monosacchariden durch eine unvollständige Aufnahme in Dünndarm und Dickdarm fermentiert. Bei diesem Prozess entstehen bakterielle Gase (v. a. Wasserstoff und Methan), welche zu vielfältigen Beschwerden führen können. Meist bewirkt die Dilatation von Dünndarmabschnitten hierbei zusammen mit der viszeralen Hypersensitivität das Gefühl von Blähungen.
Alle FODMAPs werden durch die folgenden Kriterien gekennzeichnet:
1. Schlechte Absorption im Dünndarm entsteht entweder durch eine niedrige Transportkapazität des Epitheliums (Fruktose), eine reduzierte Aktivität von Hydrolasen in den Dünndarmzotten (Laktose), das Fehlen von spezifischen Hydrolasen (Fruktane, Galaktane) oder durch das Vorliegen von Molekülen, die zu gross für eine Diffusion sind (Polyole).
2. Kleine und daher osmotisch aktive Moleküle. Dieser Effekt zeigt sich beispielsweise an einem synthetischen FODMAP, der Laktulose, die durch Erhöhung der Flüssigkeit im luminalen Inhalt und Veränderung der Darmmotilität einen laxativen Effekt hat.
3. Schnelle Fermentierung durch Bakterien. Die Geschwindigkeit, mit der Kohlenhydrate durch Bakterien fermentiert werden, ergibt sich aus deren Kettenlänge: Oligo- und Disaccharide (Haushaltzucker = Saccharose, Milchzucker = Laktose) werden sehr schnell fermentiert, verglichen mit Polysacchariden wie zum Beispiel wasserlöslichen Ballaststoffen. Die nichtresorbierten Saccharide lösen einen osmotischen Effekt aus, der zu einem Wassereinstrom in Ileum und Kolon führt. Weiter werden sie im Kolon durch bakterielle Zersetzung zu kurzkettigen Fettsäuren, Methan, Kohlendioxid und Wasserstoff metabolisiert. Diese Fermentierung führt zu einer Gasbildung, die Flatulenz und – durch den gesteigerten Druck auf die Darmwand – abdominale Schmerzen auslöst. Die einzelnen FODMAP mit Beispielen zeigt Abbildung 1.
Durchführung der Low-FODMAP-Diät
Ist die Diagnose eines Reizdarmsyndroms gestellt kann optional eine Testung auf Laktose und / oder Fruktose mittels eines H2- Atemtest durchgeführt werden. Diese Testung ist jedoch nicht zwingend und einige Autoren empfehlen, hierauf zu verzichten, da in der initialen Phase der FODMAP-Reduktion auch Laktose und Fruktose deutlich reduziert werden und je nach Verträglichkeit später wieder eingeführt werden. Im Allgemeinen ist es empfohlen die Durchführung der Therapie durch eine geschulte Ernährungsberatung zu begleiten. Zu Beginn der Ernährungsberatung wird das Konzept der FODMAP-Diät erklärt und individuelle Aspekte berücksichtigt (z. B. bekannte Unverträglichkeiten, Essgewohnheiten). Als Hilfsmittel werden den Patienten Positiv-und Negativlisten mitgegeben, die die Auswahl der korrekten Nahrungsmittel erleichtern. Die Monash University veröffentlichte 2012 die erste Smartphone-Applikation, welche die Patienten bei der Einhaltung der FODMAP-Diät unterstützt. Nach einer initialen Ernährungsanalyse wird zunächst meist über sechs bis acht Wochen eine Reduktion bzw. ein vollständiges Weglassen aller FODMAP-haltigen Lebensmittel durchgeführt (Eliminationsphase). Bessern sich die Beschwerden des Patienten wird von einem Ansprechen ausgegangen. In der Folge können dann einzelne Lebensmittel aus den jeweiligen FODMAP-Gruppen nacheinander wieder eingeführt werden (Re-Expositionsphase) um die individuelle Verträglichkeit zu testen (z. B. Honig oder Apfel für Fruktose). Jedes zusätzliche FODMAP sollte einige Tage ausprobiert werden bevor es entweder wieder eliminiert oder mit weiteren Lebensmitteln ergänzt wird, wobei es hilfreich ist, ein Symptom-Tagebuch zu führen. Es kann so ein an die individuellen Unverträglichkeiten angepasster Ernährungsplan ausgearbeitet werden, der ausgewogener als eine streng FODMAP-arme Diät ist. Bei fehlender Verbesserung kann die Restriktionsphase verlängert und / oder zusätzliche Ernährungsfaktoren (z. B. Gluten, Alkohol u. a.) diskutiert werden. Wichtig ist es, bei der Therapie realistische Erwartung zu haben und zu wissen, dass trotz Ernährungsumstellung weiterhin Beschwerden bestehen können. Nicht bei jedem kann eine Beschwerdefreiheit erreicht werden, jedoch ist die Low-FODMAP-Diät die aktuell am besten bewiesene ernährungsmedizinische Behandlungsmethode des Reizdarmsyndroms.
Erfolgschance und Risiken einer FODMAP-Therapie:
Kritikpunkte an der low-FODMAP-Diät beinhalten vor allem, dass die meisten Studien eher ein kurzfristiges Design beinhalten und daher keine langfristigen Effekte garantiert sind. Ein weiterer wichtiger Kritikpunkt ist es, dass durch die Reduktion der Präbiotika wie z. B. Fruktane oder GOS die Substrate für das intestinale Mikrobiom reduziert werden und eine Veränderung der Zusammensetzung und Funktion des Mikrobioms bewirken können, insbesondere auch von Bifidobakterien. Die langfristige Veränderung des Mikrobioms ist in ihren Auswirkungen hierbei unklar. Zu Mangelerscheinungen durch eine zu strikte Diät kommt es jedoch selten, insbesondere nicht unter der Anleitung einer erfahrenen Ernährungsberatung. Auch wenn allgemeine Ernährungsempfehlungen bei IBS-Patienten eine Verbesserung der Beschwerden bringen kann, zeigt die low-FODMAP-Diät ein Ansprechen bei bis zu 75% der IBS-Patienten (4) und kann daher als first-line Therapie bei IBS-Patienten eingesetzt werden.
Gastroenterologie Praxis
8032 Zürich
martin.wilhelmi@bluewin.ch
Zentrum für Gastroenterologie und Hepatologie
Vulkanplatz 8
8048 Zürich
stephan.vavricka@hin.ch
Die Autoren haben keine Interessenskonflikte im Zusammenhang mit diesem Beitrag deklariert.
- Die low-FODMAP-Diät stellt eine evidenzbasierte ernährungsmedizinische Therapieform bei Patienten mit Reizdarmbeschwerden dar. Es liegen mindestens 10 randomisierte und kontrollierte Studien vor welche die Wirksamkeit bestätigen
- Ein Ansprechen auf die Diät wird in bis zu 75% der Patienten erreicht, die bereit sind ihre Ernährung umzustellen
- Die low-FODMAP-Diät sollte unter Aufsicht einer erfahrenen Ernährungsberatung erfolgen
- Die App der Monash-University ist hilfreich bei der praktischen Durchführung (FODMAP-App: https://www.monashfodmap.com/i-have-ibs/get-the-app/)
- Limitationen der Diät sind fehlende Langzeitdaten und allfällige Veränderungen im intestinalen Mikrobiom.
1. Lovell RM, Ford AC. Global prevalence of and risk factors for irritable bowel syndrome: a meta-analysis. Clin Gastroenterol Hepatol. 2012;10(7):712-72 doi: 10.1016/j.cgh.2012.02.029.
2. Ford AC, Lacy BE, Talley NJ. Irritable bowel syndrome. N Engl J Med. 2017;376(26):2566-2578.
3. Low fermentable, oligo-, di-, mono-saccharides and polyol diet in the treatment of irritable bowel syndrome: A systematic review and meta-analysis. Schumann D, Klose P, Lauche R, Dobos G, Langhorst J, Cramer H. Nutrition. 2018 Jan; 45:24-31.
4. Wilhelmi et al., FODMAP – eine häufige Ursache unklarer abdomineller Beschwerden. Schweiz Med Forum 2014;14(48):909–914 911
der informierte @rzt
- Vol. 8
- Ausgabe 5
- Mai 2018