- Moderne Inhalationstherapie bei bronchialen Erkrankungen
In der heutigen Behandlung von Atemwegserkrankungen stehen sehr gut erprobte Inhalationsgeräte und Medikamente zur Verfügung. Die Inhalationstherapie hat in den letzten Jahrzehnten in der Behandlung vor allem der chronischen Atemwegserkrankungen massgebliche Bedeutung erhalten (1). Aufgrund des immer grösser werdenden Angebots der Medikamente für eine inhalative Therapie ist es für Grundversorger verständlicherweise schwieriger geworden, eine Entscheidung für den Patienten zu treffen.
Insbesondere Patienten mit chronisch bronchialen Erkrankungen, wie Asthmatiker und COPD-Patienten, können bei korrekter Inhalationstechnik mit Hilfe verschiedener Geräte lokal wirksame Medikamente inhalieren, welche einerseits als Betamimetika und Anticholinergika eine Bronchialerweiterung bewirken und anderseits als inhalative Steroide potent antinflammatorische Eigenschaften ausweisen.
Der grosse Vorteil inhalativer Deposition von Medikamenten ist die Tatsache, dass die systemischen Nebenwirkungen dieser Medikamente bei korrekter Dosierung ein ausgezeichnetes Wirkungs-Nebenwirkungs-Profil aufweisen (2).
In der folgenden Übersicht möchte ich aufzeigen, dass eine gute Kenntnis der verfügbaren Geräte und der korrekten Inhalationstechnik sowie die Schulung der betroffenen Patienten die Basis bilden, dass die Inhalation von Medikamenten ausgezeichnete und zuverlässige Wirkungen aufweist und dass unter diesen Voraussetzungen und bei Kenntnis der Indikationen sehr wenig Nebenwirkungen auftreten.
Grundlagen der inhalativen Therapie
Um im Bronchialbaum deponiert zu werden, müssen einerseits der aerodynamische Durchmesser der inhalierten Tröpfchen und andererseits die Technik der Inhalation stimmen.
Der erste Prozess nach einem inhalativen Manöver ist die Deposition von Medikamenten-Partikeln oder Tröpfchen. Im Rahmen des inspiratorischen Flows gelangen die Partikel in den Rachenraum, die grossen und immer kleiner werdenden Bronchien, Bronchiolen und evt. auch in die Alveolen.
Die Deposition sowohl im Rachen als auch in den Atemwegen und auch noch peripherer ist abhängig von der aerodynamischen Partikelgrösse, dem inhalativen Fluss, den Eigenschaften des verwendeten Inhalators und den krankheitsbedingten Faktoren (z.B. aktuelle Lungenfunktion).
- Sind die Tröpfchen zu gross, werden diese schon im Mundrachenraum deponiert und erreichen die Atemwege nicht. Sind sie zu klein, werden die Tröpfchen wieder ausgeatmet und nicht im Zielorgan deponiert.
- Eine wichtige Rolle spielen ausserdem die pulmonale Verteilung der Medikamente, die mucociliäre und die Makrophagen-Clearance, die Absorption des Lungengewebes und die Absorption der Medikamente in die systemische Zirkulation (3).
- Wird zudem die Inhalation vom Patienten nicht in genau definierten Schritten durchgeführt, so erreichen die Tröpfchen nur Mund und Rachen und werden dort deponiert, was insbesondere bei der Anwendung inhalativer Steroide lokale Nebenwirkungen verursachen kann.
- Partikel, welche im Mund-Rachenraum verbleiben, werden runtergeschluckt. Partikel, die die Lunge erreichen aber nicht deponiert werden, werden wieder ausgeatmet (4).
Indikationen für eine Inhalationstherapie
• Asthma: topische Steroide, Betamimetika
• COPD: Betamimetika, Anticholinergika
• Bronchitis: NaCl, eventuell Betamimetika, topische Steroide
• Bronchiektasen: NaCl, Betamimetika, topische Steroide
• Zystische Fibrose: sowohl Betamimetika als auch Steroide und evt. inhalative Antibiotika gegen Pseudomonas aeruginosa
Moderne Inhalationsgeräte und deren korrekte Anwendung
Bei den modernen Inhalationsgeräten unterscheidet man zwischen Pulver-Inhalator, Dosier-Aerosol (DA), das meist mit einer Vorschaltkammer (VK) versehen ist, elektrisch betriebenem Düsen-Vernebler und Respimat.
Allgemeine Regeln für den geschulten Patienten (4):
→ Inhalation gemäss ärztlicher Verordnung 1x oder mehrmals täglich konzentriert und technisch korrekt durchführen
→ Körperstellung: wenn immer möglich in aufrechter Stellung des Thorax: stehend oder sitzend
→ Vor der Inhalation 3x tief ein- und ausatmen, um sich in einen ruhigen Zustand zu versetzen (gilt nicht bei notfallmässiger Inhalation!)
Pulver-Inhalatoren
Korrekte Anwendung: Allgemeine Regeln beachten
• Schritt 1: Mit dem Inhalator schon in der Hand zuerst vollständig einatmen.
• Schritt 2: Anschliessend, wenn möglich, durch die leicht geschlossenen Lippen alle Luft ausatmen (Vorsicht: nicht in den Inhalator blasen!).
• Schritt 3: Keine Luft mehr einatmen und Inhalator zum Mund führen und in dieser Expirationslage das Pulver vollständig aus dem Inhalator einatmen.
• Schritt 4: Atem anhalten und wenn möglich in Gedanken auf 8 bis 10 zählen.
• Schritt 5: Abschliessend langsam durch die leicht geschlossenen Lippen wieder ausatmen.
• Wenn Wirkstoffe auch Steroid enthalten, wenn möglich Mund und Rachen mit Wasser spülen und in Lavabo ausspucken.
Dosier-Aerosole – meist zusammen mit Vorschaltkammer
Korrekte Anwendung: Allgemeine Regeln beachten
• Schritt 1: Schutzkappe entfernen und das DA kräftig mehrmals schütteln!
• Schritt 2: 1 bis mehrere Sprühstösse in die VK geben.
• Schritt 3: Keine Luft mehr einatmen, DA zum Mund führen, mit den Lippen umschliessen und gleichzeitig Druck Ventil betätigen und vollständig einatmen.
• Schritt 4: Atem anhalten und wenn möglich in Gedanken auf 8 bis 10 zählen
• Schritt 5: Langsam und mit leicht geschlossenen Lippen wieder ausatmen.
Wenn Wirkstoffe auch Steroid enthalten, wenn möglich Mund und Rachen mit Wasser spülen und in Lavabo ausspucken.
Die Vorschaltkammer ermöglicht, dass das Aerosol zuerst in diese verabreicht wird und dadurch keine zu schnelle und unkoordinierte Inhalation direkt in den Mund erfolgt. Dies erleichtert vor allem älteren und geschwächten Patienten das Inhalieren.
So kann das Aerosol ohne Hast in 2 Schritten inhaliert werden:
• Schritt 1: Schütteln des Aerosols und 1 bis mehrere Sprühstösse in die VK geben.
• Schritt 2: Inhalation beschrieben wie bei der Pulver-Inhalation und in Ruhe aus der VK, da das Aerosol dort in der Schwebe verweilt.
Respimat (5)
Der Respimat erzeugt ohne Treibmittel oder elektrische Energie eine sich sehr langsam ausbreitende, langanhaltende und feine Sprühwolke. Der Wirkstoff befindet sich in einer Patrone. Produkte mit dem wiederverwendbaren Respimat gibt es mit einer bzw. drei Wirkstoffpatronen.
Flüssiginhalation
Die Flüssiginhalation für die Anwendung im Rahmen chronischer Atemwegserkrankungen hat eine lange Tradition und ist noch immer aktuell. Die Inhalation von flüssigen Mitteln, v.a. von Betamimetika, Anticholinergika und auch flüssigen Steroiden, erfolgt meist mittels Düsen-Vernebler. Sie dauert zwar bis zu 10 Minuten länger, ist aber einfacher handhabbar als die Pulver-Inhalatoren und Dosier-Aerosole, da keine koordinative Technik erforderlich ist, um eine gute bronchiale Deposition zu erreichen.
Diese Inhalationsoption ist also für Patientengruppen in folgenden Situationen besonders hilfreich:
- Ältere Patienten, die in liegender Position mit einfachen Ein- und Ausatmungsmanövern das Aerosol problemlos inhalieren und in die Atemwege bringen können
- Schwerkranke, bettlägrige Patienten mit COPD und/oder Asthma
- Patienten, welche koordinativ oder aufgrund zu schwacher In-
spirations-Kapazität unmöglich mittels Pulver-Inhalatoren oder Dosier-Aerosolen inhalieren können - Patienten auf der Notfallstation mit Asthma-Krise, COPD-Exazerbation
- Patienten, die aus unterschiedlichen Gründen auf eine unkomplizierte Inhalation von flüssigen Medikamenten angewiesen sind.
Nebenwirkungen inhalativer Medikamente
Topische Steroide
Da diese beim Inhalieren lokal verwendet werden, treten nur selten Nebenwirkungen auf.
Eine wichtige Prophylaxe zur Vermeidung allfälliger Halsentzündungen ist, nach dem Inhalieren Mund- und Rachenraum gut mit Wasser zu spülen.
Betamimetika
Falls Symptome wie innere Unruhe, Herzklopfen oder Zittern auftreten, Dosis reduzieren, bei flüssiger Inhalation das Mittel mit NaCl verdünnen
Anticholinergika
Häufigste Nebenwirkung ist gelegentliche Mundtrockenheit, systemische anticholinerge Nebenwirkungen sind selten.
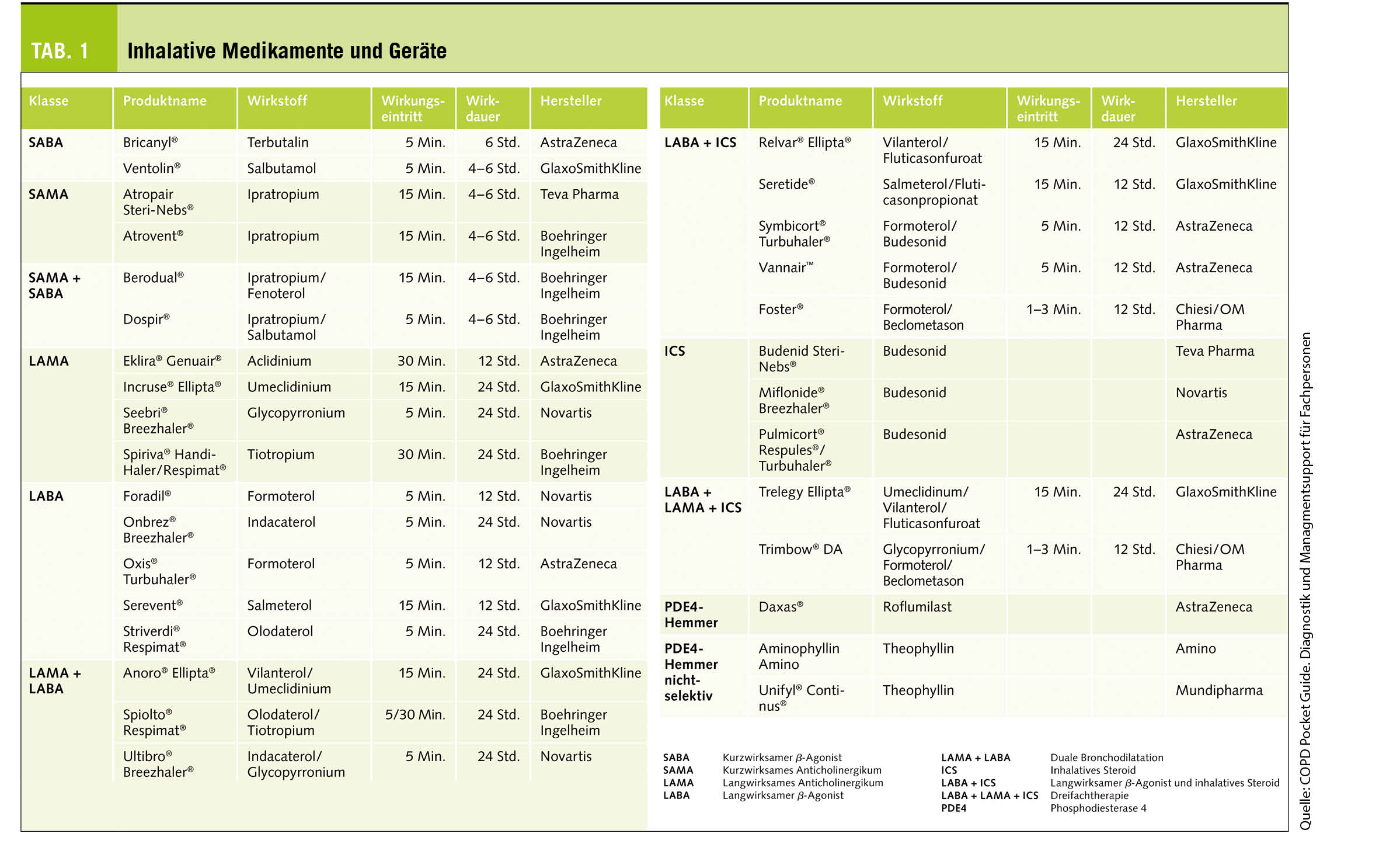
Inhalative Medikamente und Geräte
Eine Übersicht aller verfügbaren inhalativen Medikamente (als Monotherapie oder Kombinationstherapie) und verfügbarer Geräte werden von den entsprechenden Firmen auf Anfrage zur Verfügung gestellt. Zudem orientieren das Compendium und die MiGeL-Liste.
Zusammenfassung
Inhalierbare Medikamente sind in der Behandlung von v.a. Asthma und COPD nicht mehr wegzudenken.
Verglichen mit anderen Möglichkeiten, Medikamente zu verabreichen, können inhalierbare Medikamente grosse Vorteile bringen:
- Die Medikation gelangt direkt in das betroffene Organ
- Schneller Wirkungseintritt
- Hohe und langandauernde bronchiale Wirkung
- Deutliche Reduktion systemischer Nebenwirkungen
Copyright bei Aerzteverlag medinfo AG
LungenZentrum Hirslanden
Witellikerstrasse 40
8032 Zürich
Der Autor hat in Zusammenhang mit diesem Artikel keine Interessenskonflikte deklariert.
◆ Die moderne Inhalationstherapie für bronchiale Erkrankungen ist heute sehr gut etabliert und bei Beachtung der Empfehlungen sehr wirksam und meist frei von ernsthaften Nebenwirkungen.
◆ Entscheidend ist aber für den Hausarzt eine gute Kenntnis der Inhaltsstoffe und noch entscheidender die genaue Instruktion der korrekten Inhalationstechnik. Ein Verweis auf den Packungszettel genügt nicht!
◆ Während Pulver-Inhalatoren oder Dosier-Aerosole für Jugendliche aus Zeitgründen geeigneter sein können, ist der alte und kranke Patient oft mit der Anwendung dieser Geräte überfordert – sei es aus Gründen eines reduzierten inspiratorischen Flusses oder durch den als komplex wahrgenommenen Inhalationsablauf – und profitiert von der Flüssiginhalation
◆ Hat der Arzt selbst keine Zeit für eine genaue Demonstration des Inhalationsablaufes empfehle ich, eine Assistentin für diese Aufgabe entsprechend auszubilden.
1. G. Crompton, a brief history of inhaled asthma therapy over the last fifty years, Primary Care Respiratory Journal, vol. 15, no. 6, pp. 326–331, 2006.
2. J. F. Jin, L. L. Zhu, M. Chen et al., “The optimal choice of medication administration route regarding intravenous, intramuscular, and subcutaneous injection,” Patient Preference and Adherence, vol. 9, pp. 923–942, 2015.
3. N. R. Labiris and M. B. Dolovich, “Pulmonary drug delivery. part I: physiological factors affecting therapeutic effectiveness of aerosolized medications,” British Journal of Clinical Pharmacology, vol. 56, no. 6, pp. 588–599, 2003.
4. R.W. Dal Negro, “Dry powder inhalers and the right things to remember: a concept review,” Multidisciplinary Respiratory Medicine, vol. 10, no. 1, p. 13, 2015.
5. P. Brand, B. Hederer, G. Austen et al., “Higher lung deposition with Respimat Soft Mist inhaler than HFA-MDI in COPD patients with poor technique,” International Journal of Chronic Obstructive Pulmonary Disease, vol. 3, no. 4, pp. 763–770, 2008.
der informierte @rzt
- Vol. 11
- Ausgabe 6
- Juni 2021