- Orale Gesundheit im Alter
Die stetig wachsende Zahl älterer Menschen, insbesondere der über 80-Jährigen, stellt unsere Gesellschaft vor grosse soziale, wirtschaftliche und natürlich medizinische Herausforderungen. Altern erhöht das Risiko für Multimorbidität und in der Folge auch für Polypharmazie. Dabei treten chronische Krankheitsverläufe in den Vordergrund. Es kommt zu funktionellen Einschränkungen und die Bewältigung des Alltags wird beeinträchtigt, ambulante und möglicherweise auch stationäre Hilfs- und Pflegebedürftigkeit sind vor allem im höheren Alter die Folge (1). Von politischer Seite wiederum wird einerseits aus Kostengründen eine Reduktion stationärer Pflegeplätze angestrebt und eine ambulante Pflege vorgezogen (2). Dabei wird aber auch der Tatsache Rechnung getragen, dass die heutige Seniorengeneration das Leben im Alter revolutioniert und völlig neue selbstbestimmte Lebensformen gestaltet (3). Diese Entwicklung hat bedeutende Auswirkungen auch auf die orale Gesundheit im Alter.
Abstract: The steadily growing number of older people, especially those over 8o years of age, confronts our society with major social, economic and, of course, medical challenges. Ageing increases the risk of multimorbidity and consequently also of polypharmacy. Chronic courses of disease come to the fore. Functional limitations occur and the ability to cope with everyday life is impaired; the need for outpatient and possibly also inpatient assistance and care is the consequence, especially in old age (1). Politicians, on the other hand, are striving to reduce the number of inpatient care places for cost reasons and prefer outpatient care (2). However, this also takes into account the fact that today’s senior generation is revolutionising life in old age and creating completely new self-determined ways of living (3). This development also has significant implications for oral health in old age.
Key Words: Oral health, elderly people
Die erfolgreiche orale Prävention in früheren Lebensjahrzehnten hat dazu geführt, dass Menschen mit immer mehr eigenen Zähnen immer älter werden. Hinzu kommen orale Implantate, die es erlauben, verloren gegangene Zähne zu ersetzen. Zudem hat die enorme Entwicklung technischer Möglichkeiten dazu geführt, dass die Menschen mit immer komplexerem, zunehmend festsitzendem und seltener abnehmbarem Zahnersatz altern (4). Auf der anderen Seite bleiben im Alter Zahnverlust, Karies, Gingivitis, Parodontitis und andere orale Infektionen sowie orale Präkanzerosen und Malignome hoch prävalent. Hinzu kommt bei älteren Menschen eine häufige, in erster Linie medikamentös bedingte Hyposalivation hinzu, mit oft sehr rasch sich entwickelnden, fatalen Folgen für die oralen Hart- und Weichgewebe. Orale Erkrankungen sind somit ein oft auftretender Teil der Multimorbidität im Alter und können den allgemeinen Gesundheitszustand beeinträchtigen bzw. mit systemischen Erkrankungen interagieren (5, 6). Ein typisches Beispiel hierzu ist der Diabetes mellitus Typ II, der auf der einen Seite die Progredienz einer Parodontitis beschleunigen kann. Auf der anderen Seite vermag die Parodontitis die Einstellbarkeit des Diabetes zu beeinträchtigen (7).
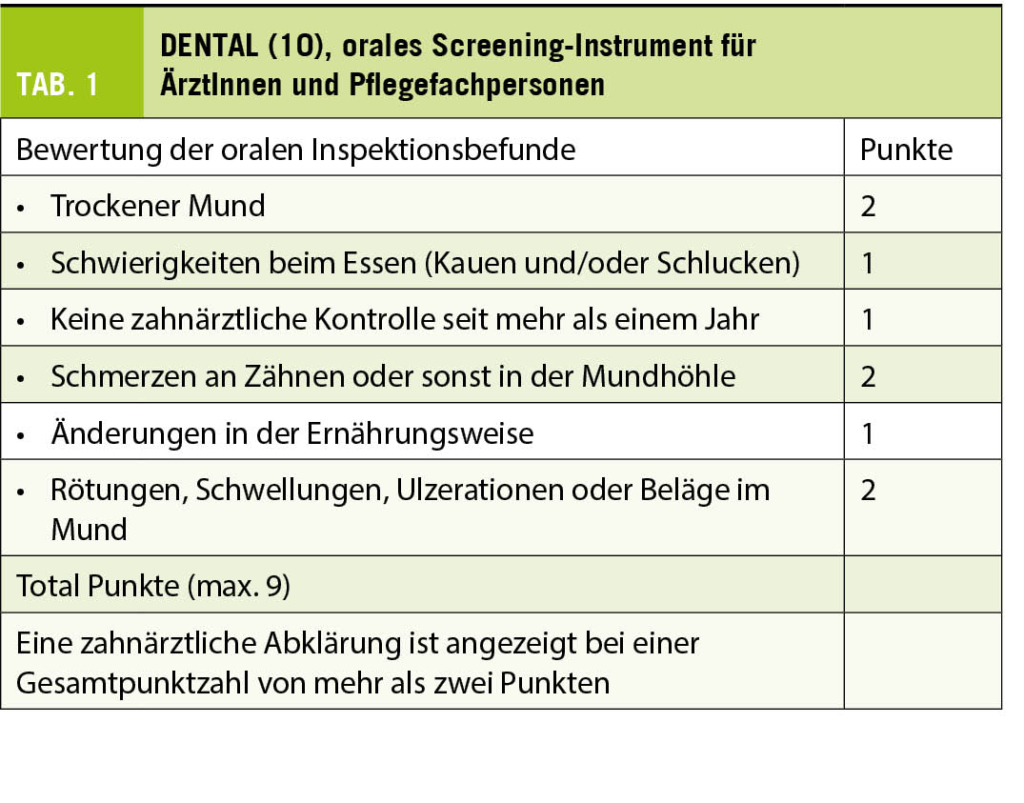
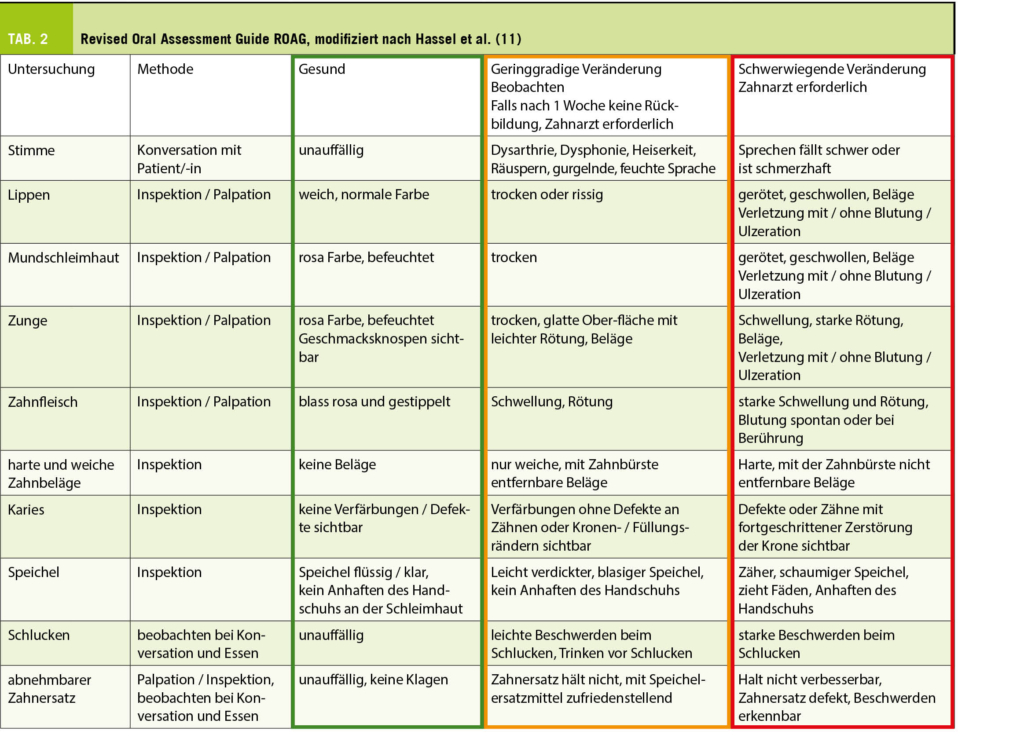
Aus oben Erwähntem geht deutlich hervor, dass alternde Menschen einen wachsenden Bedarf an präventiver, diagnostischer und kurativer zahnmedizinscher Betreuung haben (8). Während die Inanspruchnahme von ärztlichen Leistungen mit zunehmendem Alter in erster Linie durch die Anzahl gleichzeitig bestehender Erkrankungen bestimmt wird und an Häufigkeit zunimmt, geht dagegen die Zahl und Regelmässigkeit zahnärztlicher Konsultationen ab Ende des fünften Lebensjahrzehnts stetig zurück (9). Es darf angenommen werden, dass durch die zunehmenden Herausforderungen, die das Alter mit sich bringen kann, die orale Prävention für die Menschen an Dringlichkeit verliert, obwohl sie um deren Bedeutung wissen und in den vorausgehenden Lebensjahrzehnten von dieser profitiert haben. Eine wiederkehrende Inspektion der Mundhöhle durch den Hausarzt oder Spezialärztinnen, die von älteren Menschen gehäuft konsultiert werden, wäre somit sehr empfehlenswert. Diese ist insbesondere dann angebracht, wenn die letzte zahnmedizinische Kontrolle anamnestisch mehr als ein Jahr zurückliegt. Für die effiziente Beurteilung der Notwendigkeit eines zahnärztlichen Konsiliums stehen ÄrztInnen und Pflegekräften geeignete und gut validierte Screening-Instrumente zur Verfügung, wie beispielsweise das DENTAL (10) (Tab. 1) oder der Revised Oral Assessment Guide ROAG (11) (Tab. 2).
Eine engere interdisziplinäre Zusammenarbeit zwischen Humanmedizinerinnen und Zahnmedizinern wäre auch deshalb von grossem Nutzen, indem beide Seiten neue Diagnosen unmittelbarer kommunizieren würden. Aus zahnmedizinischer Sicht ist z.B. die sofortige Kenntnis der Diagnose einer Demenz von zentraler Bedeutung,
weil sie grundlegende Implikationen für die orale Prävention, Therapie und langfristige Betreuung hat (siehe Merkblatt Mund-/Zahngesundheit für Angehörige und Pflegende von Menschen mit Demenz; am Online-Beitrag). Bleibt diese strategische Anpassung an die absehbar sich verschlechternden Betreuungsbedingungen aus, notabene in einer Krankheitsphase, in der zahnmedizinische Interventionen meist gut durchführbar wären und die Betroffenen sich noch an orale Veränderungen anpassen könnten, so kommt es in der Regel zu einem Ausscheren aus der zahnärztlichen Betreuung. Orale Erkrankungen sind die Folge und schreiten rasch fort. In diesem Zusammenhang ist die Erkenntnis von zentraler Bedeutung, dass orale Erkrankungen im Alter nicht erst nach Übertritt in eine Institution auftreten, sondern bereits als Teil der Multimorbidität mitgebracht werden und die Pflege sehr häufig vor kaum mehr lösbare Herausforderungen bei der Zahn- und Mundhygiene stellen (12).
Die hohe Prävalenz oraler Erkrankungen bei pflegebedürftigen Betagten konfrontiert auch die zahnmedizinischen Behandlungsteams mit sehr schwierigen Situationen. Der institutionelle Kontext erschwert zum einen die diagnostischen und therapeutischen Prozesse wesentlich. Zum anderen fehlen häufig eine geeignete Behandlungsinfrastruktur und eine adäquate mobile Ausrüstung. Zudem überfordern die zum Lebensende hin oft komplexen medizinischen Problemstellungen. Schliesslich ist die teure Praxisinfrastruktur während der externen Patientenbetreuung nicht ausgelastet und werden die zahnmedizinischen Leistungen in Institutionen nur ungenügend honoriert. Dies führt dazu, dass die zahnmedizinische Versorgung von Menschen, die in Institutionen leben, nach wie vor der grossen Nachfrage nicht zu entsprechen vermag (13). Vor dem Hintergrund der Favorisierung ambulanter Pflege dürfte sich dieser Versorgungsnotstand noch weiter akzentuieren.
Es ist für die Erhaltung der oralen Gesundheit von zentraler Bedeutung, dass durch eine engere interdisziplinäre Vernetzung zwischen Human- und Zahnmedizin neue Diagnosen unmittelbar kommuniziert und konsiliarische Abklärungen gefördert werden. Dadurch können bereits bei den zu Hause lebenden SeniorInnen Prävention, Therapie sowie Langzeitbetreuung frühzeitig den sich verändernden Lebensbedingungen laufend angepasst werden und mögliche Wechselwirkungen zwischen systemischen und oralen Erkrankungen erkannt werden. Aus zahnmedizinscher Sicht bedeutet dies, dass die oralen Risiken umso mehr reduziert werden müssen, je stärker die soziobiologischen Risiken ansteigen, damit auch unter sich erschwerenden Bedingungen orale Prävention, Therapie und Langzeitbetreuung nicht nur durch das zahnmedizinische Team, sondern auch durch Pflegende nachhaltig möglich bleiben (13).
Copyright bei Aerzteverlag medinfo AG
Riedstrasse 9
6430 Schwyz
christian.besimo@bluewin.ch
Der Autor hat keine Interessenskonflikte im Zusammenhang mit diesem Artikel.
1 Höpflinger F, Bayer-Oglesby L, Zumbrunn A. Pflegebedürftigkeit und Langzeitpflege im Alter. Aktualisierte Szenarien für die Schweiz. Huber, Bern 2011.
2 Gesundheitsdepartement des Kantons Basel-Stadt. Gesundheitsversorgungsbericht über die Spitäler, Pflegeheime, Tagespflegeheime und Spitex-Einrichtungen im Kanton Basel-Stadt. Werner Druck & Medien, Basel November 2019.
3 Höpflinger F, Hugentobler V, Spini D. Wohnen in den späten Lebensjahren. Grundlagen und regionale Unterschiede. Age Report V. Seismo, Zürich 2019.
4 Schneider C, Zemp E, Zitzmann NU. Oral health improvements in Switzerland over 20 years. Eur J Oral Sci 2017;125:55–62.
5 Petersen PE, Kandelman D, Arpin S, Ogawa H. Global oral health of older people – Call for publiic health action. Community Dental Health 2010;27(Suppl. 2):257-268.
6 Marchini L, Ettinger R. Personalized dental caries management for frail older adults and persons with special needs. Dent Cllin N Am 2019;63:631-651.
7 Preshaw PM, Alba AL, Herrera D, Jepsen S, Konstantinidis A, Makrilakis K, Taylor R. Periodontitis and diabetes: A two-way relationship. Diabetologia. 2012;55:21–31.
8 Han P, Suarez-Durall P, Mulligan R. Dry mouth: A critical topic for older adult patients. J Prosthodont Res 2015;59:6-19.
9 Biffar R, Klinke-Wilberg T. Gesundheit der Älterwerdenden und Inanspruchnahme ärztlicher Dienste – Zahnmedizinische Konsequenzen und Aufgaben. Senioren-Zahnmedizin 2013;1:35-42.
10 Busch LA. D-E-N-T-A-L: A rapid self-administered screening instrument to promote referrals for further evaluation in older adults. J Am Geriatr Soc 1996;44:979-981.
11 Hassel AJ, Leisen J, Rolko C, Rexroth W, Ohlmann B, Rammelsberg P. Clinical assessment of oral health between physician and dentist – A pilot study on inter-examiner reliability. Z Gerontol Geriatr 2008;41:132-138.
12 Besimo C, Besimo-Meyer RH. Zahn- und Mundgesundheit – Ein Stiefkind in der Betreuung von Menschen mit Demenz. Prophylaxe Impuls 2016;20:124-128.
13 Wocke C, Eckardt R. Multimorbidität im Alter. Senioren-Zahnmedizin 2013;1:9-13.
14 Besimo, C. Paradigmenwechsel zugunsten einer besseren oralen Gesundheit im Alter. Swiss Dental Journal 2015;125:599-604.
der informierte @rzt
- Vol. 12
- Ausgabe 1
- Januar 2022