- Polyzythämie, Polyglobulie und Erythrozytose
Eine erhöhte Konzentration an Erythrozyten wird nicht selten als Zufallsbefund entdeckt. Die Abklärung des zugrunde liegenden Leidens stellt eine Herausforderung für den Kliniker dar. Entsprechend muss einerseits zwischen der relativen und der absoluten Erhöhung der Erythrozyten und anderseits zwischen reaktiv und maligne unterschieden werden. Die Anamnese zusammen mit der Labordiagnostik inkl. Bildgebung liefern entscheidende Hinweise, welche zu der korrekten Diagnose führen. Erst daraufhin können entsprechend die adäquaten therapeutischen Massnahmen eingeleitet werden.
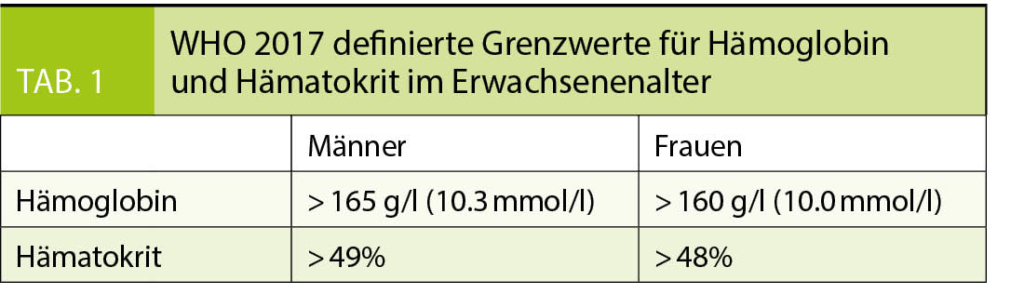
Die Begriffe Polyzythämie (maligne), Polyglobulie (benigne, reaktiv) und Erythrozytose (beides) beziehen sich auf die Zunahme des Erythrozytenvolumens im Körper und spiegeln sich in der Praxis als Konzentrationszunahme der Blutwerte für Hämoglobin, Hämatokrit und v.a. Erythrozytenzahl wider. Hierfür müssen die Werte über dem physiologischen Normbereich für Alter und Geschlecht liegen. Für Erwachsene hat die WHO in 2017 (1) Grenzwerte definiert (Tab. 1.).
Abhängig von der zugrunde liegenden Ursache einer Erythrozytose müssen verschiedene Zustände voneinander abgegrenzt werden:
Eine relative Polyglobulie ist durch eine Hämokonzentration gekennzeichnet, die bei Abnahme des Plasmavolumens ohne Zunahme der Erythrozytenmasse auftreten kann. Die häufigsten Ursachen sind die Einnahme eines Diuretikums, Erbrechen, Durchfall, starkes Schwitzen, Polyurie, Hypoalbuminämie, und teils durch längeren Aufenthalt in grosser Höhe (> 2000 m). Dazu können eine arterielle Hypertonie und Nikotinabusus beitragen. Darunter wird das sogenannte Gaisböck-Syndrom oder stressbedingte Polyglobulie beschrieben, welches überwiegend bei Männern mit sitzender Lebensweise und regelmässig hochkalorischer Nahrungseinnahme auftritt. Das klinische Bild besteht aus leichter Adipositas, arterieller Hypertonie und reduziertem Plasmavolumen, ohne Splenomegalie. Oft sind Raucher betroffen und werden aufgrund der arteriellen Hypertonie mit Diuretika behandelt. Therapeutische Massnahmen, darunter ein Nikotinstopp führen nach einigen Tagen zu einer Abnahme des Hämatokrits um 4% (2).
Im Fall einer absoluten Erythrozytose ist die Erythrozytenmasse gesteigert, entweder aufgrund einer autonomen Erythropoese im Knochenmark (primäre Erythrozytose = Polyzythämie) oder einem erhöhten EPO-Spiegel oder anderen, die Erythropoese stimulierenden endogenen und exogenen Substanzen (sekundäre Erythrozytose = Polyglobulie).
Eine (primäre) Polyzythämie liegt vor, wenn die erythropoetische Stammzelle durch angeborene oder erworbene Mutationen verändert ist. Angeboren wie im Fall einer Chuvash Polyzythämie (VHL-Mutation), erworben, wie im Fall einer myeloproliferativen Neoplasie (JAK2V617F- oder JAK2 im Exon 12 Mutation). Tab. 2 gibt die WHO-Kriterien zur Diagnose der Polyzythämie Vera (PV) wieder.
Eine (sekundäre) Polyglobulie liegt vor, wenn v.a. der Erythropoetinspiegel (EPO) gesteigert ist. Die Gründe sind hierfür vielfältig: Hypoxie durch verschiedenste kardiopulmonale Erkrankungen, Aufenthalt in Höhen über 2 000 müM, chronische Kohlenmonoxyd-exposition (u.a. Raucher), Nieren-assoziierte Störungen oder autonome Produktion von EPO (Tumoren). Schliesslich können verschiedene gesundheitsgefährdende Schadstoffe an Arbeitsplätzen (z.B. Cyanid, Nitrite) oder Medikamente (Sulfonamide) zu Entstehung von Hämoglobinderivaten führen, welche die Sauerstoffbindung beeinträchtigen.
Auch gibt es angeborene Ursachen wie Mutationen des EPO-Rezeptors oder andere seltene Mutationen oder Defekte (u.a. kongenitales Methämoglobin, Hämoglobin mit erhöhter Sauerstoffaffinität, angeborene Herzfehler).
Anamnese und klinische Untersuchung
Nicht die Definition, sondern die Abklärung des zugrunden liegenden Leidens stellt eine Herausforderung für den Kliniker dar. Erst nachher können entsprechend die adäquaten therapeutischen Massnahmen eingeleitet werden. Bereits die Anamnese kann uns wegweisende Hinweise über die zugrundeliegende Erkrankung liefern. Die Einnahme eines Diuretikums, Erbrechen, Nikotinabusus, orthostatische Symptome können auf eine Volumen-Depletion hinweisen. Ebenso chronische Lungenerkrankungen, Dyspnoe mit Husten, Schlafapnoe, ausgeprägte Tagesmüdigkeit, Nierenerkrankungen in der Vorgeschichte oder bekannte chronische Herzerkrankung mit Zyanose sind wichtige Informationen. Relevant für die Diagnose ist natürlich auch die Anwendung von Medikamenten, wie z.B. EPO-stimulierende Substanzen insbesondere bei Athleten um die Leistungsperformance zu verbessern. Die Familienanamnese ist ebenfalls richtungshinweisend, wenn mehrere Familienmitglieder betroffen sind. In diesem Fall muss u.a. an eine Hämoglobinopathie mit erhöhter Sauerstoffaffinität gedacht werden. Erwähnenswert sind auch Symptome und klinische Anzeichen, welche auf einen myeloproliferativen Prozess hindeuten könnten, wie sie in Tab. 3 abgebildet sind.
Labor-diagnostische Abklärung
Häufig wird eine Erythrozytose als Zufallsbefund im Rahmen einer Untersuchung mittels Zählung der Erythrozytenkonzentration erfasst. Die Erhöhung der Erythrozytenzahl allein ist nicht ein Kriterium für eine Erhöhung der Erythrozytenmasse. Als Beispiel für eine Polyglobulie, welche häufig mit einer Anämie, Mikrozytose und Hypochromie assoziiert ist, sei als Beispiel eine Thalassämie erwähnt.
Auch die Bestimmung des Sauerstoffpartialdrucks, bei dem das Hämoglobin zu 50% gesättigt ist (p50), hat einen wichtigen Stellenwert in der Diagnostik einer Erythrozytose, um eine Hämoglobinopathie mit gestörter Sauerstoffaffinität ausschliessen zu können (3). Des Weiteren können andere Veränderungen des roten Blutbildes, wie Linksverschiebung, Veränderungen der Thrombozytenzahl, leukoerythroblastäres Blutbild mit Tränenformen der Erythrozyten auf eine myeloproliferative Neoplasie hinweisen. Weitere Abklärungen beinhalten ein Basislabor mit Serumelektrolyten, Nieren- und Leberparameter, EPO-Spiegel, Urinstatus. Bei dringendem Verdacht auf eine myeloproliferative Erkrankung ist die Untersuchung nach einer JAK2 Mutation unerlässlich.
Ein niedriger Erythropoetin-Spiegel ist spezifisch für das Vorliegen einer Polyzythämia Vera oder anderer myeloproliferativer Erkrankungen. Seltene Ursachen sind noch Mutationen der EPO-Rezeptoren und nicht selten Blut-Doping im Sinne von Autotransfusionen.
Bei dringendem Verdacht auf eine myeloproliferative Erkrankung muss die Untersuchung des Knochenmarks erwogen werden. Im Fall einer Polyzythämia Vera zeigt sich im Knochenmark eine Panmyelose mit gesteigerter trilineärer Hämopoese inkl. gesteigert abnormer Megakaryopoese mit grossen und hypersegmentierten Formen, die nesterförmig gelagert sind (Cluster) (1).
Weiter gilt eine Pulsoxymetrie als nicht invasives Verfahren zur Ermittlung des Verhaltens der arteriellen Sauerstoffsättigung, um eine Hypoxie als mögliche Ursache der Erythrozytose ausschliessen zu können. Wird eine Hypoxie als mögliche Ätiologie postuliert, ist der Ausschluss einer kardiovaskulär/pulmonaler Erkrankung oder eines obstruktiven Schlafapnoe-Syndroms (OSAS) unerlässlich. Bei anamnestischem Verdacht auf ein obstruktives Schlafapnoe-Syndrom, welches eine Prävalenz in der Bevölkerung von 2-4% (4) hat, ist eine weiterführende Diagnostik mittels respiratorischer Polygraphie und sogar Polysomnographie, welche als Goldstandard- Untersuchung gilt, angezeigt (5). Schliesslich kann eine erweiterte Blutgasanalyse Hb-Modifikationen wie CO-Hb, Met-Hb, Sulf-Hb ausschliessen oder belegen.
In einigen sehr seltenen Fällen ist die Messung der Erythrozytenmasse und des Plasmavolumens mittels radioaktivem Chrom-51 erforderlich, um eine Polyzythämie von einer Polyglobulie abzugrenzen. Dabei werden die Erythrozyten mit der radioaktiven Substanz Chrom-51 markiert, die Radioaktivität der Erythrozyten gemessen und daraus die Erythrozytenmasse berechnet. Diese Untersuchung ist nicht weit verbreitet und nur begrenzt etabliert (6).
Die Tumor-assoziierte Erythrozytose ist durch einen erhöhten EPO-Spiegel gekennzeichnet. Die zugrundeliegenden Ursachen sind Hepato- (ca. 25% der Fälle), Nierenzellkarzinome (in 1-5% der Fälle), Phaeochromozytome, Uterus-Leyomatosis (7) oder Hämangioblastome.
Andere seltene Ursachen einer Polyglobulie sind autologe Transfusionen, selbstverabreichte rekombinante EPO-Medikamente, Einnahme von Androgenen und Anabolika, welche die Sport-Performance der Athleten im Rahmen eines Dopings verbessern sollen.
Institut für Labormedizin
Kantonsspital Aarau
Tellstrasse 25
5001 Aarau
adriana.mendez@ksa.ch
Private Universität im Fürstentum Liechtenstein
Dorfstrasse 24
FL-9495 Triesen
andreas.huber@ufl.li
Die Autoren haben in Zusammenhang mit diesem Artikel keine Interessenskonflikte deklariert.
- Eine Erythrozytose wird als Erhöhung der Blutbildparameter Hämo-globin, Hämatokrit und v.a. Erythrozytenzahl festgehalten. Grenzwerte für Erwachsene nach Geschlecht wurden von der WHO 2017 definiert (Tab. 1) (1)
- Meistens wird sie als Zufallsbefund im Rahmen eines Check-ups entdeckt
- Für die Therapie ist die Abgrenzung zwischen primären und sekundären Erythrozytosen, will heissen Polyzythämie oder Polyglobulie, unerlässlich
- Die Anamnese liefert meist richtungsweisende diagnostische Hinweise
- Bei der Abklärung der Ätiologie einer Polyzythämie kann initial das Blutbild inkl. mikroskopischer Untersuchung des peripheren Blutes schon wichtige Hinweise (leukoerythroblastäres Blutbild, Tränenformen der Erythrozyten, Normoblasten, Linksverschiebung, etc.) liefern, welche zu einer myeloproliferativen Neoplasie passen können
- Polyglobulien und Pseudoerythrozytosen (Hämokonzentration) sind viel häufiger, haben aber vielfältige Ursachen.
1. WHO Classification of Tumours of Haematopoietic and Lymphoid Tissues, revised 4th edition, Swerdlow SH, Campo E, Harris NL, et al. (Eds), International Agency for Research on Cancer (IARC), Lyon 2017
2. Smith JR, et.al. Smokers’ polycythemia. N Engl J Med. 1978 Jan 5;298(1):6-10.
3. Prchal JT, et.al. “Benign erythrocytosis” and other familial and congenital polycythemias. Eur J Haematol. 1996 Oct;57(4):263-8.
4. Young T, et. al. The occurence of sleep-disordered breathing among middle-aged adults. N Engl J Med 1993; 328:1230-1235.
5. American Sleep Disorders Association Standards of Practice Committee. Practice parameters for the indications for polysomnography and related procedures. Sleep 1997; 20:406-422.
6. Schmidt W, Prommer N. The optimised CO-rebreathing method: a new tool to determine total haemoglobin mass routinely. Eur J Appl Physiol. 2005 Dec;95(5-6):486-95.
7. Suzuki M, et.al. Erythropoietin synthesis by tumour tissues in a patient with uterine myoma and erythrocytosis. Br J Haematol. 2001 Apr;113(1):49-51.
der informierte @rzt
- Vol. 9
- Ausgabe 9
- September 2019