- Pruritus auf primär unveränderter Haut
Pruritus (Juckreiz, Jucken) gilt als das häufigste Symptom, das an der Haut auftritt. Seine Ursachen sind vielfältig. Da sich die Behandlung nach der Ursache richtet, ist eine genaue Abklärung zur richtigen Zuordnung des Pruritus wichtig. Besonders bei Vorliegen eines Juckreizes auf unveränderter Haut («Pruritus sine materia») sind spezielle Abklärungsschritte und Therapien ins Auge zu fassen.
By definition, pruritus is “an unpleasant sensation that causes a need to scratch”, as noted by the German doctor Samuel Hafenreffer in 1660. In addition to the perceived central nervous sensation belonging to the itching by definition also includes a reflex scratching reaction.
By definition, one differentiates between acute and chronic pruritus: it will last less than 6 weeks is called acute pruritus (1). This is very common and manifests itself daily in almost all people as irrelevant occasional itching, which occurs several times on the body several times a few seconds and – with or without scratching – subsides, without a greater disease value. The term “acute pruritus” thus includes agonizing itchy conditions, eg.B. after arthropod stings or in acute urticaria. However, the cause of the itching is history and clinically obvious.
Chronic pruritus is referred to as itching for more than 6 weeks (1). The chronic itching has different aetiologies, which are often not obvious and require further clarification. It is the chronic pruritus that is problematic in everyday medical practice. Chronic pruritus is now considered to be a disease of its own, for which there is an established methodology (2) and whose clarification and treatment are specified in its own guidelines (1, 3). Specifically of interest is the pruritus of the skin, which was formerly known as pruritus sine materia.
Classification of chronic pruritus
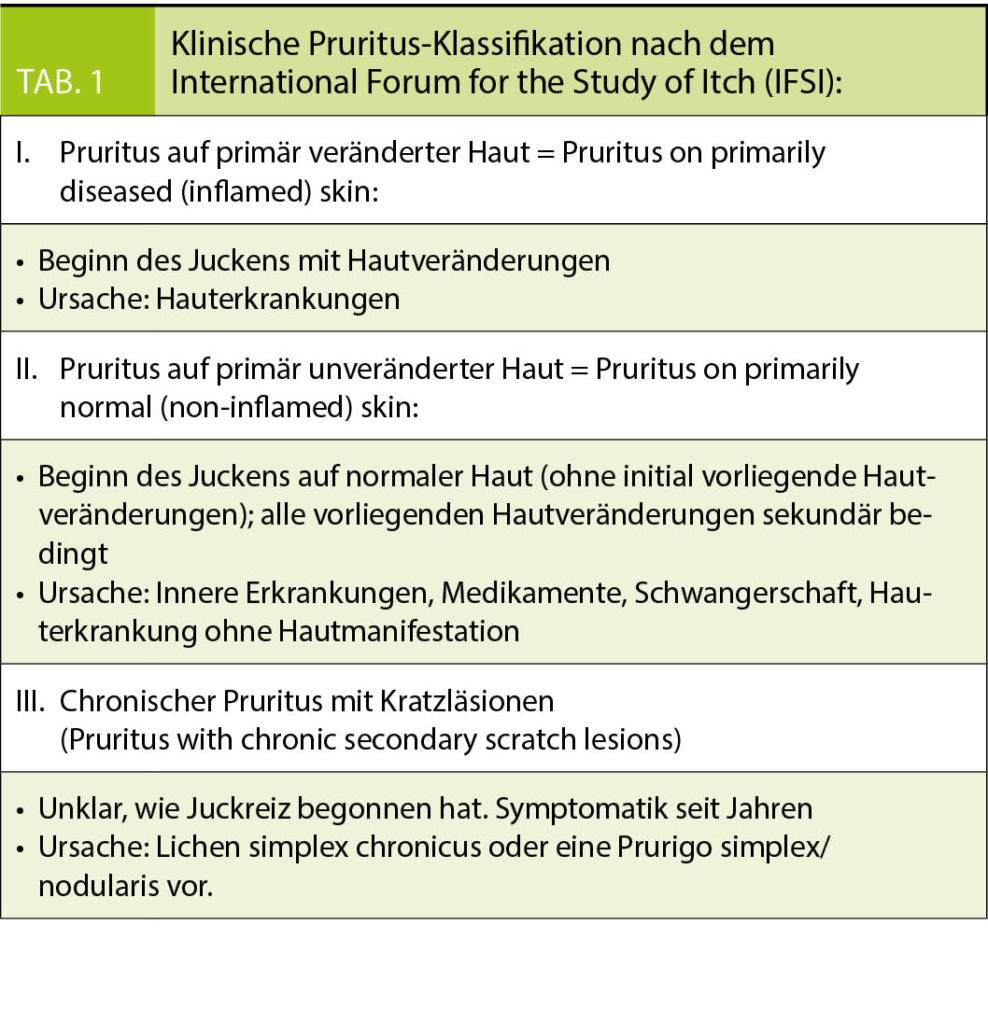
In 2007, the International Forum for the Study of Medicine (IFSI) proposed a classification of chronic pruritus that allows patients with pruritus to be assigned to three clinically defined groups (2). Based on the anamnesis and the clinical appearance, the allocation to one of the three groups takes place in a simple algorithm (Table 1). In the anamnesis, the crucial question is whether or not the skin is unremarkable.
Pruritus on ordinarily diseased (inflamed) skin
Bei dieser Juckreiz-Form haben anamnestisch beim Auftreten des Juckens immer schon sichtbare Hautveränderungen vorgelegen, der Juckreiz findet sich an den Stellen, wo die Haut entzündlich verändert ist. Im Hautstatus findet man klassische Primäreffloreszenzen wie Papeln, Vesikeln, Quaddeln oder auch Plaques, die typisch für eine juckende Hauterkrankung sind. Ursächlich ist auch eine Hauterkrankung, die es zu diagnostizieren gilt. Typische Hauterkrankungen, die mit chronischem Pruritus einhergehen, sind Ekzemerkrankungen, die Psoriasis, ein Lichen planus, eine Urtikaria, eine Tinea oder ein Arzneimittelexanthem.
Pruritus auf primär unveränderter Haut = Pruritus on primarily normal (non-inflamed) skin
Bei dieser Form von Juckreiz haben beim Auftreten des Pruritus keine Hautveränderungen bestanden, der Juckreiz hat auf normaler Haut begonnen. Falls Hautveränderungen sichtbar sind, sind sie sekundärer Natur und erst durch Kratzen entstanden. Ursächlich muss an innere Erkrankungen und Medikamente gedacht werden. Es können aber auch pathologische Hautzustände bestehen, die nicht mit sichtbaren Hautläsionen einhergehen. Der frühere Begriff «Pruritus sine materia» ist synonym zu verstehen, er wird heutzutage aber in der Literatur nicht mehr verwendet. Diese Form des chronischen Pruritus ist Thema dieses Artikels und wird unten ausführlich besprochen.
Chronischer Pruritus mit Kratzläsionen = Pruritus with chronic secondary scratch lesions
Bei dieser Form von Pruritus besteht der Juckreiz schon seit Jahren. Im klinischen Hautstatus finden sich nur sekundäre Hautveränderungen, die als Folge des Kratzens aufgetreten sind. Meist liegt vom klinischen Bild her ein Lichen simplex chronicus vor mit solitären Plaques mit lichenifizierter Haut oder eine noduläre Prurigo mit disseminierten zerkratzten Narbenknoten. Prurigoerkrankungen treten im Rahmen von Hauterkrankungen auf, aber auch im Gefolge von inneren Erkrankungen und nehmen deshalb eine Zwischenstellung zwischen den beiden erstgenannten Gruppen ein.
Pruritus auf primär unveränderter Haut (Pruritus sine materia)
Wie bereits erwähnt, ist für diese Form von Pruritus die anamnestische Angabe entscheidend, ob der Juckreiz auf normaler Haut begonnen hat. Die Frage nach dem Hautbild bei Auftreten des Juckreizes muss dem Patienten gezielt gestellt werden. Häufig bestehen im klinischen Status nämlich ausgedehnte Hautläsionen, so dass man fälschlicherweise an einen Pruritus auf veränderter Haut denkt. Die sichtbaren Hautveränderungen sind aber immer erst sekundär durch Kratzen entstanden. In der Regel berichten dies einem die Patienten auch entsprechend, wenn man direkt nachfragt.
Bei Juckreiz auf primär unveränderter Haut muss man ursächlich an innere Erkrankungen, Medikamente oder an Hauterkrankungen ohne sichtbare Hautveränderungen denken.
Pruritus auf primär unveränderter Haut bei inneren Erkrankungen
Eine Vielzahl von inneren Erkrankungen kann zu Juckreiz auf normaler Haut führen (4):
- So gilt chronischer Pruritus bei terminaler Niereninsuffizienz, v.a. bei Dialyse-Pateinten, immer noch als typisch, auch wenn mit den heutigen Dialysetechniken Juckreiz weniger häufig vorkommt, als dies noch vor 20 Jahren der Fall war, als bei über 80% aller Dialysepatienten über einen chronischen Pruritus berichtet wurde. Die genaue Ursache des Juckreizes bei der chronischen Niereninsuffizienz ist bis heute unklar geblieben.
- Alle cholestatischen Lebererkrankungen können zu Juckreiz führen. Ursächlich dürften Gallensäuren sein, die in der Haut anfallen. Bei der primären biliären Zirrhose tritt Juckreiz besonders häufig auf, hier ist ein Pruritus bei 60% der Patienten das ini-
tiale Leitsymptom. Ein in der Schwangerschaft auftretender Pruritus auf unveränderter Haut ist ebenfalls durch eine Schwangerschafts-Cholestase begründet. - Obschon die Polyzythämia vera selten ist, sollte bei unklarem Pruritus an diese Erkrankung gedacht werden: Chronischer Juckreiz wird in fast der Hälfte der Patienten beobachtet.
- Bei lymphoproliferativen Krankheiten kann ein neu aufgetretener chronischer Juckreiz der Schlüssel zur Diagnose sein. Beim M. Hodgkin leidet ein Sechstel der Patienten bei der Diagnosestellung an Juckreiz. Dieser kann gelegentlich sogar das einzige initiale Symptom sein. Über einen chronischen Juckreiz wird ansonsten in einem Drittel der Patienten mit Lymphomerkrankungen berichtet.
- Mit Juckreiz einhergehen kann eine intestinale Parasitose. Auch bei HIV kann chronischer Pruritus auftreten.
- Wahrscheinlich seltener als erwartet ist ein chronischer Pruritus bei soliden Malignomen, einer Schilddrüsenfunktionsstörung oder einem Diabetes mellitus. Trotzdem wird man differenzialdiagnostisch bei unklarem Pruritus auch an diese Erkrankungen denken.
- Ein zentraler neurogener Pruritus ist selten: In der Literatur sind nur wenige Fälle publiziert, bei welchen eine multiple Sklerose, Hirninfarkte oder Hirntumoren für einen Juckreiz verantwortlich waren. Hingegen sollte bei lokalisiertem und einseitigem Pruritus an eine periphere Neuropathie gedacht werden, die den Juckreiz erklärt: Der brachioradiale Pruritus findet sich einseitig (oder beidseitig) lokalisiert an den Armen und im Schulter-/Nackenbereich. Bei der Notalgia paraesthetica finden sich umschriebene juckende Areale am Rücken. Bei beiden Erkrankungen vermutet man Nervenschädigungen beim Austritt aus der Wirbelsäule als ursächlich.
Medikamentöser Pruritus auf primär unveränderter Haut.
Fast alle Medikamente können theoretisch einen Juckreiz verursachen, bei dem keine Hautveränderungen im Sinne eines Ausschlages beobachtet werden. Entscheidend ist bei Verdacht auf medikamentöse Ätiologie eines unklaren Pruritus ein herstellbarer zeitlicher Zusammenhang zwischen der Neueinnahme eines Medikaments und dem Auftreten des Pruritus. Häufig tritt ein Juckreiz auf normaler Haut mit einer Verzögerung von drei bis vier Wochen nach Ersteinnahme des Medikaments auf, also mit einer deutlich grösseren Latenz als bei den klassischen Arzneimittelexanthemen, die als Typ IV-Reaktion nach Coombs und Gell typischerweise nach 7-14 Tagen auftreten. Ein Medikament, das länger als ein halbes Jahr eingenommen worden ist, dürfte für einen neu aufgetretenen Juckreiz kaum mehr verantwortlich sein.
Als typische pruritogene Medikamente gelten Opiate. Aber auch Chloroquin, Retinoide oder Penicillin-Antibiotika sind Auslöser eines Pruritus auf primär nicht-veränderter Haut (4).
Pruritus auf primär unveränderter Haut bei spezieller Hautpathologie
Juckreiz ohne ersichtliche Hautveränderungen kann auch durch eine Hautpathologie begründet sein, bei welcher die Haut unverändert erscheint.
Die häufigste Form eines Pruritus auf primär nicht-veränderter Haut ist der «Alterspruritus», der auf normal erscheinender, aber dem Alter entsprechender trockener Haut auftritt. Die Xerosis cutis ist hier Auslöser des Juckreizes. Rückfettende Massnahmen sind meist schon ausreichend, um den Juckreiz wegzubehandeln.
Eine Minimalform einer atopischen Dermatitis kann zu starkem Juckreiz führen, ohne dass sicher ersichtliche ekzematöse Effloreszenzen vorliegen. Ein bullöses Pemphigoid, das in seiner klassischen Form mit einer Blasenbildung auf entzündeter Haut einhergeht, kann selten mit Juckreiz auf normaler Haut beginnen. Ebenfalls selten ist das Auftreten eines Zosters (Gürtelrose) ohne sichtbare Hautläsionen mit nur juckenden Missempfindungen, die aber in typischer segmentaler Anordnung bestehen (4).
Abklärungen bei Pruritus auf primär nicht-veränderter Haut
Bei Pruritus auf primär unveränderter Haut muss im Labor eine Screening-Untersuchung durchgeführt werden, um eine auslösende innere Erkrankung nicht zu verpassen. Ausgeschlossen werden sollten die oben aufgeführten Erkrankungen. Mit den in Tabelle 2 aufgeführten Laborparametern lassen sich diese fast immer erfassen.
In der Medikamentenanamnese muss festgehalten werden, seit wann Medikamente eingenommen werden und ob eine Neueinnahme mit dem Auftreten des Juckens in Verbindung gebracht werden kann.
Da eine genetisch bedingte Hautdisposition von Bedeutung sein kann, sollten immer auch Atopie-Parameter (z.B. in Form eines Atopie-Scores) erfasst werden.
Therapie bei Pruritus auf primär unveränderter Haut
Wenn eine Ursache des Juckreizes gefunden wird, muss primär diese angegangen werden:
Eine ursächliche innere Erkrankung sollte (weg)behandelt werden, Juckreiz-auslösende Medikamente müssen weg- oder versuchsweise ausgelassen werden. Tatsächlich führt die Behebung der Juckreiz-Ursache häufig rasch zur Besserung des Pruritus. So klingt ein Pruritus nach Behandlung eines M. Hodgkin in der Regel rasch ab, ebenso nach dem Absetzen eines Medikamentes, wenn dieses für das Jucken verantwortlich war.
Bei einem chronischen Pruritus auf primär unveränderter Haut, bei dem die Ursache (noch) unklar ist, wird die Behandlung vorerst symptomatisch sein. Dabei empfiehlt sich ein stufenweises Vorgehen (1) (Tab. 3):
- In einer ersten Stufe sollten Prurituspatienten angehalten werden, alles zu vermeiden, was zu einer Hautaustrocknung führt (v.a. zu viel Waschen und Baden) und was die Haut irritiert (Kleidung, reizende Topika). Zur Behandlung empfohlen werden als Basistherapie rückfettende Crèmes und Lotionen (unter Berücksichtigung des individuellen Hautzustands). Als Zusätze in diesen Topika wird gerne Harnstoff, Polidocanol, Campher und Menthol eingesetzt.
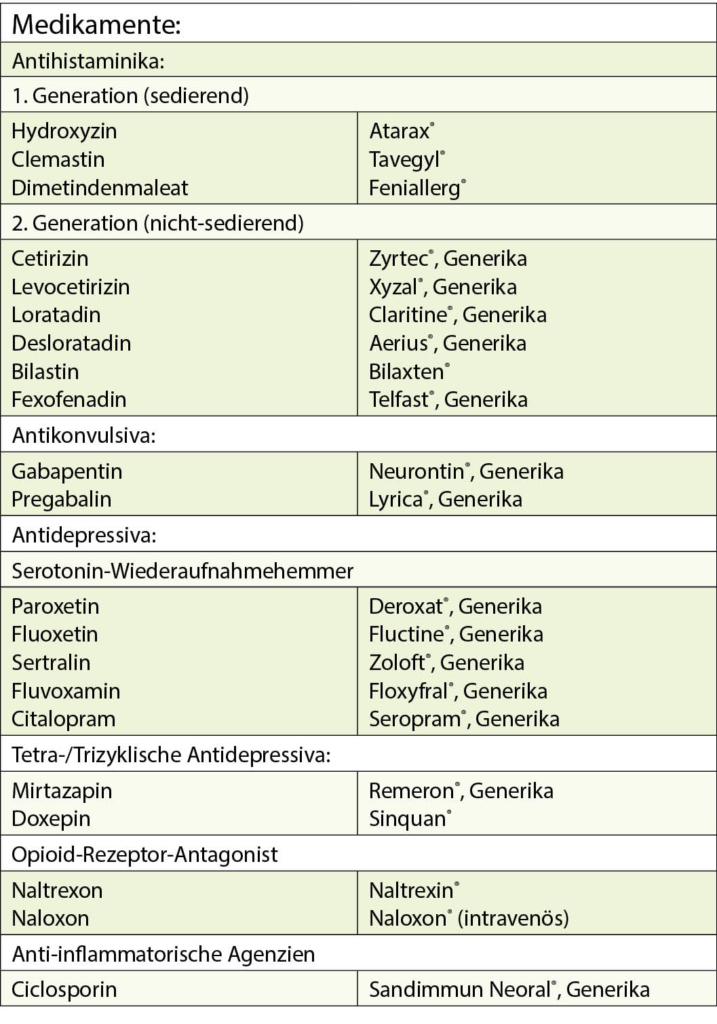
- Zusätzlich kann ein H1-Antihistaminikum verabreicht werden, wobei dazu nach der letzten Leitlinie nur noch nicht-sedierende Antihistaminika empfohlen werden, diese dafür bei fehlendem Ansprechen auf die Standarddosierung – wie in der Allergologie – in bis zu einer 4-fachen Dosierung.
- Die zweite Stufe der symptomatischen Behandlung umfasst Therapien, die sich in Studien hilfreich erwiesen haben, wenn sich eine bekannte Ursache nicht wegbehandeln lässt, wie z.B. eine terminale Niereninsuffizienz oder eine Leberzirrhose:
– Beim nephrogenen Pruritus wird nach der AWMF-Leitlinie Gabapentin als Therapeutikum der ersten Wahl beurteilt vor dem Einsatz von Pregabalin und vor einer UVB-Phototherapie. Aktivkohle stellt eine Alternative dar, dies sich einfach einsetzen lässt (1).
– Bei cholestatischem Pruritus gilt Colestyramin als Mittel der ersten Wahl. In einem nächsten Schritt wird Rifampicin empfohlen, danach der Opiatantagonist Naltrexon und anschliessend Sertralin. Ursodesoxycholsäure kommt bei Schwangerschafts-
pruritus auf primär unveränderter Haut zum Einsatz. Man beachte, dass bei den in der Schweiz erhältlichen Ursodesoxycholsäure-Präparaten in den Fachinformationen die Schwangerschaft als Kontraindikation gilt!
– Bei hämatologischen Neoplasien werden entweder Mirtazepin, Paroxetin oder Fluoxetin empfohlen. Gabapentin ist bei kutanen Lymphomen Therapie der Wahl vor Mirtazepin.
– Der neuropathische Pruritus kann entweder topisch mit Capsaicin oder systemisch mit Gabapentin oder Pregabalin angegangen werden (1). - Wenn die Ursache des Pruritus trotz allen Abklärungen unklar bleibt oder der Pruritus therapierefraktär bleibt, bestehen in der dritten Stufe weitere therapeutische Optionen, sofern die vorgeschlagenen Behandlungen nicht schon durchgeführt worden sind:
- Medikamentös kann immer als Erstes Gabapentin versucht werden. In einem nächsten Schritt werden Antidepressiva empfohlen (Paroxetin oder Mirtazapin). Eine Phototherapie mit UVB311nm ist die nächste Option. Schlussendlich kann auch Naltrexon eingesetzt werden (1).
- Leider gelingt es trotz aller Abklärungen und therapeutischen Massnahmen nicht bei allen Patienten, den Juckreiz wegzubehandeln. Diese Patienten sollten speziellen Juckreiz-Zentren zugewiesen werden, wo auch Behandlungen im Rahmen von Studien angeboten werden können. In der Schweiz besteht eine spezielle Pruritus-Sprechstunde in der Dermatologie des Kantonsspitals Aarau.
Chefarzt Dermatologie-Allergologie
Kantonsspital Aarau
Bahnhofplatz 3c
5001 Aarau
markus.streit@ksa.ch
Im Zusammenhang mit diesem Artikel deklariert der Autor, keine Interessenskonflikte zu haben.
- Pruritus auf primär unveränderter Haut (Pruritus sine materia) ist eine spezielle Form des chronischen Juckreizes, bei welcher der Juckreiz auf initial normaler Haut auftritt und alle sichtbaren Hautveränderungen Folge des Kratzens sind.
- Als Ursache eines Pruritus auf primär unveränderter Haut muss an innere Erkrankungen, Medikamente oder spezielle Hautpathologien gedacht werden.
- Zu den Hauterkrankungen, die typischerweise zu Jucken auf normaler Haut führen, zählen eine terminale Niereninsuffizienz, cholestatische Lebererkrankungen, die Polyzythämia vera, lymphoproliferative Erkrankungen (v.a. der M. Hodgkin) und ein Eisenmangel. Solide Malignome, Schilddrüsenfunktionsstörungen und Diabetes mellitus sind demgegenüber seltene Ursachen eines Juckreizes auf normaler Haut.
- Als häufigste Form des Pruritus auf primär unveränderter Haut gilt der Alterspruritus, der als Folge der altersbedingten Hauttrockenheit auftritt.
- Die beste Behandlung eines Pruritus auf primär unveränderter Haut ist die Beseitigung der Ursache des Pruritus. Falls dies nicht möglich ist, erfolgt eine Behandlung symptomatisch unter Einsatz von lokalen und systemischen Therapeutika in einem stufenweisen Vorgehen.
1. Ständer S, Zeidler C, Augustin M, Bayer G, Kremer A, Legat FJ, Maisel P, Mettang T, Metz M, Nast A, Niemeier V, Raap U, Schneider G, Ständer H, Staubach P, Streit M, Weisshaar E. S2k-Leitlinie zu Diagnostik und Therapie des chronischen Pruritus (S2k Guidelines for the diagnosis and treatment of chronic pruritus – update – short version). J Dtsch Dermatol Ges. 2017;15(8):860-872
2. Ständer S, Weisshaar E, Mettang T, Szepietowski JC, Carstens E, Ikoma A, Bergasa NV, Gieler U, Misery L, Wallengren J, Darsow U, Streit M, Metze D, Luger TA, Greaves MW, Schmelz M, Yosipovitch G, Bernhard JD. Clinical classification of itch: a position paper of the International Forum for the Study of Itch. Acta Derm Venereol. 2007; 87(4):291-4
3. Weisshaar E, Szepietowski JC, Darsov U, Misery L, Wallengren J, Mettang T, Gieler U, Lotti T, Lambert J, Maisel P, Streit M, Greaves MW, Carmichael AJ, Tschachler E, Ring J, Stands S. European guideline on chronic pruritus. Acta Derm Venereol. 2012; 92 (5): 563-81
4th Dispute M, by Felbert V, Braathen LR. Pruritus sine materia. Pathophysiology, diagnostic assessment and therapy. Dermatologist. 2002; 53 (12): 830-49 Scaffold F, Schürmann C, Metze D, Stand S. Prurigo. Clinical definition and classification. Dermatologist 2014; 65: 684-690
der informierte @rzt
- Vol. 9
- Ausgabe 6
- Juni 2019