- Restless Legs
Das Restless Legs Syndrom (RLS) ist eine neurologische Erkrankung und insbesondere wegen der hohen Prävalenz in der Bevölkerung eine wichtige Differentialdiagnose von arteriellen und venösen Beinbeschwerden. Im Unterschied zu diesen vaskulär bedingten Beinbeschwerden werden die RLS Symptome durch Sitzen und Liegen verschlechtert und durch Bewegung gelindert.
Das Restless Legs Syndrom ist eine der häufigsten neurologischen Erkrankungen, mit einer Prävalenz von 3 bis 5% in der westlichen Bevölkerung, welche anhand von genau definierten «essentiellen» Kriterien (Tab. 1) diagnostiziert wird (1, 2).
Wenn auch nur eines der Kriterien nicht erfüllt ist, sollte man mit der Diagnose zurückhaltend sein und zumindest von einem «atypischen RLS» sprechen. Umgekehrt ist auch das Vorliegen aller essentieller Kriterien kein Beweis für die Diagnose, weil diese Kriterien keineswegs spezifisch sind für RLS. Es lohnt sich deswegen, nach den unterstützenden Elementen zu suchen. Insbesondere die positive Familienanamnese, das Ansprechen auf geringe Dosen dopaminerger Medikamente und der Nachweis von periodischen Beinbewegungen im Schlaf (PLMS) festigen die Verdachtsdiagnose. PLMS ohne die essentiellen Kriterien erlauben es aber keinesfalls, ein RLS zu diagnostizieren.
Wichtige RLS Charakteristika
RLS Beschwerden können grundsätzlich in jedem Alter, sogar schon in der Kindheit auftreten (3, 4). Typischerweise verläuft die Krankheit langsam chronisch progredient (5). Frauen, welche mehrmals geboren haben, weisen ein höheres Risiko auf als Männer und als Frauen, welche nie schwanger waren (6).
Die RLS Beschwerden werden von den meisten Patienten als tiefsitzend in den Unterschenkeln, meistens in den Waden, beschrieben, ganz im Unterschied zu den polyneuropathischen Beschwerden, welche eher oberflächlich in der Haut als Taubheitsgefühl oder als Brennen an der Fusssohle beschrieben werden. Nur wegen einer atypischen Lokalisation allein, z.B. am Oberschenkel oder im Gesäss, kann aber ein RLS auch nicht ausgeschlossen werden. Etwa die Hälfte der Patienten beschreibt die Beschwerden als schmerzhaft. Die Symptome werden oft als unangenehm, drückend, ziehend, als Spannung oder auch sehr individuell als «Würmer oder Mäuse in den Muskeln» oder «Coca Cola in den Venen» bezeichnet. Die RLS Beschwerden treten meistens beidseits auf, eine seitenwechselnde Präsentation ist aber möglich, ebenso überwiegend einseitige Beschwerden.
Die Beschwerden nehmen gegen Abend oder in der Nacht zu und werden durch inaktive Situation, z.B. durch die sitzende oder liegende Position ausgelöst und durch jegliche Form von körperlicher, aber auch mentaler Aktivität gelindert. Bis zu ¾ der RLS Betroffenen leiden an schweren Ein- und Durchschlafstörungen, was oft auch als das am meisten belastende Symptom empfunden wird. Umgekehrt findet man in ca. 10% aller Insomnie-Patienten ein RLS als Ursache (5).
Schweregrad
Zusätzlich zu einer möglichst präzisen RLS-Diagnose, ist es auch nötig, zwischen eher selten auftretenden klinisch irrelevanten RLS-Beschwerden und einem die Lebensqualität beeinträchtigenden Krankheitsbild zu unterscheiden. Ein behandlungsbedürftiges RLS wird nur diagnostiziert, wenn eine relevante Einschränkung der Lebensqualität in sozialer, beruflicher oder privater Hinsicht vorliegt, was durch den gestörten Nachtschlaf oder wegen verminderter Vitalität, eingeschränkter Tagesaktivität oder durch ein Stimmungstief bedingt sein kann. Neben der chronisch-persistierenden Form soll eine milde, intermittierende Form abgegrenzt werden, welche an weniger als 2 Tagen pro Woche auftritt (2).
Zur Quantifizierung des Schweregrades stellt der internationale «RLS Severity Score» (siehe unter www.restless-legs.ch) die genaueste Methode dar. Für den klinischen Gebrauch lässt sich der Schweregrad auch nach der Tageszeit abschätzen, ab wann die Symptome auftreten. Leichte Beschwerden beginnen in der Regel erst am Abend im Bett, mittelschwere schon nach 18.00 Uhr z.B. beim Nachtessen und schwere Beschwerden schon vor 18.00 Uhr z.B. beim Mittagessen oder beim Abliegen am Nachmittag.
Komorbiditäten
Nach der relativ einfachen Syndrom-Diagnose und der Quantifizierung des Schweregrades, muss die oft schwierige aetiologische Klärung der verschiedenen Ursachen des Restless-Legs Syndroms in Angriff genommen werden. Ein Beginn der Beschwerden vor dem 35. Altersjahr, eine positive Familienanamnese und eine langsame Progression sind typisch für die idiopathische Form (4). Ko-morbide RLS Formen (früher sekundär genannt) beginnen eher im höheren Alter, sind rascher progredient und oft schmerzhaft. Viele Medikamente und diverse Genussmittel wie Alkohol, Nikotin, Kaffee und Schokolade können ein RLS verstärken und sollten zumindest für einige Wochen ausgesetzt werden, um deren negative Auswirkungen zu testen. Folgende Medikamenten-Gruppen sollten bei RLS so weit wie möglich vermieden werden: Neuroleptika, Antiemetika ausser Domperidon, und Antihistaminika. Negative Effekte auf die RLS Symptome sind auch bei Betablocker, Calciumantagonisten oder Antidepressiva beschrieben, weshalb bei Verschreibung dieser Mittel die RLS Symptome monitorisiert werden sollten.
Wegen eines behinderten Eisentransports durch die Bluthirnschranke, werden die Normwerte von Serum-Ferritin für RLS
Patienten speziell definiert. Bisher galt ein Ferritinwert von > 50 μg/l als ausreichend, heute werden zunehmend Werte von > 75-100 μg/l gefordert, weil vermutet wird, dass ein Eisenmangel nicht nur als Ursache des sekundären RLS in Frage kommt, sondern dass bei niedrigem Ferritin auch ein erhöhtes Risiko einer Augmentation (siehe unten) besteht (7).
Während einer Schwangerschaft leiden bis zu 30% der Frauen an RLS, was sich glücklicherweise nach der Entbindung oft zurückbildet (8, 9).
Differentialdiagnose
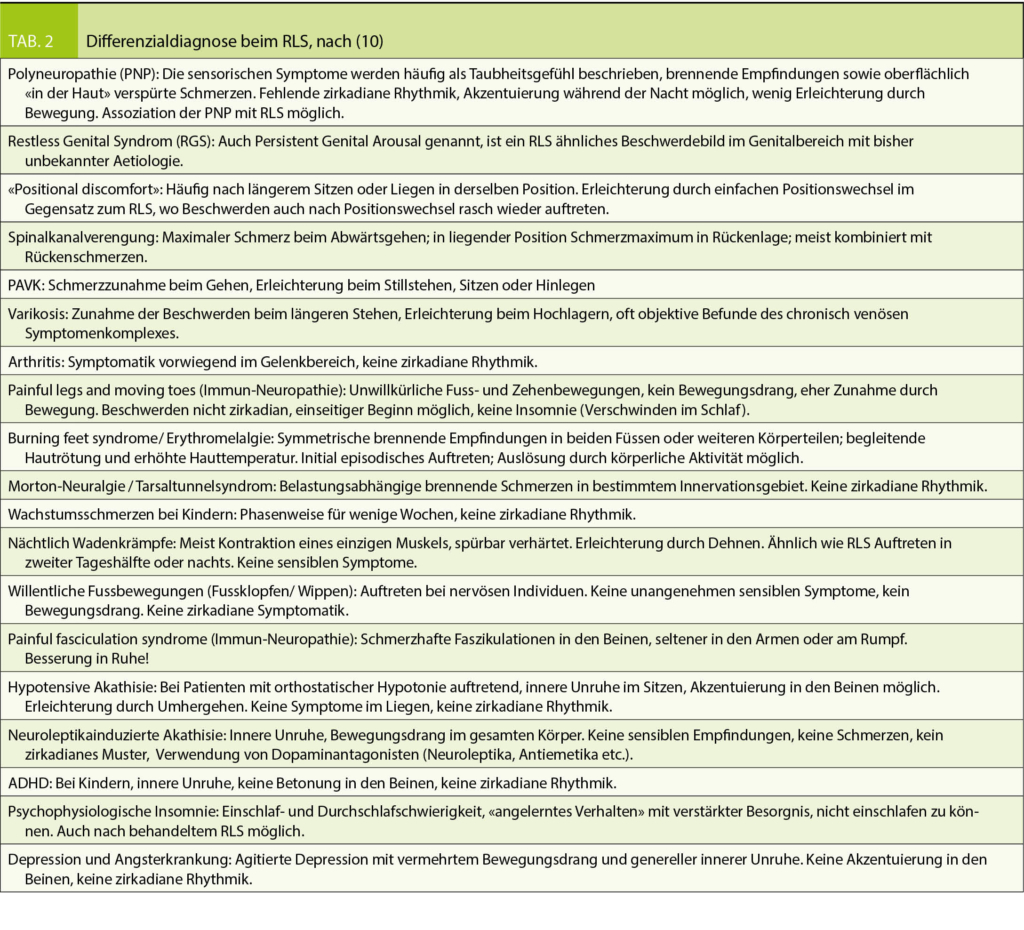
Die aetiologische Abklärung eines Restless-Legs Syndroms und die Differentialdiagnose (DD) (10) wird dann besonders schwierig, wenn sich mehrere Erkrankungen, wie beispielsweise eine peripher arterielle Verschlusskrankheit, ein Venenleiden oder eine Polyneuropathie, mit den Restless-Legs Beschwerden überlagern (Tab. 2). Hier muss dann bei der Behandlung gemeinsam mit dem Patienten das Zielsymptom eindeutig definiert werden, weil andere Symptome durch die Behandlung gar nicht beeinflusst werden.
Die Polyneuropathie (PNP) ist einerseits Ursache von RLS, aber auch eine der wichtigsten DD, welche sehr ähnliche Beschwerden verursachen kann. Die Beschwerden werden hier meistens oberflächlich in der Haut lokalisiert, währendem sie beim RLS tiefliegend im Knochen oder im Muskel empfunden werden. Typisch ist das Krankheitsbild des Burning Feet Syndroms. Bei der elektrophysiologischen Abklärung soll die sogenannte «Small Fibre Neuropathie» mittels Hautbiopsie gesucht werden, weil die üblichen Neurographien oft normal sind. Bei Nachweis einer PNP, müssen die Laboruntersuchungen hinsichtlich der «behandelbaren PNP Ursachen» ergänzt werden.
Die Beschwerden bei chronisch venöser Insuffizienz zeigen mehrere Überlappungen mit RLS-typischen Symptomen und ein Venenleiden kommt auch als Risikofaktor für RLS in Frage. Der wichtigste Unterschied besteht sicherlich im Auftreten der Symptome nach längerem Stehen und der Linderung der Symptome beim Hochlagern der Beine im Liegen oder nachts, was beim RLS die am stärksten provozierende Position darstellt. Sensible Missempfindungen, Juckreiz, Spannungsgefühl, Kribbeln, Brennen, Schmerzen, Schweregefühl, müde Beine, welche bei wärmeren Temperaturen stärker hervortreten, und sogar ein zunehmendes Unruhegefühl gegen Abend passen durchaus zu beiden Krankheiten. Wadenkrämpfe (Crampi nocturni) und die Verstärkung der Beschwerden in der Schwangerschaft können beide Krankheiten begleiten. Bei einem Venenleiden lassen sich oft objektive Befunde erheben, wie z.B. sichtbare Varizen oder Besenreiser, Schwellungen, Haut-Pigmentierungen, Stauungsekzem, Lipodermatosklerose, Atrophie blanche oder Ulzerationen.
Die chronische peripher arterielle Verschlusskrankheit (PAVK) ist charakterisiert durch krampfartige Schmerzen beim Gehen in den Waden, im Gesäss oder in den Oberschenkeln, welche die Betroffenen nach kürzerer Gehstrecke dazu zwingen, stehen zu bleiben. Mit fortschreitender Krankheit treten die Schmerzen auch im Ruhezustand auf. Zumindest zu Beginn der Krankheiten unterscheiden sich diese durch die diametral entgegengesetzten provozierenden Tätigkeiten, das Gehen bei der PAVK, aber Ruhesituationen und v.a. das Liegen beim RLS.
Langzeittherapie bei RLS (11, 12, 13, 14)
Bei den ko-morbiden Formen mit beeinträchtigter Lebensqualität ist die kausale Therapie sicherlich indiziert. Eine Eisensubstitution soll bei RLS Patienten, auch bei leichten Beschwerden und bereits bei Ferritinwerten < 75-100 μg/l, durchgeführt werden (15).
Die medikamentöse Langzeit-Therapie soll die Reduzierung der RLS Symptome auf ein erträgliches Niveau zum Ziel haben (10). Dazu stehen dopaminerge Präparate (Pramipexol, Ropinirol und Rotigotin), Alpha-2-Delta Liganden (Gabapentin und Pregabalin), Codein und Opiate zur Verfügung. Die tägliche medikamentöse Behandlung der RLS Beschwerden sollte so lange wie möglich hinausgezögert werden, weshalb bei leichteren, intermittierend auftretenden Beschwerden eine Medikation bei Bedarf eingesetzt wird. Neuerdings wird empfohlen, den primären Einsatz von dopaminergen Medikamenten zu vermeiden oder zumindest Dopaminagonisten mit längerer Wirkungsdauer in der kleinsten nötigen Dosis einzusetzen und die empfohlenen Maximaldosen zu respektieren. Anstelle einer Dosiserhöhung, kann auch eine nicht-dopaminerge Substanz hinzu kombiniert werden.
Die «Augmentation» (13), die am meisten gefürchtete Nebenwirkung der dopaminergen Therapie, wird charakterisiert durch einen früheren Beginn der RLS Symptome im Tagesverlauf, ein rascheres Einsetzen der Beschwerden in Ruhe und eine Ausbreitung der Symptome auf andere Körperbereiche. Das Risiko der Augmentation dürfte bei kurzwirksamen Präparaten wie L-DOPA vermutlich höher sein, als bei Präparaten mit langer Wirkungsdauer. Die Behandlung der Augmentation erfolgt am besten durch einen RLS Spezialisten, weil das Ziel, auf dopaminerge Substanzen vollständig zu verzichten, alles andere als einfach sein wird und relativ oft auch den vorübergehenden Einsatz von Opiaten erfordert.
Sprechstunde für Schlafmedizin
Neurozentrum Bern
Schänzlistrasse 45
3013 Bern
johannes.mathis@hin.ch
Der Autor hat in Zusammenhang mit diesem Artikel keine Interessenskonflikte deklariert.
- Das Restless Legs Syndrom ist eine häufige neurologische Erkrankung, welche klinisch anhand der essentiellen Kriterien relativ einfach diagnostiziert werden kann.
- Die RLS Ursachen beinhalten nebst der idiopathischen Form, mehrere ko-morbide Formen wie z.B. Eisenmangel und Polyneuropathie.
- Die DD gegenüber vaskulären Ursachen von Beinbeschwerden basiert primär auf der Verschlechterung der RLS Symptome in Ruhe und der Linderung bei Bewegung.
- Eine Eisensubstitution wird wegen dem behinderten Eisentransport durch die Blut-Hirnschranke bereits bei Ferritinwerten < 75-100μg/l empfohlen.
- Bei der medikamentösen Therapie muss die Augmentation als paradoxe Nebenwirkung aller dopaminerger Substanzen stets beachtet werden.
- American Academy of Sleep Medicine. International Classification of Sleep Disorders. 3rd ed. Darien, IL: American Academy of Sleep Medicine; 2014.
- Allen RP, Picchietti DL, Garcia-Borreguero D, Ondo WG, Walters AS, Winkelman JW, et al. Restless legs syndrome/Willis–Ekbom disease diagnostic criteria: updated International Restless Legs Syndrome Study Group (IRLSSG) consensus criteria – history, rationale, description, and significance. Sleep Med. 2014;15:860–73.
- Picchietti DL, Bruni O, de Weerd A, Durmer JS, Kotagal S, Owens JA, et al. Pediatric restless legs syndrome diagnostic criteria: an update by the International Restless Legs Syndrome Study Group. Sleep Med. 2013;14:1253–9.
- Bassetti CL, Mauerhofer D, Gugger M, Mathis J, Hess CW. Restless legs syndrome: a clinical study of 55 patients. Eur. Neurol. 2001;45:67–74.
- Allen R, Earley C. Defining the phenotype of the restless legs syndrome (RLS) using age-of-symptom-onset. Sleep Med. 2000;1:11–9.
- Berger K, Luedemann J, Trenkwalder C, John U, Kessler C. Sex and the risk of restless legs syndrome in the general population. Arch. Intern. Med. 2004;164:196–202.
- Trenkwalder C, Högl B, Benes H, Kohnen R. Augmentation in restless legs syndrome is associated with low ferritin. Sleep Med. 2008;9:572–4.
- Picchietti DL, Hensley JG, Bainbridge JL, Lee KA, Manconi M, McGregor JA, et al. Consensus clinical practice guidelines for the diagnosis and treatment of restless legs syndrome/Willis-Ekbom disease during pregnancy and lactation. Sleep Med. Rev. 2015;22:64–77.
- Manconi M, Govoni V, De Vito A, Economou NT, Cesnik E, Casetta I, et al. Restless legs syndrome and pregnancy. Neurology. 2004;63:1065–9.
- von Arx S, Mathis J. Die Aktualität zur RLS-Therapie. Der Informierte Arzt. Aerzteverlag medinfo AG; 2014. p. 16–8.
- Garcia-Borreguero D, Allen R, Kohnen R, Benes H, Winkelman J, Högl B, et al. Loss of response during long-term treatment of restless legs syndrome: guidelines approved by the International Restless Legs Syndrome Study Group for use in clinical trials. Sleep Med. 2010;11:956–7.
- Garcia-Borreguero D, Kohnen R, Silber MH, Winkelman JW, Earley CJ, Högl B, et al. The long-term treatment of restless legs syndrome/Willis-Ekbom disease: evidence-based guidelines and clinical consensus best practice guidance: a report from the International Restless Legs Syndrome Study Group. Sleep Med. 2013;14:675–84.
- Garcia-Borreguero D, Silber MH, Winkelman JW, Högl B, Bainbridge J, Buchfuhrer M, et al. Guidelines for the first-line treatment of restless legs syndrome/Willis-Ekbom disease, prevention and treatment of dopaminergic augmentation: a combined task force of the IRLSSG, EURLSSG, and the RLS-foundation. Sleep Med. 2016; 21:1–11.
- Hornyak M, Scholz H, Kohnen R, Bengel J, Kassubek J, Trenkwalder C. What treatment works best for restless legs syndrome? Meta-analyses of dopaminergic and non-dopaminergic medications. Sleep Med. Rev. 2014;18:153–64.
- Richard P. Allen, Daniel L. Picchietti, Michael Auerbach, Yong Won Cho, James R. Connor, Christopher J. Earley, Diego Garcia-Borreguero, Suresh Kotagal, Mauro Manconi, William Ondo, Jan Ulfberg, John W. Winkelman, On behalf of the International Restless Legs Syndrome Study Group (IRLSSG). Evidence-based and consensus clinical practice guidelines for the iron treatment of restless legs syndrome/Willis-Ekbom disease in adults and children: an IRLSSG task force report. Sleep Medicine 41 (2018) 27-44
der informierte @rzt
- Vol. 9
- Ausgabe 12
- Dezember 2019