- RETO KRAPFs Medical Voice
Frisch ab Presse:
Reduktion der Verschreibung von Reserveantibiotika bei unkomplizierten Harnwegsinfekten von Frauen: Resultate aus Hausarztpraxen
Harnwegsinfekte bei Frauen sind ein häufiger Konsultationsgrund in der Hausarztpraxis. Trotz evidenzbasierter und expliziter Empfehlung, Antibiotika erster Wahl anzuwenden, werden häufig auch Reserveantibiotika, bei den Harnwegsinfekten, v.a. Fluoroquinolone, verschrieben. In Deutschland soll dies je nach Region in 38% bis 54% aller Fälle vorkommen. Auch werden Antibiotika generell, wahrscheinlich zu häufig verschrieben, da der Spontanverlauf oft auch ohne diese gut ist. Antibiotika reduzieren v.a. die Symptomdauer und haben einen deutlich schwächeren Effekt in Bezug auf Verhinderung von Komplikationen, namentlich einer Pyelonephritis. Mit Beteiligung von 110 deutschen Hausarztpraxen (mehr als 10300 Episoden eines Harnwegsinfektes) wurde der Effekt folgender Interventionen evaluiert: Abgabe der neuesten Guidelines an Ärztinnen und Ärzte und an Patientinnen und Patienten, regelmässige Informationen über die regionalen Resistenzentwicklungen sowie Feedbacks über die Arten der Antibiotikawahl alle drei Monate an die Praxen und ein Vergleich mit den Zahlen anderer Praxen («Bench marking»). Die Kontrollgruppe in dieser randomisierten Studie erhielten keine dieser Informationen. Der kombinierte Nutzen der Interventionen war hochsignifikant: In der Interventionsgruppe wurden in 19% der Fälle Antibiotika der zweiten Wahl verordnet, während es bei den Kontrollpraxen 35% waren (p< 0.0001). Auch die Zahl nicht antibiotisch behandelter Fälle nahm in der Interventionsgruppe ohne vermehrte Komplikationen zu. Einfache, wie die hier angeführten Interventionen, können also einen grossen Beitrag zum sog. «antibiotic stewardship» leisten. Es ist zu erwarten, aber noch zu zeigen, dass dieser Effekt durch nur selektives Antibiotika-Reporting (primär nur Mitteilung der Sensibilitäten der Antibiotika erster Wahl) noch weiter verstärkt werden kann.
BMJ 2023, doi.org/10.1136/bmj-2023-076305, verfasst am 03.11.2023
Herzinsuffizienz und Eisenmangel: Eiseninfusionen oder doch nicht?
Ein Eisenmangel soll in 40 bis 50% der Patientinnen und Patienten mit chronischer Herzinsuffizienz vorkommen und ist meist multifaktoriell bedingt (medikamentöse Hemmer der zellulären und plasmatischen Gerinnung, Entzündung, gastrointestinale Stauung/Minderperfusion u.a.m.). Der Eisenmangel im Rahmen einer Herzinsuffizienz wird wie folgt definiert: Ferritin < 100 ugr/L resp einer Transferrinsättigung von < 20%, falls das Ferritin zwischen 100 und 299 ug/L liegt. Darauf basierend fanden 2 Studien, dass bei solchen Patientinnen und Patienten die Hospitalisationsrate durch Eiseninfusionen (Carboxymaltose resp. Derisomaltose) im Vergleich zu Plazebo, nicht aber die Mortalität gesenkt werden konnte (1,2). Eine neue ebenfalls Plazebo-kontrollierte Studie (3065 Patientinnen und Patienten) konnte bei einer Patientengruppe mit Ejektionsfraktionen unter 40% und einem Hämoglobin von mehr als 9 g/dl jedoch keinen Effekt auf die Hospitalisationsrate finden. Bestätigt wurde der fehlende Effekt auf die Mortalität, auch fehlte eine Verbesserung der 6 Minuten Gehzeit (3). Es ist unklar, warum diese Unterschiede bestehen, insgesamt dürfte der Effekt der Eiseninfusionen aber eher kleiner als bisweilen gesagt sein. Ein Vergleich der Transferrinsättigungen in den 3 Populationen zeigt, dass diese bei den positiven Studien tiefer als bei der jetzt vorliegenden negativen Studie war. Ob ein eingeschränkter Transport des Eisens via Transferrin die Diskrepanzen allein erklärt, bleibt zu klären. Tröstlich, dass wenigstens die Anzahl ernsthafter Nebenwirkungen in der Carboxymaltose-Gruppe nicht höher als in der Plazebogruppe war.
1. The Lancet 2020 doi.org/10.1016/S0140-6736(20)32339-4,
2. The Lancet 2022, doi.org/10.1016/S0140-6736(22)02083-9
3. NEJM 2023, DOI: 10.1056/NEJMoa2304968
Auch gut zu wissen
Chirurgie oder Medikamente besser bei symptomatischer Nasenseptum-Deviation?
Bei symptomatischer Nasenseptum-Deviation, d.h. dokumentierten Zeichen der nasalen Obstruktion, erwies sich die operative Septumkorrektur nach 6 Monaten als signifikant wirksamer als eine rein medikamentöse Strategie (topische Glukokortikoide und NaCl Spray).
BMJ 2023, doi.org/10.1136/bmj-2023-075445, verfasst am 01.11. 2023
Colchizin ohne nachgewiesenen Effekt auf den Verlauf nach akutem zerebrovaskulärem Insult
Niedrigdosiertes Colchizin (0.5 mg/Tag per os) als anti-entzündliches Medikament ist in vielen Ländern zugelassen. Seine Wirksamkeit in der Prophylaxe kardiovaskulärer Ereignisse bei symptomatischer Arteriosklerose (chronische KHK oder nach akutem Myokardinfarkt) und auch bei Vorliegen multipler kardiovaskulärer Risikofaktoren (noch ohne klinisches Ereignis) ist dokumentiert (1, 2). Nach einem akuten zerebrovaskulären Ereignis verfehlte nun Colchizin allerdings, die Rezidivhäufigkeit weiterer Insulte zu senken (3). Spielen Entzündungsfaktoren in diesem Stromgebiet eine weniger wichtige Rolle oder braucht es hier spezifischere Entzündungshemmer?
1. NEJM 2020, DOI: 10.1056/NEJMoa2021372
2. NEJM 2020, DOI: 10.1056/NEJMoa1912388
3. Vorgestellt am 15th World Stroke Congress (WSC) 2023, verfasst am 1.11.2023
Sind biologisch abbaubare koronare Stents besser?
Das hatten die mit abbaubaren Polymeren beschichteten Sirolimus-Stents schon im Gefolge einer Akutintervention bei ST-Hebungsinfarkten gezeigt. Nun findet eine multizentrische schweizerische Studie, dass ihr Vorteil über 5 Jahre anhält, und zwar im Vergleich zu dauerhaft beschichteten Everolimus-Stents. Der Vorteil bestand klinisch in signifikant tieferen koronaren Ischämie-Rezidiven, verursacht durch Stenosen/Thrombosen am ursprünglichen Interventionsort.
The Lancet 2023, doi.org/10.1016/S0140-6736(23)02197-9, verfasst am 03.11.2023
Etwas mehr als eine halbe Minute für Hintergrundswissen über…
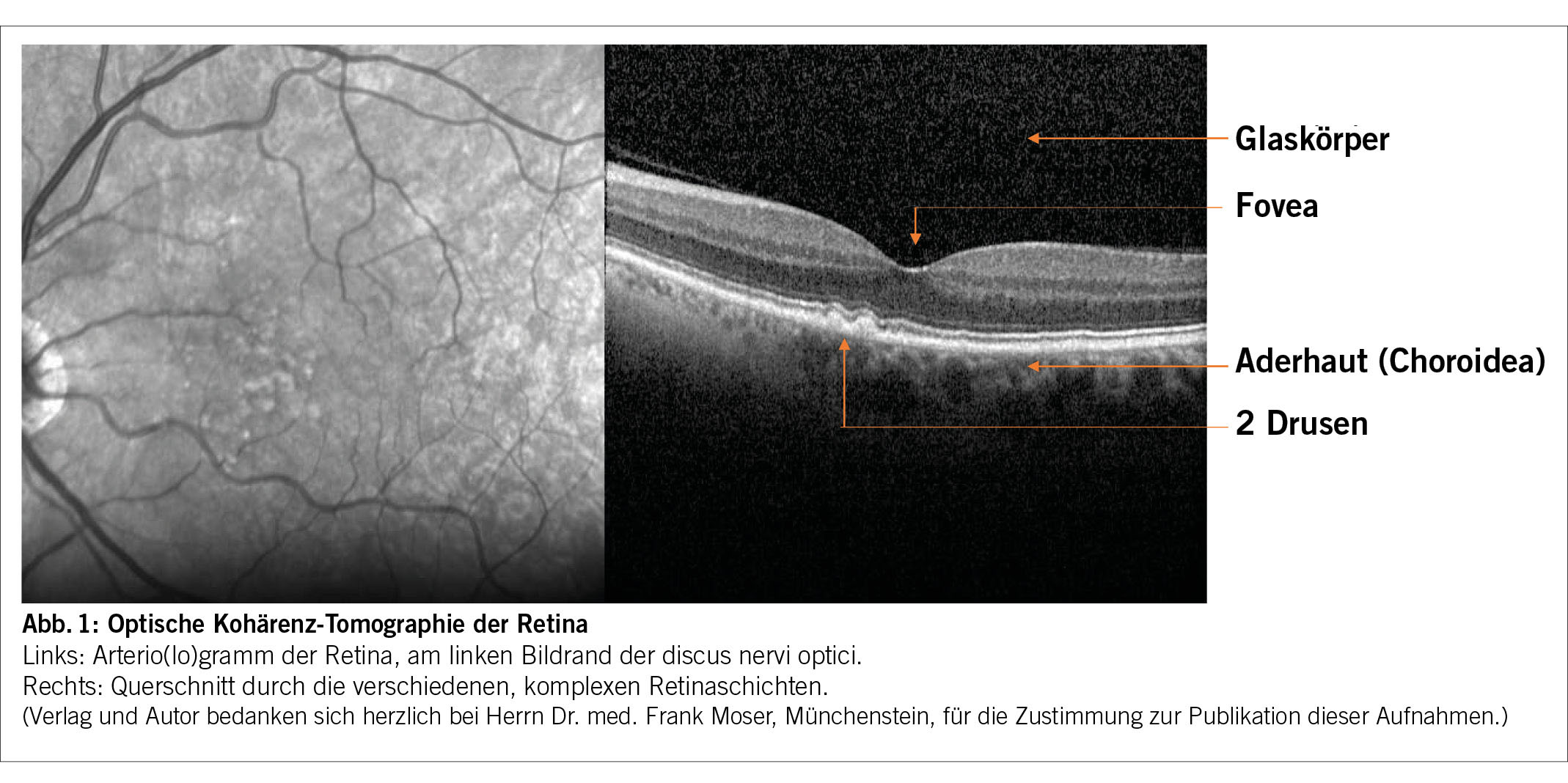
Optische Kohärenz-Tomographie (OCT)?
Die optische Kohärenz-Tomographie (OCT) wurde 1991 in die klinische Medizin eingeführt, primär in der Ophthalmologie und deren Erfinder dieses Jahr mit dem hochdotierten Lasker-DeBakey Award ausgezeichnet.
Vereinfacht gesagt, nutzt die OCT eine Infrarotquelle (800-1400 nm Wellenlänge), deren Strahl durch den Apparat in 2 Einzelstrahlen aufgetrennt werden: Ein Strahl wird durch einen beweglichen und verschiebbaren Spiegel ins Gewebe gelenkt, der andere Strahl gilt als Referenz- oder Kontrollstrahl, der von einem Spiegel ohne Gewebekontakt reflektiert wird. Ein Detektor misst dann die Interferenz zwischen dem reflektierenden Gewebe- und dem Referenzstrahl und kann dann ein zweidimensionales Schnittbild entlang der Strahlenlinie (Eindringtiefe ins Gewebe ca. 3 mm) oder, wenn der Spiegel in mindestens 2 Achsen verschoben wird, sogar ein dreidimensionales Bild generieren. Die Strahlen sind niederenergetisch und somit gewebe-schonend. Die Auflösung liegt bei wenigen Mikrometern (etwa 8-15), erlaubt also sogar die Erkennung von Einzelzellen!
Die OCT ist in der Ophthalmologie u.a. wichtig geworden für die Diagnose von Drusen, der neovaskulären Makuladegeneration und des (diabetischen) Makulaödems und erlaubt eine schnelle und nicht-invasive Verlaufs- und Therapiekontrolle. Die retinalen Gefässe können sehr akkurat dargestellt werden (siehe die Figur) ebenso kann die Linse präoperativ anatomisch genau ausgemessen werden.
Die OCT wird auch in der Dermatologie intensiv evaluiert (Abklärung von Hauttumoren uam).
Zwei neue Arbeiten beschreiben die Anwendung der intravaskulären OCT im Rahmen einer angiographischen Abklärung der Koronararterien. Die Studienfrage war, ob die OCT prognostisch signifikante Hilfestellungen zur Frage geben kann, welche Plaques/Stenosen sinnvollerweise dilatiert/gestentet werden sollen und welche nicht. Als Alternative dazu bestanden bisher der intravaskuläre Ultraschall (10-fach weniger präzis als die OCT) und die Messung der residualen Flussreserve (technisch und in der Interpretation anspruchsvoller). Beide Methoden konnten sich aus verschiedenen Gründen noch nicht ganz in der klinischen Praxis durchsetzen. Während eine der erwähnten Studien (1, mit dem Acronym OCTOBER) eine signifikante Senkung von koronaren Rezidiven nach 2 Jahren zeigte, wenn der Entscheid Dilatation/Stenting durch die OCT- Befunde definiert wurde, war die andere (2, mit dem Acronym ILUMIEN IV) negativ. Die hohe bildliche Auflösung bei der OCT erhellte auch die Komplexität und die Unterschiede in der koronaren Plaqueanatomie, was auch die unterschiedlichen Studienresultate erklärt. Das Versprechen einer verfeinerten Differentialindikation mit Berücksichtigung der individuellen Plaquezusammensetzung und Ausdehnung ist aber gemacht!
Andere Anwendungsgebiete für die OCT könnten Angiographien anderer Gefässe sein oder auch die Verbesserung der Feindiagnostik Lumen-naher Pathologien entlang des endoskopisch einsehbaren Magen-Darm-Traktes.
Die OCT dürfte zudem in vielen Bereichen der Medizin ein grosses Betätigungsfeld für die Künstliche Intelligenz («machine learning») werden.
1. NEJM 2023, doi:10.1056/NEJMoa2307770,
2. NEJM 2023, doi: 10.1056/NEJMoa2305861 sowie ein begleitendes Editorial (NEJM 2023, d0i:10.1056/NEJMe2309710 sowie ein auf die Ophthalmologie fokussierender Artikel im Rahmen der Reihe «Clinical implications of basic research», NEJM 2023, doi:10.1056/NEJMcibr2307733, verfasst am 26.10.2023
krapf@medinfo-verlag.ch