- Fokaler Leberherd als Zufallsbefund
Fokale Leberherde sind ein häufiger Zufallsbefund in der sonografischen Routinediagnostik. Während es sich in gesunden Organen in der Mehrzahl um gutartige Tumore oder Pseudotumore handelt, sind in zirrhotischen Lebern Malignome, allen voran das HCC, häufiger. Wenn mittels B-Bild– und Duplexsonografie die Diagnose nicht sicher möglich ist, stehen mit der Kontrastmittelsonografie, der MRT und der CT hochwertige kontrastgestützte Bildgebungsverfahren zur Verfügung. Besonders für den fokalen Herdbefund in der Zirrhose existieren Diagnosealgorithmen mit Fokus auf der Bildgebung, die die laborchemische und bioptische Diagnostik zunehmend in den Hintergrund stellen. Der Artikel soll die Kenntnis der häufigsten Läsionen, ihrer bildgebenden Charakteristika und ihres Managements vermitteln.
Focal liver lesions are frequent findings in routine abdominal ultrasound. The differential diagnosis covers a wide spectrum of causes, including
benign and malignant primary liver tumors, metastatic disease, or focal lesions related to infectious or metabolic diseases. In healthy livers the majority of solid lesions are benign, whereas the likelihood of malignancy, especially HCC, rises in cirrhosis or chronic hepatitis. When conventional
ultrasound cannot establish the diagnosis, further workup is needed and includes contrast-enhanced imaging (CEUS, CT, MRI) or biopsy in cases of diagnostic uncertainty. The article provides an overview of the frequently found lesions, their characteristic imaging features and their clinical management.
Key Words: focal liver lesion, ultrasound, contrast-enhanced imaging, liver cyst, hemangioma, focal nodular hyperplasia, adenoma, metastasis, HCC
Einleitung
Zufällig entdeckte Leberherde sind häufig, in verschiedenen Studien werden Prävalenzen von bis zu 30 % beschrieben. Leberherde werden aufgrund der weiten Verbreitung der Ultraschalldiagnostik meist zufällig im Rahmen von Routine- und Vorsorgeuntersuchungen entdeckt. Die Differentialdiagnose fokaler Leberherde umfasst ein breites Spektrum benigner und maligner Befunde, die von Pseudotumoren und Gewebsveränderungen im Rahmen metabolischer, inflammatorischer infektiöser und rheumatologischer Erkrankungen über lebereigene gutartige und bösartige Neoplasien bis zu Metastasen solider Tumoren und Mitbeteiligung bei hämatologischen Neoplasien reicht. Da viele dieser differenzialdiagnostisch zu erwägenden Befunde sehr selten sind und oftmals durch die bereits bekannte Grunderkrankung in Betracht gezogen werden können, stellt ein kleineres Spektrum fokaler Herde den Grossteil der im Alltag entdeckten Läsionen dar. In verschiedenen Studien hat sich gezeigt, dass ein zufällig gefundener Leberherd in der Mehrzahl der Fälle benigne ist (1). Seitz und Kollegen beschreiben in der grossen DEGUM-Multicenterstudie eine Häufigkeit benigner Läsionen von ca. 55%, in kleineren Serien waren bis zu 83% hepatischer Inzidentalome gutartig (2). Eine maligne Erkrankung in der Vorgeschichte erhöht die Wahrscheinlichkeit, dass der Zufallsbefund maligne ist, um das ca. 1,8-fache (1). In Zirrhoselebern verhalten sich die Häufigkeiten anders, hier wurden in der o.g. DEGUM-Studie 83% der Läsionen als maligne identifiziert.
Primäre B- Bild – und Duplexsonografie
Eine Vielzahl diagnostisch wertvoller Informationen zu einem zufällig entdeckten Leberherd lassen sich bereits in der konventionellen B- Bild und Duplex-/ Dopplersonografie erlangen. Hierbei ist neben der Charakterisierung der Läsion selbst die Beurteilung des Leberparenchyms sowie der intraabdominellen Organe und peritonealen Strukturen unumgänglich. Bezogen auf die Läsion ist die Frage der Anzahl, Verteilung, Echogenität und Echotextur zu beantworten. Wichtig ist vor allem auch, ob es sich um nicht raumfordernde Herdbefunde – die meistens fokalen Fettverteilungsstörungen, seltener Parenchymveränderungen durch Stoffwechselerkrankungen entsprechen können – oder Raumforderungen mit oder ohne
Kriterien einer Invasion in Gefässe oder Nachbarstrukturen handelt. Da bestimmte Läsionen ein charakteristisches Perfusionsmuster aufweisen oder sich eine vermeintliche Zyste als Gefässmalformation entpuppen kann, muss in jedem Fall der farbkodierte Doppler wie auch der PW- Doppler zugeschaltet werden. Die Beurteilung der Restleber hat allen voran die Aufgabe, Hinweise auf eine möglicherweise nicht bekannte Zirrhose zu finden. Dies ist auch deshalb von Bedeutung, da die Wahrscheinlichkeit für einen malignen Prozess in einer Zirrhose deutlich höher liegt. Bei Verdacht auf ein Malignom sollte unbedingt versucht werden, Anhaltspunkte auf das Stadium der Erkrankung, (z.B. Aszites bei Peritonealkarzinose), Komplikationen (z.B. Darmpassagestörung, Pfortaderthrombose) oder gar den Primarius (Pankreas, Intestinaltrakt) zu erlangen,
was Umfang und Dringlichkeit der weiterführenden Diagnostik beeinflusst.
Weiterführende Diagnostik
Labordiagnostik, Tumormarker
Im klinischen Kontext einer zufällig entdeckten Leberläsion besitzen Laborparameter einschliesslich der Tumormarker kaum diagnostischen Nutzen und sollten daher sehr zurückhaltend bestimmt werden, auch um diagnostische Dilemmata zu vermeiden. Bei bereits bekannter maligner Erkrankung kann eine Bestimmung der spezifischen Marker sinnvoll sein.
Biopsie
Mit zunehmendem Stellenwert der kontrastmittelgestützen Bildgebung ist die Biopsie im Rahmen der Primärdiagnostik in den Hintergrund geraten, stellt aber bei diagnostischen Unsicherheiten den Goldstandard dar.
Kontrastmittelgestützte Bildgebung
Kontrastmittelsonografie (CEUS)
Zunehmende Bedeutung und Verbreitung auch im ambulanten fachärztlichen Bereich hat in den letzten Jahren die kontrastmittelverstärkte Ultraschalldiagnostik erlangt.
Hierbei wird nach intravenöser Applikation eines Kontrastverstärkers dessen Verteilung innerhalb der Läsion sowie im umgebenden Gewebe in Echtzeit dargestellt (real-time-Untersuchung). Die Beurteilung des arteriellen Vaskularisierungsmusters sowie des KM-Verhaltens im Laufe weniger Minuten nach Applikation ermöglicht in vielen Fällen eine Artdiagnose der Läsion sowie mit hoher Sicherheit eine Unterscheidung zwischen benignen und malignen Läsionen. Letztere gelingt insbesondere bei Leberraumforderungen deshalb, weil maligne Läsionen nicht über die duale Perfusion gesunden Lebergewebes verfügen- also nicht sowohl arteriell wie auch portalvenös versorgt werden. Das für den Ultraschall verwendete Kontrastmittel besteht aus Mikroblasen mit einem Lipidmantel, die nach der Untersuchung abgeatmet bzw. verstoffwechselt werden. Das Nebenwirkungsprofil ist extrem günstig, lediglich sehr seltene allergische Reaktionen sind beschrieben. Nachteil der Methode ist die Abhängigkeit von Erfahrung des Untersuchers und den Untersuchungsbedingungen.
CT, MRT
Die CT und gleichermassen die MRT mit Gadolinium oder leberspezifischen Kontrastmitteln sind heutzutage Standardverfahren, deren Vorteil gegenüber der CEUS die Untersucherunabhängigkeit ist, während das Nebenwirkungsprofil der Kontrastmittel sowie die höheren Untersuchungskosten Nachteile darstellen. In grossen Studien hat sich die Kontrastmittelsonografie in Bezug sowohl auf die Identifikation maligner versus benigner Läsionen als auch auf die Artdiagnose der kontrastverstärkten CT- wie auch MRT- Diagnostik als ebenbürtig erwiesen (3,4).
Häufige Lebertumore
Zystische Leberherde
Die unkomplizierte dysontogenetische Leberzyste ist ein häufiger Zufallsbefund in ca. 2-3% der sonografischen Untersuchungen. Die Kriterien der sonografisch blanden Zyste umfassen vor allem eine zarte Kapsel und ein echofreies Lumen ohne Hinweise auf solide Zystenanteile oder eine Perfusion. Liegen diese Kriterien vor, ist die Diagnose ohne weitere Diagnostik sicher zu stellen. Zeigen sich Zysten mit verdickter Kapsel, echogenen, septierten, solide wirkenden oder gar perfundierten Binnenstrukturen, muss in der Regel, wenn nicht eindeutig der klinische Kontext weiterhilft, eine zusätzliche Kontrastbildgebung erfolgen. Mögliche Differenzialdiagnosen sind sekundär eingeblutete oder infizierte Zysten, Leberabszesse, Zysten im Rahmen infektiöser Erkrankungen (z.B. Echinokokkosen), prädominant zystische Metastasen oder die seltenen biliären Zystadenome oder Zystadenokarzinome.
Leberhämangiome
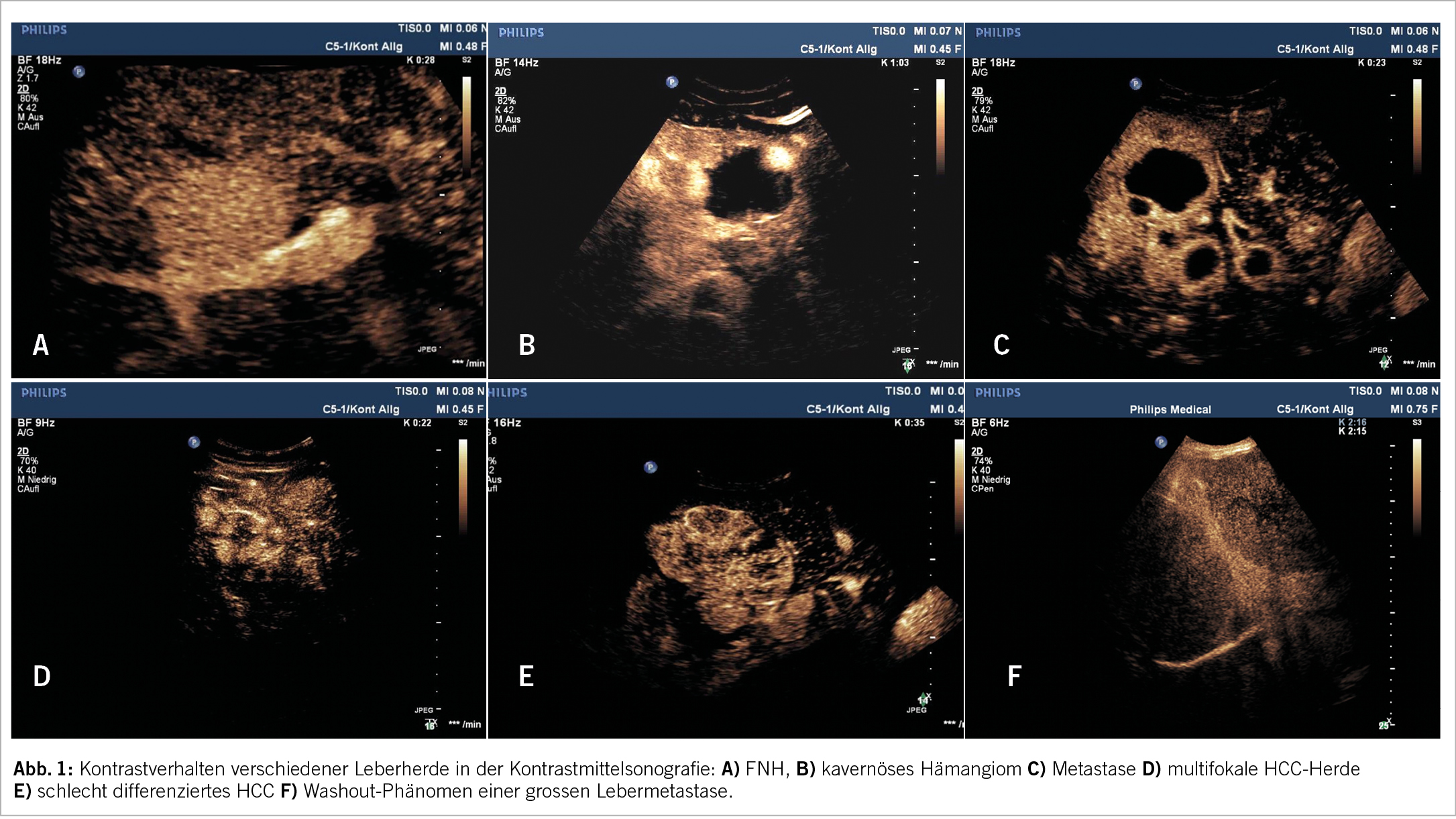
Hämangiome sind die häufigsten gutartigen soliden Lebertumore. In Autopsien sind sie in bis zu 20% gesunder Lebern zu finden (5). In der überwiegenden Zahl der Fälle sind die Läsionen asymptomatisch, Ausnahmen können die > 10 cm messenden Riesenhämangiome darstellen. Grössenänderungen im Verlauf sind möglich. Unterschieden wird zwischen kavernösen Hämangiomen mit langsamem Blutfluss und meist im Verlauf vorhandenen Teilthrombosierungen und meist kleineren Läsionen mit hohem Blutfluss. Das klassische sonografische Bild des kavernösen Hämangioms entspricht einer < 3cm grossen, weitgehend homogenen, echoreicheren Läsion, die manchmal ein zuführendes Gefäss, jedoch in der Regel keine Binnenperfusion im Farbdoppler erkennen lässt. Auch hier ist bei typischem Erscheinungsbild die Diagnose durch B- Bild und Duplexsonografie möglich. Eine zusätzliche Kontrastbildgebung ist meist notwendig, wenn Hämangiome mit hohem Blutfluss oder Hämangiome in Fettlebern als echoarme Herdbefunde imponieren oder infolge intratumoraler Teilthrombosen und Sklerosierungen echoinhomogenere Gebilde vorliegen. Beinhaltet die Vorgeschichte des Patienten eine Tumor- oder chronische Lebererkrankung, empfehlen die aktuellen Leitlinien auch im Falle typischer sonografischer Befunde eine kontrastmittelgestützte Bildgebung (5). Hämangiome zeigen in allen bildgebenden Verfahren typische Kontrastphänomene: ein peripher- noduläres Enhancement und im Verlauf eine nach zentral zunehmende KM-Anflutung, auch als Irisblendenphänomen bezeichnet. In seltenen Fällen können vor allem sehr grosse Hämangiome komplexere KM- Bilder erzeugen, die eine Zuordnung schwierig machen.
Die Kontrastmittelsonografie zeigt in Studien Sensitivitäten um 75% und Spezifitäten bis 100% (6). Alternativ kommen die Multidetektor-CT oder MRT in Frage, wobei die MRT mit Sensitivitäten und Spezifitäten bis 99% bei Detektion und Artdiagnose die höchste Genauigkeit aufweist (7,8). Routinemässige Verlaufskontrollen sind aufgrund des gutartigen und komplikationsarmen Verlaufs nicht notwendig, ebenso wenig muss die Einnahme eines Kontrazeptivums pausiert oder beendet werden.
Fokale noduläre Hyperplasie
Die FNH macht ca. 8% der gutartigen Lebertumore aus und wird gehäuft bei Frauen jungen und mittleren Alters gefunden. Die Läsion besteht histopathologisch aus einer Hyperplasie von Lebergewebe als Antwort auf gesteigerten lokalen arteriellen Blutfluss infolge einer Gefässmalformation (9). Sie tritt in bis zu 30% multifokal auf. Im B- Bild stellt sich die FNH als zumeist isoechogene Läsion mit feinen fibroseartigen Strangmustern und einer zentralen echoreicheren Narbe dar. Bei richtiger Duplexeinstellung lässt sich oft bereits ein bei der typischen Form zentral, bei atypischen Formen peripher liegendes stern- oder radspeichenartig sich aufzweigendes arterielles Gefäss erkennen. Im PW- Doppler weist es typischerweise einen niedrigen Resistenzindex mit Werten bis zu 0,2 auf (10). Die Erstdiagnose sollte eine kontrastgestützte Bildgebung umfassen. Sowohl Kontrastmittelsonografie als auch MRT mit hepatobiliären Kontrastmitteln besitzen eine sehr hohe diagnostische Aussagekraft. Die diagnostische Genauigkeit der Kontrastmittelsonografie betrug in einer aktuellen Studie knapp 99% bei einer Sensitivität von 85% und einer Spezifität von 99,5% (11). Typisch für die FNH sind das rasche arterielle Anfluten mit zentrifugaler Ausbreitung, die Radspeichenstruktur der Gefässe mit zentraler Narbe und das Isoenhancement in den späten Phasen. In seltenen Fällen diagnostischer Unsicherheit, insbesondere wenn die Abgrenzung vom hochdifferenzierten HCC schwerfällt, kann zunächst die Kombination einer MRT mit einer Kontrastmittelsonografie zusätzliche Sicherheit bringen (5), ansonsten können eine bioptische Klärung oder alternativ bildgebende Verlaufskontrollen im Abstand weniger Monate erwogen werden. Die FNH ist durch einen komplikationsarmen Verlauf gekennzeichnet, wenn auch in manchen Fällen ein Grössenwachstum beobachtet werden kann. Hämorrhagische Ereignisse sind extrem selten, eine maligne Entartung tritt nicht auf. Entgegen früherer Annahmen muss die Einnahme von Kontrazeptiva nicht beendet werden, dann sind jedoch anfängliche sonografische Verlaufskontrollen in Abständen von 1-2 Jahren sinnvoll.
Hepatozelluläres Adenom
Das HCA ist ein seltener Lebertumor mit einer geschätzten Prävalenz von 1:25000 und tritt in 85% in Frauen jungen bis mittleren Alters auf (9). Besonders genetische Faktoren und hormonelle Einflüsse spielen bei der Entstehung eine Rolle. Neuere Studien konnten nachweisen, dass Leberadenome eine molekulargenetisch heterogene Entität darstellen, und Genotyp- Phänotyp- Korrelationen herausarbeiten(12). Im Gegensatz zur FNH besitzen bestimmte molekulargenetische Subtypen des Adenoms ( Beta-Catenin- aktivierte Tumore ) das Potential maligner Entartung. Auch hämorrhagische Komplikationen sind häufiger, wobei Blutungen in der Regel bei Adenomen > 5 cm Grösse auftreten. Die differenzialdiagnostische Abgrenzung zum gut differenzierten HCC, das selten auch in nicht zirrhotischen Lebern auftreten kann, bereitet beim HCA in allen bildgebenden Modalitäten Schwierigkeiten. Daher wird im Zweifel eine Biopsie angestrebt, selten auch eine primäre Resektion. Das Management hängt in erster Linie von Geschlecht, Tumorgrösse und Ergebnis der Molekulargenetik ab. Bei Tumorgrösse über 5 cm, bei Nachweis einer Beta-Catenin-Aktivierung, bei Männern oder bei Vorliegen einer Glykogenspeichererkrankung sollte primär eine Resektion angestrebt werden, alternativ stehen ablative Verfahren wie die Radiofrequenzablation oder die transarterielle Embolisation zur Verfügung. In allen andern Fällen ist eine Beobachtung mittels halbjährlicher Bildgebung möglich und eine Resektion im Falle signifikanter Grössenzunahme.
Metastasen
Die häufigsten bösartigen Leberläsionen sind Metastasen, vornehmlich bei Primärtumoren des Gastrointestinaltraktes. Das sonographische Erscheinungsbild ist vielgestaltig und erfordert eine weiterführende Diagnostik. Der Nachweis wie auch die bildgebende Charakterisierung gelingt am sichersten mit der MRT, die Kontrastmittelsonografie weist ebenfalls eine Sensitivität und Spezifität von bis zu 90 % auf (13). Die Notwendigkeit einer Biopsie zur histopathologischen Beurteilung wird im Rahmen eines onkologischen Gesamtkonzeptes festgelegt.
Hepatozelluläres Karzinom (HCC)
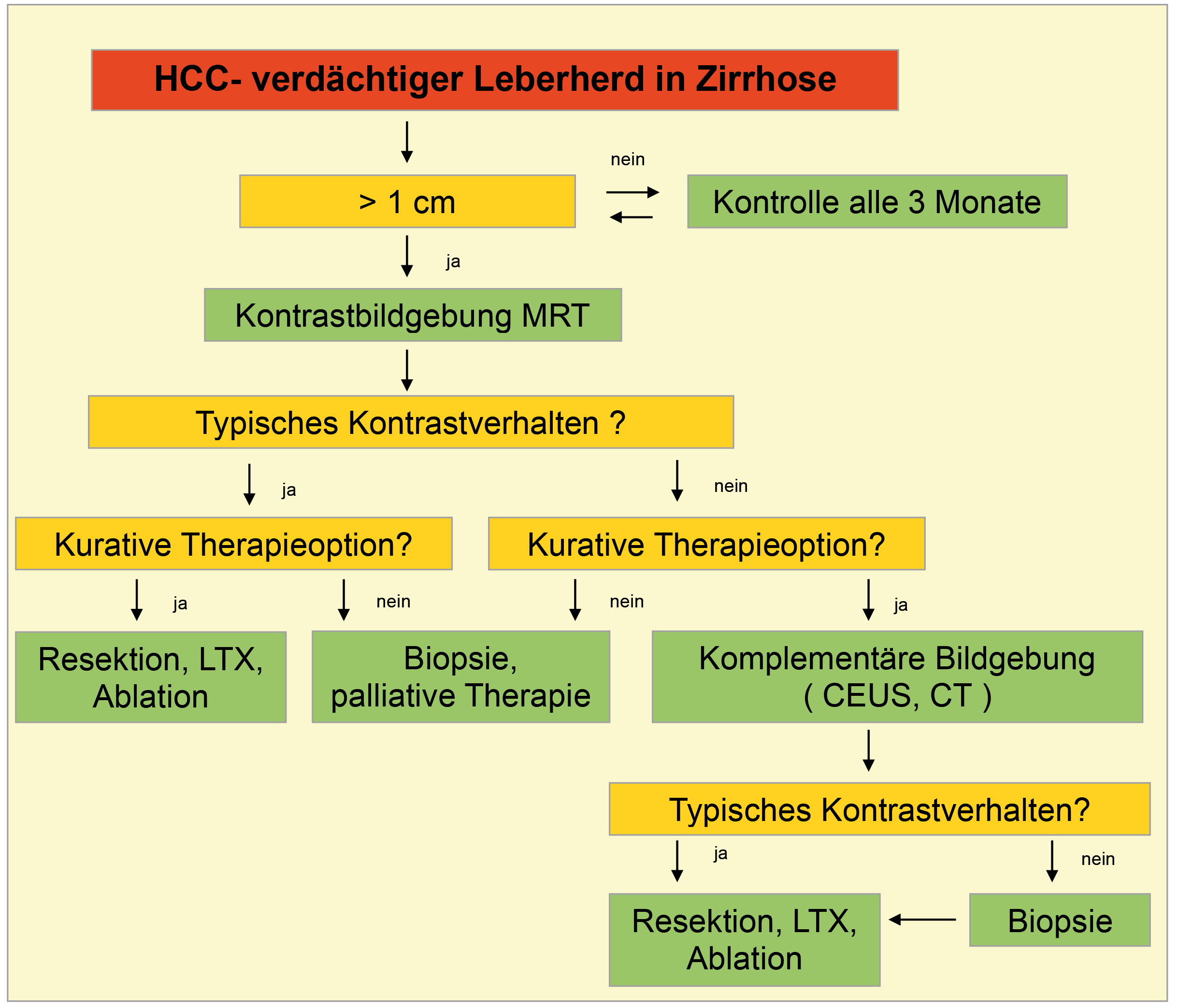
Das HCC tritt in der überwiegenden Zahl der Fälle in einer zirrhotischen Leber auf. Ist keine Zirrhose vorhanden, sind in Europa die chronischen Hepatitiden die häufigsten Präkanzerosen. Insgesamt liegt über 90% der HCCs eine chronische Erkrankung zugrunde. Die differenzialdiagnostische Herausforderung liegt in der Abgrenzung von Regeneraten und dysplastischen Knoten in der Zirrhoseleber. Im konventionellen Ultraschall sind uni- oder multifokale, iso-, hyper- und hypoechogene Erscheinungsformen möglich. Jeder sonografisch entdeckte Herdbefund in einer Zirrhose muss wegen des Verdachts auf ein HCC einem durch die aktuellen Leitlinien festgelegten diagnostischen Algorithmus zugeführt werden (14,15). HCCs durchlaufen einen Prozess zunehmender Entdifferenzierung, dem eine Zunahme der arteriellen Vaskularisation entspricht. Die Leitlinien betonen den Stellenwert der kontrastgestützten Bildgebung, in der das HCC eine früharterielle Hyperperfusion und ein verzögertes Washout aufweist. Der Nachweis dieser typischen Kontrastmittelbefunde gelingt in CT, MRT und Kontrastultraschall mit vergleichbarer diagnostischer Genauigkeit (13) und erlaubt ohne weitere Diagnostik die Diagnose eines HCC (Abb. 2). Probleme bereiten in allen bildgebenden Verfahren kleinere Tumore < 2 cm, da diese nur in ca. 50% die charakteristischen Kontrastmittelphänomene aufweisen (16). In solchen Fällen wird, falls technisch möglich, primär eine Biopsie angestrebt. Herdbefunde < 1 cm Grösse in einer Zirrhose werden in der Regel in 6-monatigen Abständen kontrolliert.
Hirslanden Klinik Im Park
Zentrum für Gastroenterologie und Hepatologie
Seestrasse 220
8027 Zürich
Hasan.kulaksiz@hin.ch
Der Autor hat keine Interessenskonflikte im Zusammenhang mit diesem Artikel deklariert.
◆ Fokale Leberherde treten als Zufallsbefunde in bis zu 30% der
Ultraschalluntersuchungen auf.
◆ Der kontrastmittelgestützen Bildgebung mittels CEUS, MRT oder CT kommt für die weiterführende Abklärung herausragende Bedeutung zu.
◆ In nicht zirrhotischen Organen stellen Zysten, Hämangiome und FNHs die häufigsten gutartigen Tumore und Metastasen die häufigsten
bösartigen Raumforderungen dar.
◆ In zirrhotischen Lebern muss jeder Herdbefund unter V.a. HCC einem diagnostischen Algorithmus zugeführt werden.
Literatur:
1. Seitz K, Greis C, Schuler A, Bernatik T, Blank W, Dietrich CF et al. Frequency of tumor entities among liver tumors of unclear etiology initially detected by sonography in the noncirrhotic livers of 1349 patients. Results of the DEGUM multicenter study. Ultraschall Med. 2011; 32(6): 598-603
2. Little JM, Richardson A, Tait N. Hepatic dystychoma: a five year experience. HPB Surg. 1991; 4(4): 291-7
3. Seitz K, Bernatik T, Strobel D, Blank W, Friedrich-Rust M, Strunk H et al. Contrast-enhanced ultrasound (CEUS) for the characterization of focal liver lesions in clinical practice (DEGUM multicenter trial): CEUS vs. MRI- a prospective comparison in 269 patients. Ultraschall Med. 2010; 31(5): 492-9
4. Xie L, Guang Y, Ding H, Cai A, Huang Y. Diagnostic value of contrast-enhanced ultrasound, computed tomography and magnetic resonance imaging for focal liver lesions: a meta-analysis. Ultrasound Med Biol. 2011; 37(6):854-61
5. EASL Clinical Practice Guidelines on the management of benign liver tumors. J Hepatol. 2016; 65: 386-98
6. Vilgrain V, Boulos L, Vullierme MP, Denys A, Terris B, Menu Y. Imaging of atypical hemangiomas of the liver with pathologic correlation. Radiographics. 2000; 20(2): 379-97
7. Halavaara J, Breuer J, Azyuso C, Balzer T, Bellin MF, Blomqvist L et al. Liver tumor characterization: comparison between liver-specific gadoxetic acid disodium-enhanced MRI and biphasic CT- a multicenter trial. J Comput Assist Tomogr. 2006; 30(3): 345-54
8. Bluemke DA, Sahani D, Amendola M, Balzer T, Breuer J, Brown JJ et al. Efficacy and safety of MR imaging with liver-specific contrast agent: U.S. multicenter phase III study. Radiology. 2005; 237(1) 89-98
9. Mounajjed T. Hepatocellular Adenoma and Focal Nodular Hyperplasia. Clin Liver Dis. 2021; 7(4): 244-8
10. Wermke W. Sonographische Differenzialdiagnose Leberkrankheiten. Lehrbuch und systematischer Atlas. Deutscher Ärzteverlag . 2006
11. Sirli R, Sporea I, Popescu A., Danila M, Sandulescu DL et al. Contrast-enhanced ultrasound for the assessment of focal nodular hyperplasia- results of a multicentre study. Med Ultrason. 2021; 23(2): 140-6
12. Zucman-Rossi J, Jeannot E, Nhieu JT, Scoazec JY, Guettier C, Rebouissou S et al. Genotype/phenotype correlation in hepatocellular adenoma: new classification and relationship with HCC. Hepatology 2006; 43(3): 515-24
13. Strobel D, Seitz K, Blank W, Schuler A, Dietrich C, von Herbay A et al. Contrast-enhanced ultrasound for the characterization of focal liver lesions/diagnostic accuracy in clinical practice ( DEGUM multicenter trial). Ultraschall Med. 2008; 29(5): 499-505
14. European Association for the Study of the Liver. EASL Clinical Practice Guidelines: Management of hepatocellular carcinoma. J Hepatol. 2016; 69: 182-236
15. S3-Leitlinie Diagnostik und Therapie des Hepatozellulären Karzinoms und biliärer Karzinome. Version 2.0. Juni 2021. AWMF-Registernummer 032-053 OL
16. Sangiovanni A, Manini MA, Iavarone M, Romeo R, Forzenigo LV, Fraquelli M, et al. The diagnostic and economic impact of contrast imaging techniques in the diagnosis of small hepatocellular carcinoma in cirrhosis. Gut. 2010; 59(5):638-44
der informierte @rzt
- Vol. 12
- Ausgabe 9
- September 2022