- Anatomisches Verständnis des Beckenbodens (Teil 2)
Man muss die Anatomie profund kennen und interpretieren, wenn man die Pathologien des Beckenbodens verstehen und denselben chirurgisch rekonstruieren will. Wir wollen hier die Anatomie des Beckenbodens aus urogynäkologischer Sicht in 2 Teilen in insgesamt 10 Tableaus besprechen. Dies ist der zweite Teil mit Tableaus 6 bis 10.
You need to know and interpret the anatomy in depth if you want to understand the pathologies of the pelvic floor and reconstruct it surgically. Here we will discuss the anatomy of the pelvic floor from an urogynecological perspective in 10 pictures.
Key Words: Pathologies of the pelvic floor, anatomy of the pelvic floor, urogynecological perspective
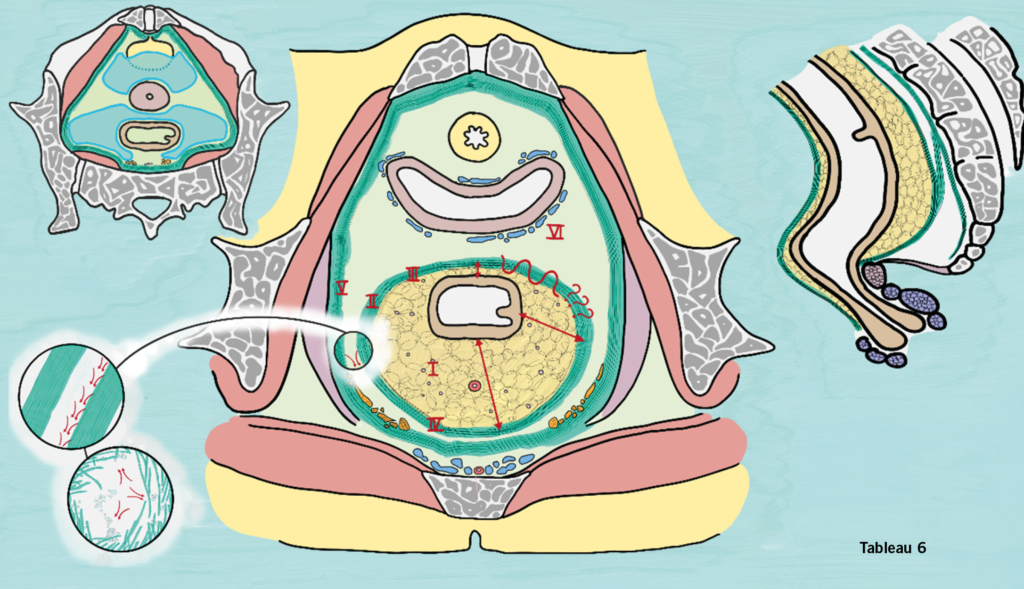
Sechstes Tableau: hinteres Kompartiment, Konzept mesorektale Faszie
Die Anatomie des hinteren Kompartiments lässt sich auch anders interpretieren: Das hier im sechsten Tableau besprochene Konzept der mesorektalen Faszie ist eine Art Gegenkonzept zu dem eben besprochenen anatomischen Konzept der rektovaginalen Faszie.
Es ist die Sichtweise der Viszeralchirug*in. Hier steht das Rektum im Zentrum. Es lohnt, sich diese Sicht anzueignen. Sie hilft, die anatomischen Grundlagen einiger urogynäkologischer Operationen besser zu verstehen.
Das Rektum nimmt sein Meso retroperitoneal mit. Das Rektum ist retroperitoneal von mesorektalem Fett (I) umhüllt, Millimeter dünn gegen ventral, Zentimeter dick gegen lateral und dorsal. Das mesorektale Fett wiederum wird von einer feinen zirkulären faszialen Struktur ummantelt: der mesorektalen Faszie (II). Obwohl eine einheitliche zirkuläre Struktur wird sie gegen ventral teilweise als Denonvillier’sche Faszie (III), gegen dorsal als Waldeyer’sche Faszie (IV) bezeichnet. Diese mesorektale Faszie oder vielleicht auch die Zwischenschicht zwischen mesorektaler und parietaler Faszie (V) ist avaskulär und eine wunderbare präparatorische Ebene, die auch als «self opening plane» oder «holy plane» bezeichnet wird. Wenn wir offen oder von vaginal präparieren, bilden sich «angel hairs», wenn laparoskopisch öffnen «CO2 bubbles» die lockeren Bindegewebesfasern. Wenn man zu nahe an der Vagina präpariert, blutet der vaginale venöse Plexus (VI), wenn wir das Fett sehen, sind wir zu nahe am Rektum: «fat belongs to the rectum». Wenn die Schicht wie von selber unblutig aufgeht, sind wir in der richtigen Ebene.
Wird das spatium rectovaginale präpariert oder das Rektum mobilisiert hilft dieses anatomische Konzept, also beispielsweise bei der Sakrozervikopexie, bei der Präparation für den hinteren Mesh Arm oder bei der sacrospinalen Fixation (Richter), wenn das Spatium eröffnet und das vom Mesorektum umhüllte Rektum vom Ligament weggedrängt wird.
Dieses Konzept beantwortet die Frage nicht, was man denn eigentlich rafft, wenn man eine hintere Kolporraphie durchführt. Die schwache mesorektale Faszie? Die fibromuskuläre Schicht des Rektums? Die der Vagina? Wahrscheinlich kommt es auf die Präparationstiefe an. Oder wir bedienen uns, um diese Frage zu beant-worten, am Konzept der rektovaginalen Faszie, die im Übrigen gelegentlich auch als Denonvillier’sche Faszie bezeichnet wird – grundsätzlich ein Begriff aus der Anatomie des Mannes (s. 5. Tableau in info@gynäkologie 01-24).
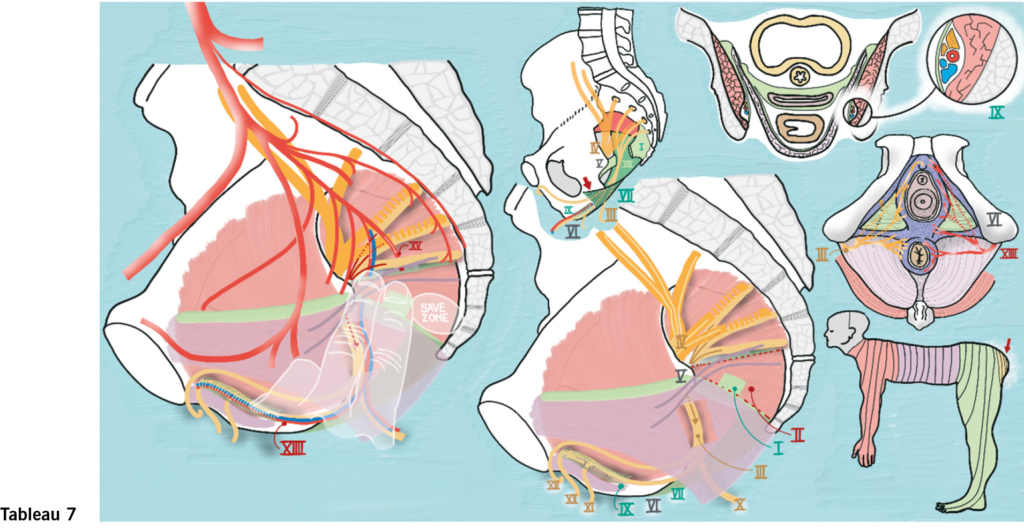
Siebtes Tableau:
ligamentum sacrospinale, plexus lumbosacralis, nervus pudendus (somatische Innervation)
Die Anatomie um das sacrospinale Ligament (I) sollten wir kennen, da die meisten von vaginalen durchgeführten Apexfixationen am Ligament fixieren, mit Fäden oder Ankersystemen, netzbasiert oder als «native tissue repair». Die uterosakrale Suspension nach McCall sei davon ausgenommen; die sacrospinale Fixation nach Richter ist der Prototyp.
Das sakrospinale Ligament (I) wird nach innen vom m. coccygeus (II) bedeckt. Muskel und Ligament gehören zusammen und werden auch als «coccygeus-sacrospinous ligament complex» bezeichnet. Das Ligament ist eine regressive Evolution eines Schwanzmuskels, sowohl das Ligament wie auch der Muskel können unterschiedlich kräftig ausgebildet sein.
Der n. pudendus (S2, S3, S4) (III) läuft dorsal kaudal vom plexus lumbosacralis (IV) um den Ansatz des ligamentum sacrospinale (I) an der spina ischiadica (V) herum Richtung tuber ischiadicum (VI), wird dann vom Drill des processus falciformis (VII) des ligamentum sacrotuberale (VIII) in den Alcock’schen Kanal (IX) geleitet – eine Doppelung der Faszie des m. obturatorius internus, und gibt vor oder nach Eintritt in den Kanal seine motorischen und sensiblen Endäste ab: n. rectalis inferior (X), n. perinei superficialis (XI) und profundus (XII), n. dorsalis clitoridis (XIII).
Begleitet wird der Nerv durch gleichnamige Gefässe: a. und v. pudenda interna (XIIII). Mittig verläuft die a. glutea inferior (XV) hinter dem Band aus dem Becken heraus.
Die Anatomie definiert für Fixationsoperationen am Ligament eine «safe zone» und umgekehrt eine Zone, die man meiden muss (bis 2 Querfinger medial der spina).
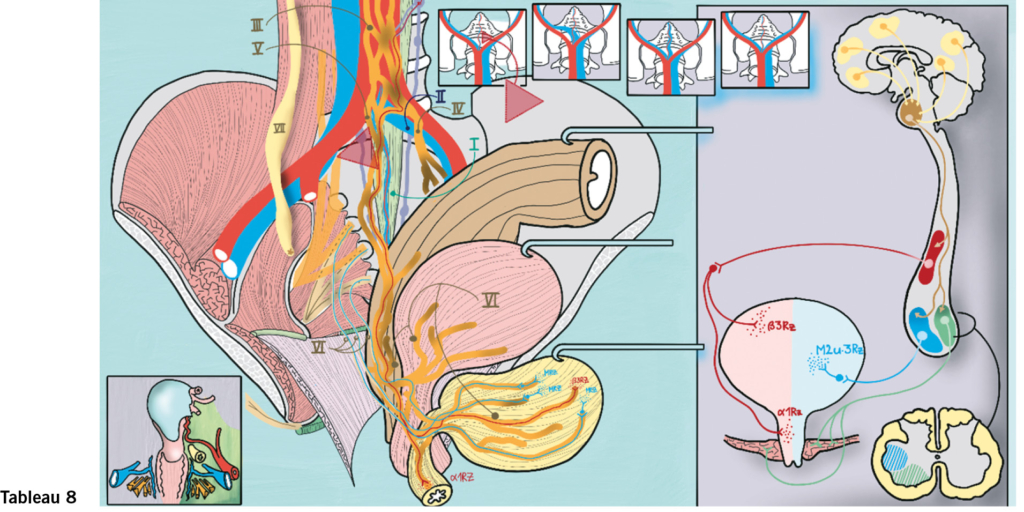
Achtes Tableau: Promotorium, hinteres Becken, autonome Innervation
Sakrozervikopexie und ventrale Rektopexie sind heute laparoskopische Goldstandards für die Apexfixation beziehungsweise Korrektur der Intususszepiton oder des Rektumprolaps.
Die Region des Promontorium:
Das Ligamentum longitudinale anterius (I) ist ein kräftiges Band, welches die Vorderfläche der Wirbel miteinander verbindet und vom Schädel bis zum os coccygis zieht und sich vorzüglich zur Fixation eignet. Die Anatomie der Arterien ist zuverlässig stabil, während der venöse Gefässbaum in circa 30% Variationen aufweist (s. Kästchen Mitte oben). Wegen der Kopftieflage und dem erhöhten intraabdominalen Druck sind die Venen bei der Laparoskopie kollabiert und schlecht sichtbar. Bevor man etwas in das Ligament einnäht odertackert, muss der Verlauf der grossen Venen gesichert sein. Am meisten gefährdet ist die v. iliaca communis links (II).
Über der Bifurkation der Aorta liegt der plexus hypogastricus superior (III), welcher sich in 2 autonome Nervenstränge aufteilt, in die nn. hypogastrici sinister (IV) und dexter (V), welche oberflächlich nahe am Peritoneum links und rechts seitlich von Rektum nach kaudal ziehen und die sympathischen autonomen Fasern (rot) ins kleine Becken zum gemischt sympathisch-parasympathischen plexus hypogastricus inferior (VI) bringt, welcher die Organe des kleinen Beckens dann ummantelt. Eine sorgfältige nervenschonende Präparation ist notwendig, um die sympathische Innervation nicht zu schädigen, der n. hypogastricus dexter (V) ist bei der Sakrozervikopexie exponiert.
Die nn. splanchinici pelvici (o. erigentes) (VI) aus den vorderen sakralen Spinalnerven S2, S3 und S4 alimentieren den tiefen hypogastrischen Plexus mit parasympathischen Fasern (blau), welche in der Tiefe der uterosakralen Ligamente verlaufen. Eine ausgedehnte Resektion ebendieser kann zu einer bleibenden Blasenatonie führen.
Die autonome Innervation steuert Speicherung und Entleerung der Blase und des Rektums und triggert sexuelle Funktionen wie Lubrifikation, Erektion und Ejakulation (Skizze rechts: autonome Innervation im Bezug zur Blasenfunktion: rot sympathisch, blau parasympathisch, grün somatisch). Die Kenntnis der autonomen Innervation der Beckenorgane benötigt man auch, um Krankheitsmodelle und medikamentöse Therapien zu verstehen.
Der rechte Ureter (VII) verläuft circa 3 cm neben dem Promontorium nach kaudal. Bei der Peritonealisierung kann er akzidentell mitgefasst werden.
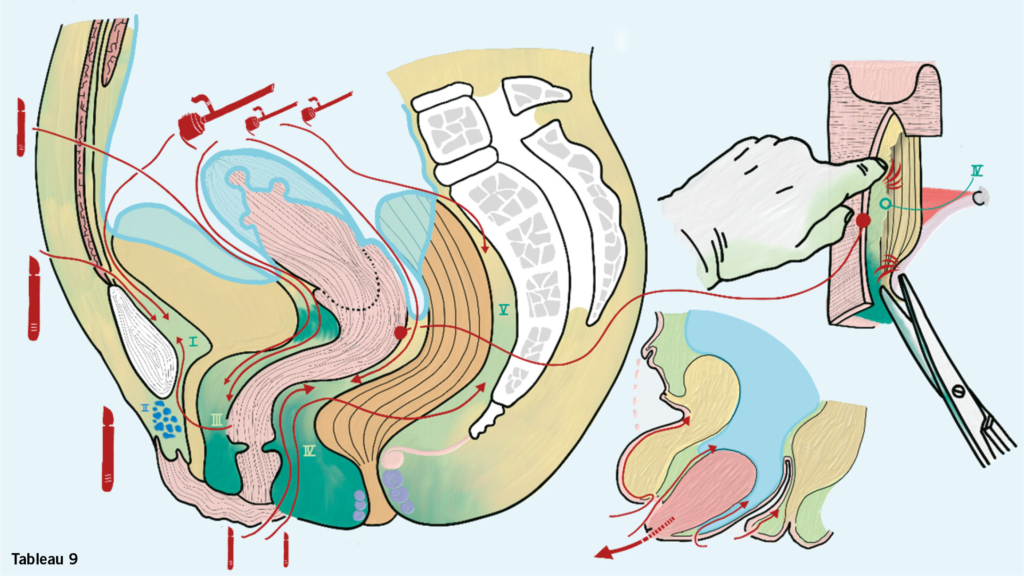
Neuntes Tableau: (virtuelle) Spatien, operative Zugänge
Viele uro-gynäkologische und noch mehr gynäkologisch-onkologische Operationen erschliessen sich einem erst, wenn man sich vergegenwärtigt, dass man im kleinen Becken künstliche Räume – Spatien – erschafft, die es ohne Präparation nicht gibt. Für die Urogynäkologie genügt ein Sagittalschnitt.
Das retropubisch gelegen Spatium wird als cavum Retzii (I) bezeichnet und enthält ausser einem venösen Plexus (plexus venosus Santorini) (II) keine relevanten Strukturen, die man verletzen könnte, darum unter anderem für die blinde Passage von TVT-Nadeln geeignet. Dies im Gegensatz zu transobturatorischen Systemen, bei welchen man das suburethrale Band durch das foramen obturatum und die Adduktorenmuskeln legt. Nota bene eine anatomische Region, die heikel und schwierig zugänglich ist und Gynäkolog*innen nicht kennen und nicht beherrschen, wenn dann mal Komplikationen auftreten sollten und eine Revision der Region der Oberschenkelinnenseite notwendig würde.
Spatium vesicovaginale (III): Das Spatium entwickelt man von vaginal bei einer vorderen Kolporrhaphie und von kranial bei laparoskopischen Apexfixationen, bei welchen zusätzlich ein vorderer Mesh Arm zwischen Blase und Vaginalvorderwand gelegt wird.
Spatium rectovaginale (IV): Das Spatium wird von vaginal entwickelt, wenn man eine hintere Raffung oder eine sacrospinale Fixation durchführt, von kranial für die Einlage des hinteren Mesh Armes bei der Sakrozervikopexie oder für die Mesheinlage bei der vorderen Rektopexie (OP nach D`Hoore).
(Skizze rechts oben) Von vaginal kommend braucht es zuerst eine scharfe Präparation, da das Bindegewebe gegen kaudal sehr dicht wird. Hat man einmal den Perinealkeil überwunden öffnet sich das Spatium stumpf wie von alleine, man sieht die «angel hairs». Für eine sakrospinale Fixation darf man erst seitlich auf die Spina zu präparieren, wenn man supralevatoriell ist.
Präsakraler Raum (V): präpariert man, wenn man bei der Richter`schen Operation das vom Mesorektum umhüllte Rektum nach medial wegschiebt oder von laparoskopisch das Rektum präpariert.
Bei vaginalen Operationen wird der Apex durch Zug nach kaudal zum tiefsten Punkt. Die Anatomie muss dann umgekehrt gedacht werden (kleines Bild Mitte unten).
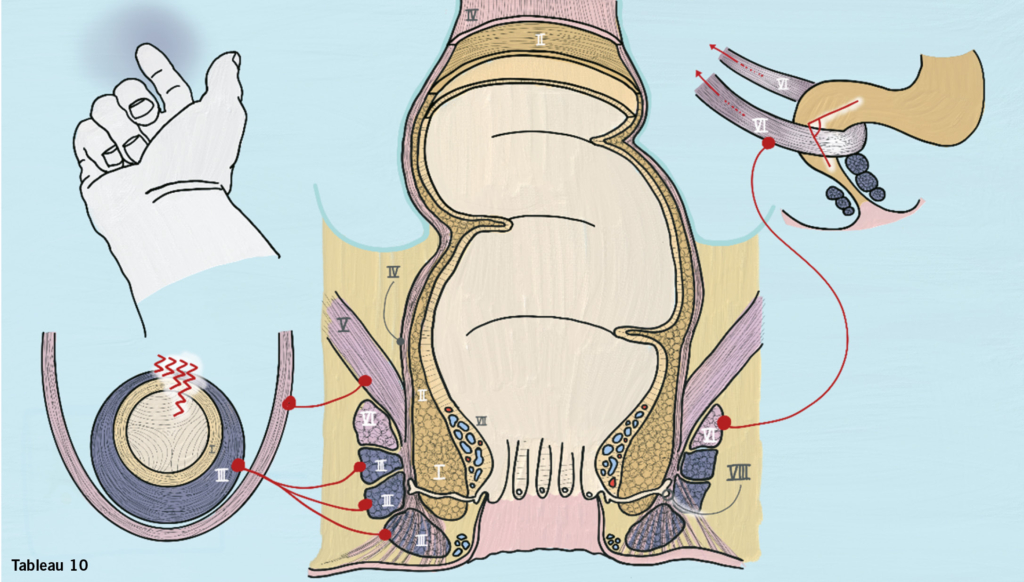
Zehntes Tableau: Rektum, m. levator ani mit m. puboviszeralis und mit m. puborectalis
Obwohl nicht so ganz unser Organ, ist die Kenntnis über den analen Verschlussapparat wichtig und bei einem OASI (obstetric anal injury) muss die Rekonstruktion des Sphinkters schichtgerecht erfolgen.
Der m. sphincter ani internus (I) ist eine Fortsetzung des stratum circulare (II) der tunica muscularis und besteht aus glatter Muskulatur (makroskopisch weisslich, «chicken or fish»). Der m. sphincter ani externus (III) besteht aus willkürlich (squeeze pressure) innervierter quergestreifter Muskulatur (makroskopisch «red meat») mit einem Grundtonus, lässt sich wie ein Gummiring zwischen Daumen und Zeigefinger tasten, überlappt den inneren Sphinkter gegen kaudal und hat ein kraniales Ende. Nach jeder Geburt muss der Sphinkter digital kontrolliert werden. Die anatomische Dreiteilung des äusseren Sphinkters in einen pars subcutanea, superficialis und profunda spielt klinisch keine Rolle. Die enge Verbindung zu den mm. bulbospongiosi und den mm. transversi perinei superficiales wurde im zweiten Tableau besprochen.
Die Einteilung in DR IIIa, IIIb, IIIc und IV ist in der Skizze links dargestellt. Wenn unklar soll man sich für eine höhergradige Einteilung entscheiden. Das verschlechtert zwar die geburtshilfliche Statistik (Rate höhergradiger Dammrisse) aber verbessert tendenziell die chirurgische Versorgung. Zwischen den inneren und äusseren Sphinkter schiebt sich das stratum longitudinale (IV) zusammen mit Fasern des m. puboanalis (V) des m. pubovisceralis des m. levator ani und bildet ein «longitudinal sheet».
Der m. pubrectalis (VI) legt sich schlingenförmig kranial um den Analkanal und bildet den anorektalen Winkel, der zur analen Kontinenz beiträgt und sich bei der Defäkation öffnet. Die Puborektalisschlinge wird heute dem m. levator ani zugeordnet.
Ein intakter arteriovenöser innerer Plexus (innerer Hämorrhoidalplexus) (VII) garantiert erst das komplette Abdichten des Analkanals. Dessen Füllungszustand wird durch die zirkuläre Sphinktermuskulatur beeinflusst.
Proctodealdrüsen – zum Teil als Überreste vormaliger Duftdrüsen verstanden – (VIII) liegen zwischen innerem und äusserem Sphinkter und können, wenn sie entzünden, zu Perinealabszessen führen.
Zeichnungen: Daniel Passweg
Bildrechte © bleiben bei den Autoren und werden nicht abgegeben.
Die Bilder dürfen verwendet werden, dies ist mit dem Elsevier Verlag vertraglich geklärt.
Copyright Aerzteverlag medinfo AG
Frauenklinik Stadtspital Weid und Triemli
Birmensdorferstrasse 501
8063 Zürich
daniel.passweg@triemli.zuerich.ch
Stellvertretende Klinikdirektorin
Klinik für Gynäkologie, USZ
Frauenklinikstrasse 10
8006 Zürich
cornelia.betschart@usz.ch
Eine ausführliche textbasierte Darstellung der urogynäkologischen Anatomie durch die gleichen Autoren ist im Elsevier Verlag geplant:
G. Naumann, Urogynäkologie, Kapitel: urogynäkologische Anatomie
info@gynäkologie
- Vol. 14
- Ausgabe 2
- April 2024