- Betreuung des Neugeborenen bei der Geburt
Dieser Artikel beleuchtet wesentliche Aspekte der Betreuung von Neugeborenen unmittelbar nach der Geburt. Im Fokus stehen dabei wichtige Themen wie die Indikationen für eine pränatale Verlegung in ein perinatales Zentrum, das Konzept des Spätabnabelns sowie das Management bei einer gestörten Primäradaptation. Dabei werden aktuelle wissenschaftliche Erkenntnisse und bewährte klinische Praktiken vorgestellt, um eine optimale Versorgung und den bestmöglichen Start ins Leben für Neugeborene zu gewährleisten. Der Artikel dient als praxisorientierter Leitfaden, um Geburtshelfer/-innen in ihrer entscheidenden Rolle bei der Neugeborenenbetreuung zu unterstützen.
This article examines key aspects of newborn care immediately after birth. It focuses on crucial topics such as indications for prenatal transfer to a perinatal center, the concept of delayed cord clamping, and the management of impaired primary adaptation. Current scientific findings and proven clinical practices are presented to ensure optimal care and the best possible start in life for newborns. The article serves as a practical guide to support obstetricians in their critical role in newborn care.
Keywords: newborn care, prenatal transfer, delayed cord clamping, impaired primary adaptation
Die Erstversorgung und Reanimation von Neugeborenen stellen einen wesentlichen Aspekt der neonatologischen Betreuung dar. Die ersten Minuten nach der Geburt sind bezüglich Morbidität und Mortalität entscheidend, weshalb eine sorgfältige und gut organisierte Erstversorgung unerlässlich ist. Dabei spielen sowohl die präzise Durchführung etablierter Massnahmen als auch die schnelle Reaktion auf unerwartete Komplikationen eine zentrale Rolle. Dieser Artikel fokussiert auf einige Aspekte der Betreuung von Neugeborenen ≥ 34 0/7 Schwangerschaftswochen, die für Geburtshelfer/-innen wichtig sind. Für detaillierte Informationen und weiterführende Richtlinien verweisen wir auf die aktuellen revidierten Empfehlungen der Schweizerischen Gesellschaft für Neonatologie (SGN) «Die Unterstützung der Adaptation und Reanimation des Neugeborenen».
Die grosse Mehrheit gesunder Neugeborener braucht in den ersten Lebensminuten ausser Aufrechterhaltung einer normalen Körpertemperatur und Sicherstellen einer normalen Adaptation keinerlei Interventionen. Da Risikosituationen nicht immer vorausgesehen werden können, müssen bei jeder Geburt ausgebildetes Personal und die technische Ausrüstung für eine allfällige Reanimation vorhanden sein. Im Idealfall ist mindestens eine Person ausschliesslich für die Versorgung des Neugeborenen verantwortlich. Sie soll fähig sein, das Neugeborene klinisch korrekt zu beurteilen, thermisch zu stabilisieren und, falls notwendig, eine Reanimation einzuleiten, das heisst die Luftwege zu öffnen und eine Maskenbeatmung durchzuführen (1–6). Diese Kompetenzen entsprechen den Lernzielen des Schweizer Basis-Kurses in neonataler Reanimation (start4neo BSC). Dabei ist hervorzuheben, wie entscheidend eine enge Zusammenarbeit und klare Kommunikation im Team sind, vor allem in Situationen mit unzureichender personeller Besetzung. Für weitere Massnahmen soll Hilfe einer in der neonatalen Reanimation geübten Fachperson angefordert werden (7, 8). Die organisatorische Gesamtverantwortung für die Erstversorgung des Neugeborenen liegt primär bei der Leitung der geburtshilflichen Institution (9).
Indikationen für eine pränatale Verlegung
Eine optimale Versorgung von Neugeborenen erfordert noch vor der Geburt ausreichende Informationen über das neonatologische Risiko und die Antizipation der zu erwartenden Störungen. Bei einer Risikoschwangerschaft ist es entscheidend, dass Mutter und Kind bei der Geburt von kompetenten Fachpersonen betreut werden, die über spezialisierte Kenntnisse, Fähigkeiten und die erforderliche Ausstattung verfügen. Diese Ressourcen sind aus Gründen der Häufigkeit, Erfahrung und Kosten nicht in jeder Geburtsklinik verfügbar. Daher benötigt ein Teil der Schwangeren rechtzeitig vor der geplanten oder bevorstehenden Entbindung eine Verlegung in ein perinatales Zentrum mit einer neonatologischen Intensivstation.
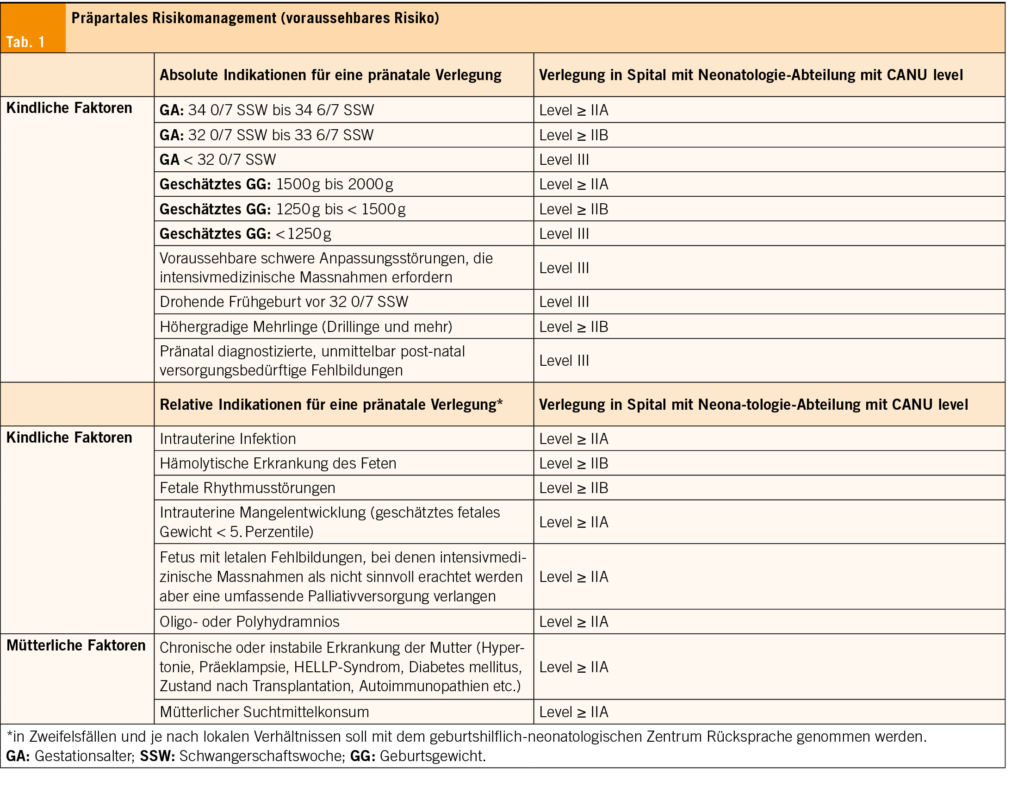
Einige Risikofaktoren können die Notwendigkeit von stabilisierenden Massnahmen beim Neugeborenen nach der Geburt erhöhen. In solchen Fällen ist eine intrauterine Verlegung in ein geburtshilflich-neonatologisches Zentrum (CANU Level III) angezeigt, um sicherzustellen, dass das Kind die erforderliche Reanimation und intensivmedizinische Betreuung erhalten kann (9, 10). Die primäre Verantwortung obliegt hierbei der geburtshilflichen Leitung und die Einhaltung der festgelegten Kriterien ist verbindlich (Tab. 1).
Bei allen Neugeborenen, die keine Reanimationsmassnahmen benötigen, soll sowohl nach einer vaginalen Geburt als auch nach einem Kaiserschnitt die Nabelschnur frühestens 60 Sekunden und spätestens 2 Minuten nach der vollständigen Entwicklung des Kindes abgenabelt werden. Dabei ist darauf zu achten, dass das Neugeborene währenddessen stimuliert wird, um das Einsetzen der Atmung zu unterstützen und so eine problemlose Transition zu ermöglichen. Die Spätabnabelung soll weder die frühe Betreuung des Neugeborenen (Abtrocknen, Stimulation zum ersten Atemzug, und sofortiger Haut-zu-Haut-Kontakt mit der Mutter) noch die Erhebung des 1-Minuten Apgar-Score beeinträchtigen. Falls bei 60 Sekunden die Atmung insuffizient oder die HF < 100/Min. ist, soll das Neugeborene abgenabelt und die Atemunterstützung begonnen werden (14). Ein verzögertes Abnabeln ist jedoch kontraindiziert, wenn der Gasaustausch über die Plazenta durch eine Plazentalösung, einen Nabelschnurprolaps, einen Nabelschnurabriss oder eine mütterliche Hämorrhagie beeinträchtigt ist, oder bei beeinträchtigter Adaptation mit Reanimationsbedarf. In diesen Situationen kann ein Ausstreichen (umbilical cord milking) der noch pulsierenden Nabelschnur als Alternative betrachtet werden. Eine Spätabnabelung zusammen mit einem Ausstreichen der Nabelschnur durchzuführen ist nicht vorteilhaft und wird nicht empfohlen (15, 16). Bedenken hinsichtlich der Position des Neugeborenen in Relation zum Plazentaniveau bei noch intakter Nabelschnur scheinen unbegründet zu sein; der plazento-neonatale Bluttransfer findet auch bei Positionierung des Kindes auf dem Bauch/Brust seiner Mutter statt (17).
Vorgehen bei gestörter Adaptation
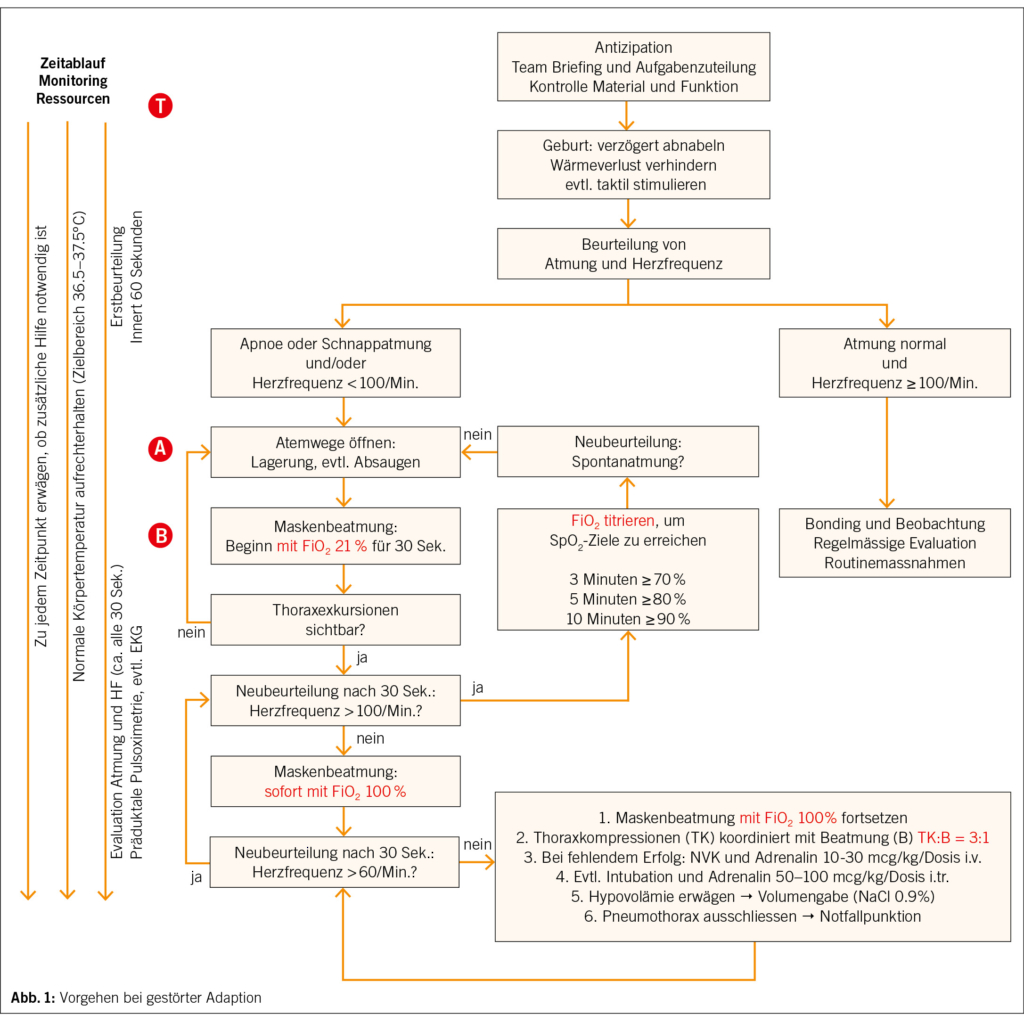
Falls die klinische Beurteilung zeigt, dass ein Neugeborenes keine regelmässige oder suffiziente Atmung aufweist, oder dass die Herzfrequenz < 100/Min. bleibt, kommen zu den Massnahmen, die bei einer normalen Adaptation durchgeführt werden, nämlich Thermoregulation (T), Öffnen der Atemwege (A, airway), je nach Zustand des Kindes weitere hinzu. Das Öffnen sowie das Offenhalten der Atemwege (A) und die Belüftung der Lungen (B, breathing) sind dabei die beiden wichtigsten Massnahmen in der neonatalen Reanimation. In den meisten Fällen genügen diese auch, um ein Kind zu stabilisieren. Die möglichen Schritte und deren Indikationen sind im Algorithmus zusammengefasst (Abb. 1). Folgend ein kurzer Kommentar zu den einzelnen Schritten:
T – Thermoregulation
• Unabhängig vom Gestationsalter besteht eine eindeutige Assoziation zwischen Hypothermie und neonataler Mortalität sowie Morbidität (18–21).
• Die Reanimation wird in einem warmen Raum durchgeführt (mindestens 25 °C). Luftzug wird vermieden; Fenster und Türen sind geschlossen.
• Der Wärmestrahler ist bereits 10 bis 15 Minuten vor Geburt eingeschaltet.
• Das Kind wird rasch abgetrocknet und in warmen Tüchern auf den Reanimationstisch unter den Wärmestrahler gebracht.
A – Öffnen der Atemwege
1. Korrekte Lagerung
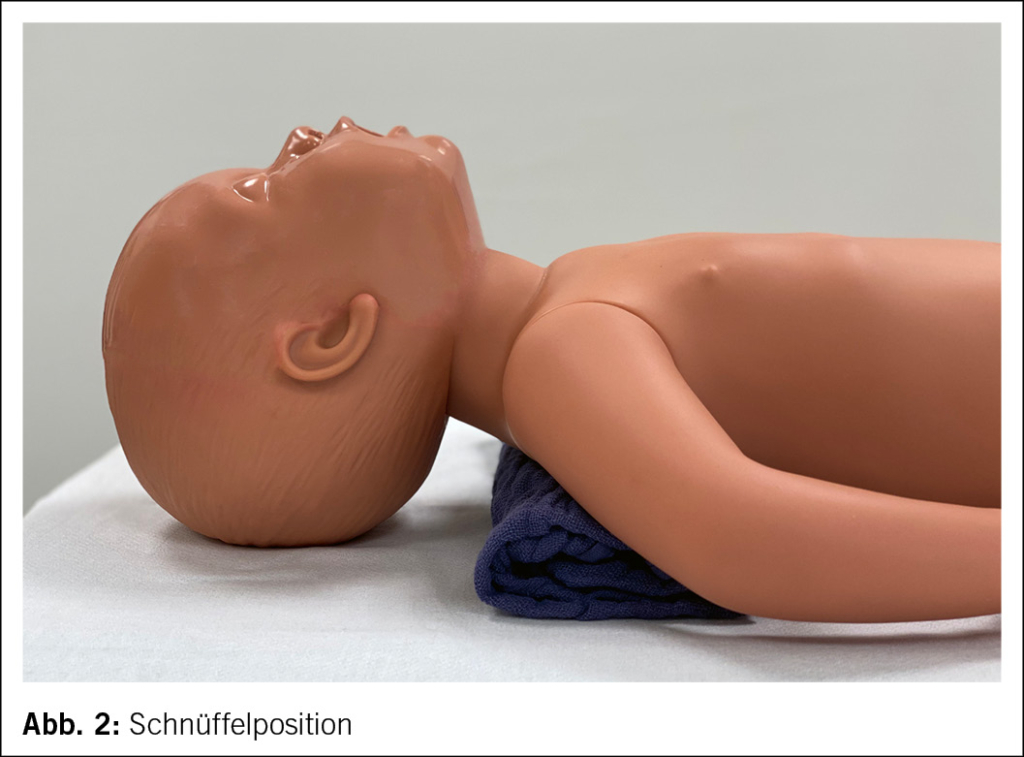
• Eine korrekte horizontale Lagerung auf dem Rücken mit dem Kopf in Mittelstellung mit leichter Deflexion (sog. Schnüffelposition, siehe Abb. 2) ist wichtig für optimal durchgängige Atemwege (21).
• Vermeidung von Flexion oder Hyperextension des Kopfes
• Ein Anheben des Unterkiefers (jaw thrust) kann das Öffnen und Offenhalten der Atemwege unterstützen sowie Maskenlecks vermindern.
• Durch eine kleine Windelrolle unter den Schultern können die Atemwege besser offengehalten werden.
2. Absaugen
• Absaugen ist nur dann notwendig, wenn die Atemwege verlegt sind.
• Katheter nicht in die Nase einführen: Verletzungsgefahr und Anschwellen der Nasenschleimhaut.
• Wiederholtes langes Absaugen erschwert das Einsetzen einer Spontanatmung. Die Berührung der Rachenhinterwand kann einen vagalen Reflex mit Bradykardie verursachen.
• Mekoniumhaltiges Fruchtwasser: Das intrapartale oropharyngeale Absaugen bei mekoniumhaltigem Fruchtwasser hat keinen Einfluss auf den Outcome des Neugeborenen, deshalb wird diese Intervention nicht mehr als Routinemassnahme empfohlen (22–25).
Ermitteln der Herzfrequenz
• Die zuverlässige Ermittlung der Herzfrequenz (HF) ist in der neonatalen Reanimation von zentraler Bedeutung, da einerseits die HF über Änderungen resp. Eskalation von Reanimationsmassnahmen bestimmt; andererseits ist ein Anstieg oder ein Verbleiben der HF > 100/Min. der wichtigste Parameter einer effektiven Ventilation und Oxygenation (26–28).
• Die HF ist initial am einfachsten durch Auskultation mittels Stethoskops über Herzspitze zu bestimmen.
• Die Palpation an der Basis der Nabelschnur soll nur behelfsmässig erfolgen, da sie mit einer bedeutenden Unterschätzung der reellen HF einhergeht (29, 30).
• Die Bestimmung der HF mittels Pulsoximeter ist genauer, braucht jedoch ca. 1 Minute für eine akkurate Messung (31).
B – Beatmung
Bei ungenügender oder fehlender Spontanatmung sowie Schnappatmung resp. bei Herzfrequenz < 100/Min. des Neugeborenen soll eine Maskenbeatmung mittels Beutel-Maske-System oder mittel T-Stück-Maske-System durchgeführt werden. Der Erfolg der Beatmung wird aufgrund folgender Kriterien beurteilt: sichtbare Thoraxexkursionen, Ansteigen der HF > 100/Min. und die Normalisierung der SpO2. Die Beatmung wird so lange fortgesetzt, bis das Neugeborene eine regelmässige und suffiziente Atmung aufgenommen hat und die HF > 100/Min. ist (7, 21).
Dieser Artikel hat einige wichtige Aspekte der Neugeborenenversorgung behandelt. Die enge Zusammenarbeit und gute Kommunikation zwischen Hebammen, Fachpersonen der Geburtshilfe, Pädiatrie und Anästhesie spielen eine entscheidende Rolle für die optimale Betreuung von Neugeborenen. Die konsequente Umsetzung dieser Empfehlungen, die kontinuierliche Weiter- und Fortbildung sowie alle 2–3 Jahre die Teilnahme an start4neo-Kursen bezüglich Standards und Fertigkeiten in der neonatalen Reanimation ist unerlässlich, um sicherzustellen, dass jedes Neugeborene die bestmögliche Betreuung erfährt.
Dr. med. Radhika Kothari 1
Prof. Dr. med. Jean-Claude Fauchère 2
1 Kinderspital Zentralschweiz – Luzerner Kantonsspital
KinderspitalHaus 33, 6000 Luzern
2 Universitätsspital Zürich
Klinik für Neonatologie
Frauenklinikstrasse 10, 8091 Zürich
Copyright Aerzteverlag medinfo AG
Kinderspital Zentralschweiz – Luzerner Kantonsspital
KinderspitalHaus 33
6000 Luzern
Die Autorenschaft hat keinen Interessenskonflikt im Zusammenhang mit diesem Artikel deklariert.
- Zusammenarbeit: Die optimale Betreuung von Neugeborenen erfordert eine enge Zusammenarbeit und gute Kommunikation zwischen Hebammen, Fachpersonen der Geburtshilfe, Pädiatrie und Anästhesie.
- Präpartales Risikomanagement: Das frühzeitige Erkennen von mütterlichen und kindlichen Risikofaktoren ermöglicht eine rechtzeitige Verlegung in spezialisierte Zentren, die über die erforderlichen Ressourcen verfügen.
- Spätabnabelung: Das verzögerte Abnabeln hat mehrere physiologische Vorteile für das Neugeborene und hat sich zum Goldstandard in der Erstversorgung von Neugeborenen entwickelt.
- Algorithmus bei gestörter Adaptation: Ein strukturierter Ansatz unterstützt das Management bei Anpassungsschwierigkeiten des Neugeborenen.
- Weiter- und Fortbildung: Die kontinuierlich Weiter- und Fortbildung und regelmässige Teilnahme an Schulungen wie start4neo-Kursen sind entscheidend, um die konsequente Umsetzung der
Empfehlungen sicherzustellen und die bestmögliche Betreuung
von Neugeborenen sicherzustellen.
1. Barber CA, Wyckoff MH. Use and efficacy of endotracheal versus intravenous epinephrine during neonatal cardiopulmonary resuscitation in the delivery room. Pediatrics 2006;118:1028-1034.
2. Bjorland PA, Øymar K, Ersdal HL, et al. Incidence of newborn resuscitative interventions at birth and short-term outcomes: a regional population-based study. BMJ Paediatr Open 2019;3:e000592.
3. Ersdal HL, Mduma E, Svensen E, et al. Early initiation of basic resuscitation interventions including face mask ventilation may reduce birth asphyxia related mortality in low-income countries: a prospective descriptive observational study. Resuscitation 2012;83:869-873
4. Halling C, Sparks JE, Christie L, et al. Efficacy of Intravenous and Endotracheal Epinephrine during Neonatal Cardiopulmonary Resuscitation in the Delivery Room. J Pediatr 2017;185:232-236
5. Niles DE, Cines C, Insley E, et al. Incidence and characteristics of positive pressure ventilation delivered to newborns in a US tertiary academic hospital. Resuscitation 2017;115:102-109
6. Perlman JM, Risser R. Cardiopulmonary resuscitation in the delivery room. Associated clinical events. Arch Pediatr Adolesc Med 1995;149:20-25.
7. Kattwinkel J, Perlman JM, Aziz K, et al. Part 15: Neonatal Resuscitation: 2010 American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Circulation 2010;122:S909-919.
8. Richmond S, Wyllie J. European Resuscitation Council Guidelines for Resuscitation 2010 Section 7. Resuscitation of babies at birth. Resuscitation 2010;81:1389-1399.
9. Girard T, Schmid S, Hösli I, et al. Neonatale Erstversorgung – Interdisziplinäre Empfehlungen zur Verlegung und Betreuung. Revision 2022. 2022:1-10
10. Neonatology SSo. Standards for Levels of Neonatal Care in Switzerland (CANU, Revision 2019) 2019. Available from: http://www.neonet.ch/e n/about-us/neonatology- units-switzerland.
11. Hooper SB, Binder-Heschl C, Polglase GR, et al. The timing of umbilical cord clamping at birth: physiological considerations. Matern Health Neonatol Perinatol 2016;2:4.
12. Ibrahim HM, Krouskop RW, Lewis DF, et al. Placental transfusion: umbilical cord clamping and preterm infants. J Perinatol 2000;20:351-354.
13. Rabe H, Diaz-Rossello JL, Duley L, et al. Effect of timing of umbilical cord clamping and other strategies to influence placental transfusion at preterm birth on maternal and infant outcomes. Cochrane Database Syst Rev 2012:Cd003248.
14. Rabe H, Mercer J, Erickson-Owens D. What does the evidence tell us? Revisiting optimal cord management at the time of birth. Eur J Pediatr 2022;181:1797-1807
15. McAdams RM, Fay E, Delaney S. Whole blood volumes associated with milking intact and cut umbilical cords in term newborns. J Perinatol 2018;38:245-250
16. Upadhyay A, Gothwal S, Parihar R, et al. Effect of umbilical cord milking in term and near term infants: randomized control trial. Am J Obstet Gynecol 2013;208:120.e121-126.
17. Vain NE, Satragno DS, Gorenstein AN, et al. Effect of gravity on volume of placental transfusion: a multicentre, randomised, non-inferiority trial. Lancet 2014;384:235-240.
18. Lapcharoensap W, Lee H. Temperarure management in the delivery room and during neonatal resuscitation. NeoReviews 2016;17:e454-e462.
19. Perlman JM, Wyllie J, Kattwinkel J, et al. Part 7: Neonatal Resuscitation: 2015 International Consensus on Cardiopulmonary Resuscitation and Emergency Cardiovascular Care Science With Treatment Recommendations (Reprint). Pediatrics 2015;136 Suppl 2:S120-166.
20. Wyckoff MH, Aziz K, Escobedo MB, et al. Part 13: Neonatal Resuscitation: 2015 American Heart Association Guidelines Update for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care (Reprint). Pediatrics 2015;136 Suppl 2:S196-218.
21. Madar J, Roehr CC, Ainsworth S, et al. European Resuscitation Council Guidelines 2021: Newborn resuscitation and support of transition of infants at birth. Resuscitation 2021;161:291-326.
22. Vain NE, Szyld EG, Prudent LM, et al. Oropharyngeal and nasopharyngeal suctioning of meconium-stained neonates before delivery of their shoulders: multicentre, randomised controlled trial. Lancet 2004;364:597-602.
23. Velaphi S, Vidyasagar D. Intrapartum and postdelivery management of infants born to mothers with meconium-stained amniotic fluid: evidence-based recommendations. Clin Perinatol 2006;33:29-42, v-vi.
24. Wiswell TE, Gannon CM, Jacob J, et al. Delivery room management of the apparently vigorous meconium-stained neonate: results of the multicenter, international collaborative trial. Pediatrics 2000;105:1-7
25. American College of Obstetricians and Gynecologists, Practice CoO. Committee Opinion No 689: Delivery of a Newborn With Meconium-Stained Amniotic Fluid. Obstet Gynecol 2017;129:e33-e34
26. Linde JE, Perlman JM, Øymar K, et al. Predictors of 24-h outcome in newborns in need of positive pressure ventilation at birth. Resuscitation 2018;129:1-5.
27. Linde JE, Schulz J, Perlman JM, et al. The relation between given volume and heart rate during newborn resuscitation. Resuscitation 2017;117:80-86.
28. Linde JE, Schulz J, Perlman JM, et al. Normal Newborn Heart Rate in the First Five Minutes of Life Assessed by Dry-Electrode Electrocardiography. Neonatology 2016;110:231-237.
29. Kamlin CO, O’Donnell CP, Everest NJ, et al. Accuracy of clinical assessment of infant heart rate in the delivery room. Resuscitation 2006;71:319-321.
30. Owen CJ, Wyllie JP. Determination of heart rate in the baby at birth. Resuscitation 2004;60:213-217.
31. van Vonderen JJ, Hooper SB, Kroese JK, et al. Pulse oximetry measures a lower heart rate at birth compared with electrocardiography. J Pediatr 2015;166:49-53.
info@gynäkologie
- Vol. 14
- Ausgabe 5
- Oktober 2024