- Heterotope Zervixschwangerschaft mit parazervikaler Lokalisation
Eine heterotope Zervixschwangerschaft nach spontaner Konzeption ist ein extrem seltenes Ereignis. Es besteht ein hohes Blutungsrisiko, daher ist eine frühzeitige Diagnosestellung und eine individuelle Therapieplanung erforderlich. Dieser Fall beschreibt die Diagnose und Therapie einer heterotopen Zervixschwangerschaft nach spontaner Konzeption.
Eine Zervixschwangerschaft nach spontaner Konzeption ist mit < 1% aller ektopen Schwangerschaften ein seltenes Ereignis (1). Ihr Vorkommen ist komplikationsträchtig und kann zu sehr starken Blutungen bis hin zu Bluttransfusionen und zur Hysterektomie führen. Plazentationsstörungen und Gefässaberrationen der intracavitären Schwangerschaft kommen in diesem Zusammenhang ebenfalls gehäuft vor (2). Eine frühzeitige Diagnosestellung durch verbesserte Ultraschalltechniken und eine frühzeitige Intervention führt zu einer signifikanten Verringerung der Komplikationen. Durch das meist frühe Auftreten von Symptomen wie Blutungen, erfolgt die Diagnose am häufigsten zwischen 5 und 8 Schwangerschaftswochen (3).
Als heterotope Gravidität wird das simultane Auftreten einer intra- und extrauterinen Schwangerschaftsanlage bezeichnet. Die Angaben zur Häufigkeit variieren zwischen 1:2600 und 1:30 000. Das Risiko erhöht sich auf bis zu 1:100 nach assistierter Reproduktion und auf 1:4000 bis 1:80 000 nach vorangegangener Tubargravidität, PID (pelvic inflammatory disease) oder bei Endometriose. Weitere Risikofaktoren sind Intrauterinpessare und Status nach Sectio. Auch ein höherer Nikotinkonsum ist für eine Risikoerhöhung verantwortlich (4). Die meisten heterotopen Anlagen befinden sich in den Tuben.
Bei asymptomatischen Frauen mit vorliegender intrauteriner Schwangerschaft wird die heterotope Schwangerschaftsanlage initial häufig übersehen (5).
Die heterotope Zervixschwangerschaft ist extrem selten. In der Literatur gibt es hierzu lediglich einzelne Fallbeschreibungen. Das Vorkommen nach spontaner Konzeption ist eine Rarität. Die Vorgehensweisen zur Therapie sind sehr heterogen. Es wurde verschiedentlich versucht, die Zervixschwangerschaft medikamentös durch Instillation von Kaliumchlorid oder operativ durch Aspiration zu behandeln. Blutungskomplikationen aus der Zervix wurden mit Ballonkathetereinlage oder Cerclagenähten begegnet (6). In einigen Fällen wurde versucht, die intrauterine Schwangerschaft zu erhalten, was in einer retrospektiven Analyse zu 14 Lebendgeburten bei 39 beschriebenen Fällen führte (7).
Fallvorstellung
Eine 34 Jährige IG/0P wurde in der 11+5 Schwangerschaftswoche (SSW) mit der Verdachtsdiagnose einer heterotopen Zervixschwangerschaft vorgestellt. In der Anamnese hatte sie eine laparoskopische Ovarialzystenenukleation und eine laparoskopische Appendektomie. Anamnestisch bestand eine nicht näher bezeichnete und derzeit nicht therapierte Endometriose. Weiter bestand ein Nikotinabusus von 17 pack years und ein Alkoholkonsum, den die Patientin aber negierte. Sie war nun ungewollt spontan schwanger geworden. Es bestanden keine Symptome.
Befunde
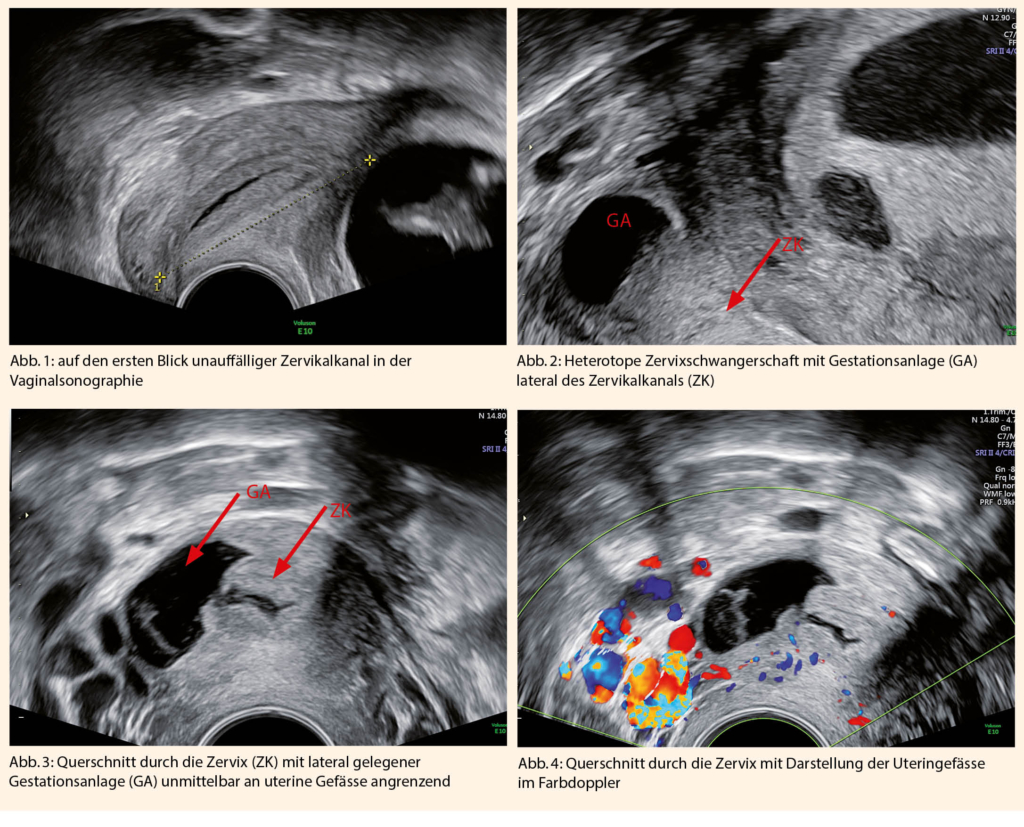
Auch hier bestand die Situation, dass die zervikale Anlage nicht auf einen ersten Blick zu erkennen war (Abb.1). Es präsentierte sich ein vitaler, sonomorphologisch unauffälliger und zeitgerechter Fetus mit regelrechter intrauteriner Implantation mit einer Scheitel-Steiss-Länge von 46 mm und einer unauffälligen Morphologie. Gleichzeitig stellte sich eine missed Abortion im caudalen Drittel der Zervix rechts lateral mit einer avitalen Embryonalanlage und einer Scheitel-Steiss-Länge von 10 mm dar. (Abb. 2)
Besonders war die Lokalisation der Zervixschwangerschaft. In den bisher publizierten Fällen war sie zentral in der Zervix gelegen. In diesem Fall lag sie im caudalen Drittel der Zervix mit einer lateralen Unterbrechung der Kontinuität der Zervixwand wodurch die Trophoblastgrenze unmittelbar an die aufsteigenden rechten Uteringefässe (Abb. 3 und 4) angrenzte. Gleichzeitig war sie von Abdominalsonographisch sowie in der Standardeinstellung des Zervikalkanals nicht ohne weiteres zu erfassen.
Therapieoptionen
Verschiedene Therapiealternativen wurden mit der Patientin besprochen:
- Austragen der Schwangerschaft unter engmaschiger Überwachung bei erhöhtem Blutungsrisiko. Gegebenenfalls Anlage von Cerclagenähten zur Blutungskontrolle
- Fetozid des vitalen Fetus durch intrakardiale KCL Instillation mit anschliessender Methotrexat (MTX) Multidose-Therapie
- Saugkürettage im Intervall
- Reevaluation nach Bedenkzeit bei ambivalentem Desiderium
Vorgehen
Die Patientin war unerwartet und ungewollt schwanger geworden. Sie stand der Schwangerschaft ambivalent gegenüber und tendierte dazu, einen Schwangerschaftsabbruch zu machen. Aufgrund der Komplexität der Situation konnte sie aber keine schnelle Entscheidung treffen.
Die Patientin wünschte nach einwöchiger Bedenkzeit eine definitive Beendigung der Schwangerschaft. Diese wurde beim vitalen intrauterinen Fetus mit einer 2 ml KCL Injektion intrakardial initiiert. Nach einer ca. 20 Sekunden anhaltenden Asystolie kam es zu einer zwei Minuten andauernden Bradykardie, bis der Fetus schliesslich wieder eine normale Herzfrequenz hatte. Da sich die erste Punktion aus verschiedenen Gründen sehr schwierig gestaltet hatte, wurde die Re-Punktion unter Analgosedierung in einem operativen Setting durchgeführt. Diese gelang dann bei schmerzfreier Patientin, entspannter Bauchdeckenmuskulatur und sediertem Fetus ohne erneute Zwischenfälle.
Im Anschluss wurde der Patientin zweimal MTX mit 1 mg/kg Körpergewicht im einwöchigen Intervall gegeben. Vor der zweiten und dritten Konsultation wurden jeweils ein Labor mit HCG-Verlauf und eine Ultraschalluntersuchung durchgeführt.
Es wurden insgesamt zwei Gaben MTX 75 mg im. appliziert. Wir haben diese Vorgehenseise gewählt weil die Erfolgsraten von MTX alleine bei einem HCG über 10.000 IU/l und positiver Herzaktion nicht gut sind und eine Kombination diese verbessert (8).
Nach zwei Wochen, in der rechnerisch 14 6/7 SSW wurde bei deutlich sinkendem HCG, beginnenden uterinen Kontraktionen und beginnenden sonographischen Ablösungszeichen der intrauterinen Plazenta eine Saugkürettage nach einem Zervixpriming mit 400 µg Cytotec® (Misoprostol) intravaginal durchgeführt. Hierbei wurde darauf geachtet, den Sog erst intrauterin zu applizieren, da es das Ziel war, die Zervixschwangerschaft mit weiterhin unverändert darstellbarem Gefässreichtum untangiert in Situ zu belassen.
Der Eingriff liess sich ohne Komplikationen vor allem ohne nennenswerten Blutverlust durchführen. Die HCG-Verlaufskontrollen bis zu einem negativen Wert, sowie die sonographischen Verlaufskontrollen wurden im Anschluss vom zuweisenden Kollegen extern durchgeführt, da die Patientin einen über 2-stündigen Anfahrtsweg hatte. In der Folge liess sich in den Kontrollen in der Zervix nur noch eine kleine residuale zystische Struktur darstellen. Die Patientin war beschwerdefrei und hatte keine atypischen Blutungen.
Chefärztin Geburtshilfe Kantonsspital Graubünden
Frauenklinik Fontana
Departement Gynäkologie und Geburtshilfe
Lürlibadstrasse 118
7000 Chur
carolin.blume@ksgr.ch
Die Autorin hat keine Interessenkonflikte in Zusammenhang mit diesem Artikel.
- Eine Heterotope Zervixschwangerschaft ist ein extrem seltenes Ereignis und erfordert eine individuelle Therapiestrategie.
- Das Risiko einer vaginalen Blutung ist bereits in der Frühschwangerschaft sehr hoch und limitiert den Erhalt der Schwangerschaft.
- Eine intrauterine Gravidität birgt die Gefahr, dass die zusätzliche extrauterine Gravidität initial übersehen wird
- Bei heterotopen Schwangerschaftsanlagen kommen Plazentationsstörungen der intrauterin gelegenen Schwangerschaft häufiger vor
1. Gun M, Mavrogiorgis M. Cervical ectopic pregnancy: a case report and literature review. Ultrasound Obstet Gynecol 2002;19:297–301
2. Saito K, Fukami M, Miyado M, Ono I, Sumori K. Case of heterotopic cervical pregnancy and total placenta accreta after artificial cycle frozen-thawed embryo transfer. Reprod Med Biol. 2018;17:89-92.
3. Tal J, Haddad S, Gordon N, Timor-Tritsch I. Heterotopic pregnancy after ovulation induction and assisted reproductive technologies: a literature review from 1971 to 1993. Fertil Steril 1996; 66: 1–12.
4. Diesch. Heterotope Schwangerschaft – eine aktuelle Literaturübersicht
5. Speculum – Zeitschrift für Gynäkologie und Geburtshilfe 2005; 23 (1) 17-17
6. Zinn HL, Cohen HL, Zinn DL. Ultrasonographic diagnosis of ectopic pregnancy: importance of transabdominal imaging. J Ultrasound Med 1997; 16: 603–7.
7. Faschingbauer F, Mueller A, Voigt F, Beckmann M, Goecke T. Treatment of heterotopic cervical pregnancies. Fertil Steril. 2011; 95: 9-13
8. Moragianni VA, Hamar BD, McArdle C, Ryley DA. Management of a cervical heterotopic pregnancy presenting with first-trimester bleeding: case report and review of the literature. Fertil Steril. 2012;98: 89‐94
9. Bai SW, Lee JS, Park JH, Kim JY, Jung KA, Kim SK,Park KH. Failed methotrexate treatment of cervical pregnancy. Predictive factors. J Reprod Med. 2002;47(6):483- 488.
info@gynäkologie
- Vol. 10
- Ausgabe 1
- Februar 2020