- Intrapartaler Ultraschall: Standard of care im Gebärsaal?
Im Gebärsaal kann Ultraschall seine Stärken als Bildgebungs-Modalität ausspielen, da er schnell verfügbar, einfach anzuwenden und nicht-invasiv ist. Entsprechend haben sich über die letzten Jahre verschiedene Ansätze und Messgrössen für Ultraschall im Gebärsaal bzw. unter Geburt entwickelt. Die meisten Studien der letzten Dekade hierzu haben gemein, dass sie jeweils einen Teil-Aspekt beleuchteten und limitiert waren durch nur kleine Fallzahlen. Jedoch konnten die Arbeiten zeigen, dass der Ultraschall im Vergleich zur digitalen Untersuchung akkurater und objektiver ist, insbesondere bei der Diagnose der Position und Höhenstand des Kopfes. Eine Verbesserung des maternalen und perinatalen Outcomes durch intrapartalen Ultraschall konnte bislang nicht gezeigt werden. Entsprechend stellt der intrapartale Ultraschall einen Faktor dar, der im Kontext zum Gesamtbild und der klinischen Untersuchung gesehen werden sollte. Umso wichtiger ist daher die korrekte Anwendung und die Kenntnis der Aussagekraft.
In the delivery room, ultrasound can play to its strengths as an imaging modality because it is readily available, easy to use, and non-invasive. Accordingly, various approaches of ultrasound in the delivery room have been developed over the past years. Most of the literature has in common that it only focuses on one aspect and is limited by small case numbers. An improvement of the outcome by intrapartum ultrasound has not been demonstrated so far. Accordingly, intrapartum ultrasound is a factor that has to be seen in the context of the overall picture and the clinical examination. Therefore, correct application and knowledge of the significance are all the more important.
Key Words: Intrapartum ultrasound, transperineal ultrasound, angle of progression
Wer kennt die Situation im Dienst nicht? Zunächst sah der Geburtsverlauf bei der Erstgebärenden noch unauffällig aus. Doch kurz nach der Übergabe und einem neuen Team, ein kritischer Blick von Seiten der Hebamme. Der Geburtsfortschritt ist plötzlich alles andere als rosig. Spätestens bei einem (viel zu) hohen Vakuum wünscht man sich, man hätte objektivierbare Fakten über den Geburtsfortschritt (gehabt).
Traditionell ist Geburtshilfe eine manuelle (Kunst-)Fertigkeit, und Befunde werden digital erhoben. Damit ist die Untersuchung a priori subjektiv. Durch den intrapartalen Ultraschall kommt nun eine Untersuchungsmodalität hinzu, die versucht, einen höheren Grad an Objektivierbarkeit zu erreichen.
Inwieweit dies erfüllt werden kann, welche Techniken sich bewährt haben und wie die Datenlage ist, soll im Folgenden überblicksweise dargestellt werden.
Transabdominaler Ultraschall
Mittels des transabdominellen Zugangs können fetale Lage, Poleinstellung und Stellung, Haltung und Einstellung beurteilt werden. Hierbei ist Ultraschall der klinischen Untersuchung überlegen, sollte aber nicht als deren Ersatz, sondern als Ergänzung verstanden werden. Dies kann der Arbeit der Hebamme dienen (z.B. bei der Lagerung), als Abschätzung des Geburtsverlaufs wie auch der Planung einer (vaginal-) operativen Entbindung. Wie Sherer et al. an 102 Patientinnen zeigten, betrug die Fehlerquote der vaginalen Untersuchung 76% verglichen mit der Ultraschalluntersuchung zur Beurteilung der Einstellung (1). Akmal et al. zeigten an 60 Fällen, dass die Einstellung mittels vaginaler Untersuchung von der tatsächlichen Einstellung im Ultraschall in 27% der Fälle um >90° abwich, in mehr als der Hälfte davon sogar um 135-180° (2).
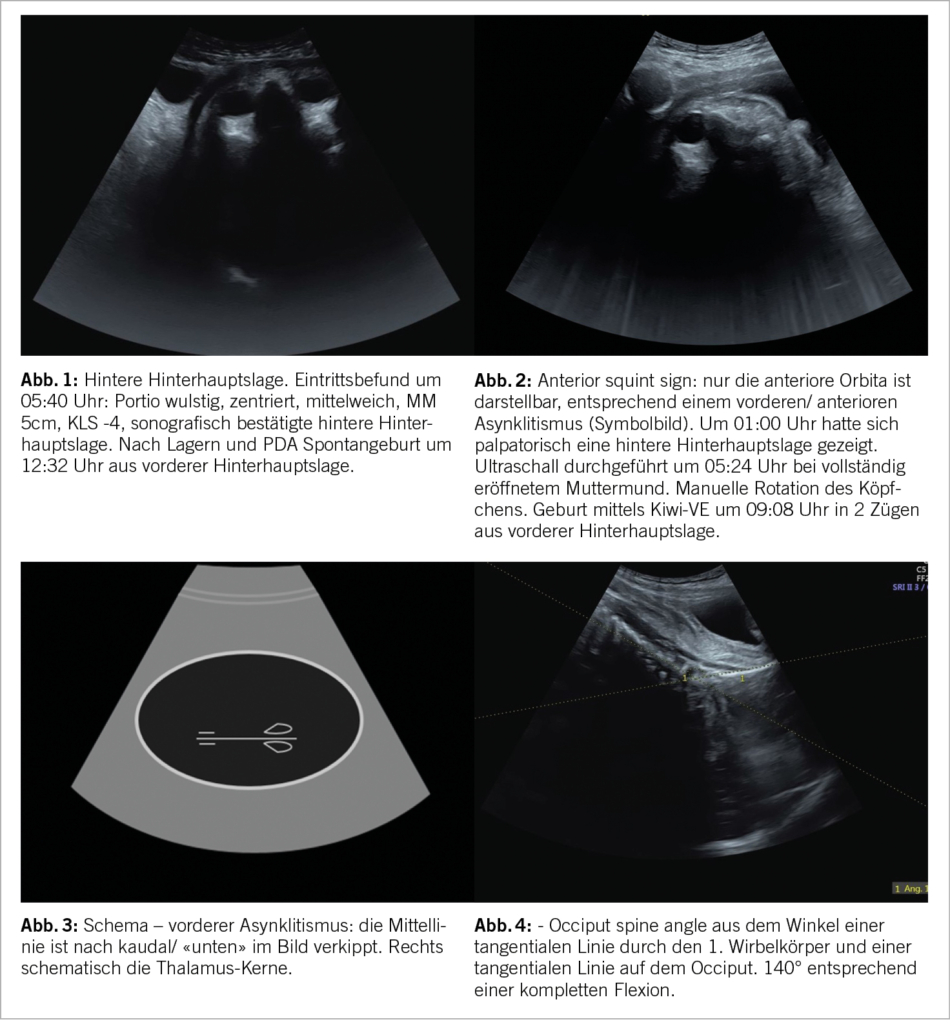
Der Ultraschallkopf wird suprasymphysär aufgesetzt. Mit einem Transversalschnitt lassen sich (nach weiter kranial gewinkelt) die Wirbelsäule und damit die Stellung, weiter nach unten gewinkelt der Kopf im Transversalschnitt darstellen. Dies ermöglicht eine Beurteilung der Einstellung (Abb. 1).
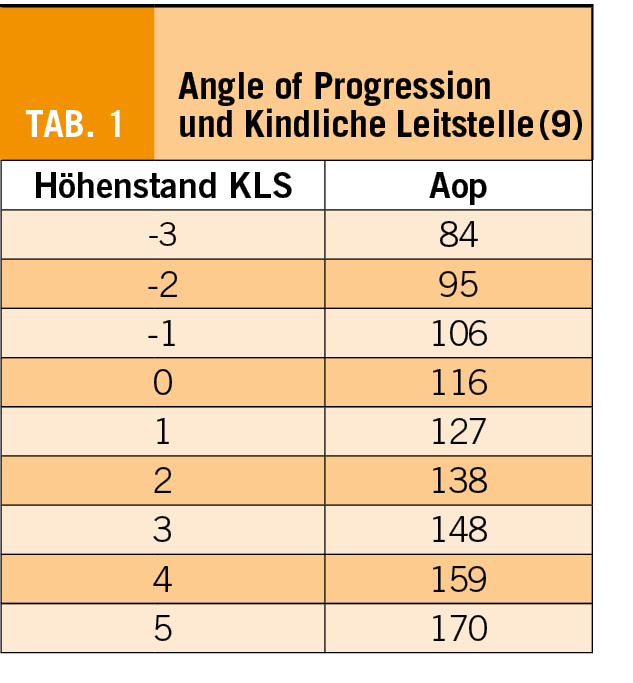
Dabei sollte auch auf Falx, Thalamus und die Orbitae geachtet werden: mit diesem Zugang ist die Beurteilung einer Scheitelbeineinstellung möglich (Abb. 3). Malvasi et al. beschreiben zur Detektion eines Asynklitismus das «squint sign» («Schiel-Zeichen», Abb. 2) und das «thalamic sunset sign» (3, 4), ausserdem ist die Falx im Falle eines Asynklitismus nach kaudal (vorderer Asynklitismus) bzw. kranial (hinterer Asynklitismus) verschoben.
Mittels eines suprasymphysären sagittalen Schnitts lassen sich mütterliche Blase und Symphyse sowie kindlicher Kopf und, ggf. paramedian, noch die fetale Wirbelsäule – oder aber Gesicht – darstellen (Abb. 4).
Ghi et al. prägten 2016 den Begriff «Occiput-Spine-Angle» zur Diagnose einer Deflexionshaltung (5).
Hierbei wird eine Linie tangential durch das Occiput und tangential durch den ersten Wirbelkörper gelegt.
In einer Multicenter-Bestätigungsstudie legten die Autoren den cut-off von 109° fest, unterhalb dessen ein Kaiserschnitt wahrscheinlicher war als bei einem Winkel >109° (6). Auch bei einer occipito-posterioren Einstellung war die sonografische Bestimmung der (De)Flexion möglich mittels des chin-to-chest-angles.
Transperinealer Ultraschall
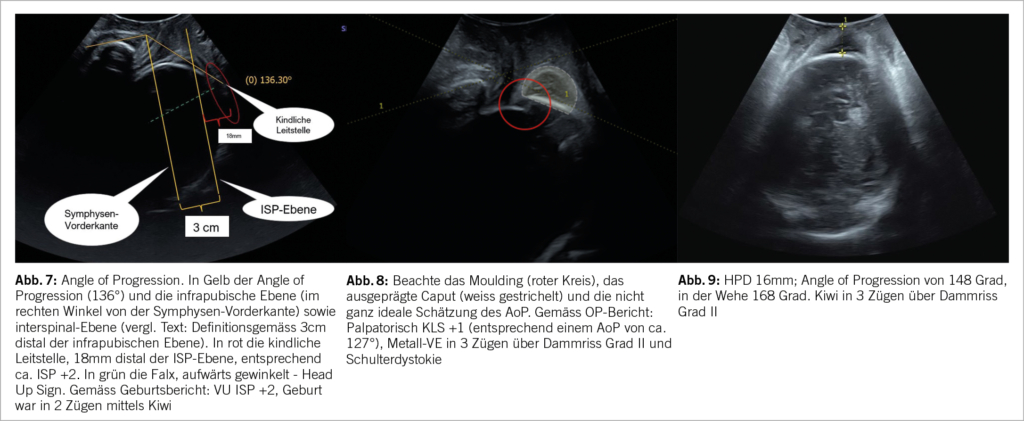
Beim transperinealen Ultraschall (TPUS) wird die Ultraschallsonde mit einem Kondom oder, pragmatisch, mit einem Handschuh bezogen und mittig zwischen die Labia positioniert. Je nach Messgrösse ist die Ausrichtung der Sonde horizontal oder vertikal.
In den letzten 20 Jahren erschienen zahlreiche Arbeiten zum Einsatz von Ultraschall in der Austreibungsperiode, mit dem Ziel, die Wahrscheinlichkeit einer vaginalen bzw. Vaginal-operativen Entbindung abzuschätzen. Die Messgrössen, die sich dabei in letzter Zeit etabliert haben, sind der AoP (Angle of Progression), «head direction» und HPD (Head Perineal Distance).
Angle of Progression
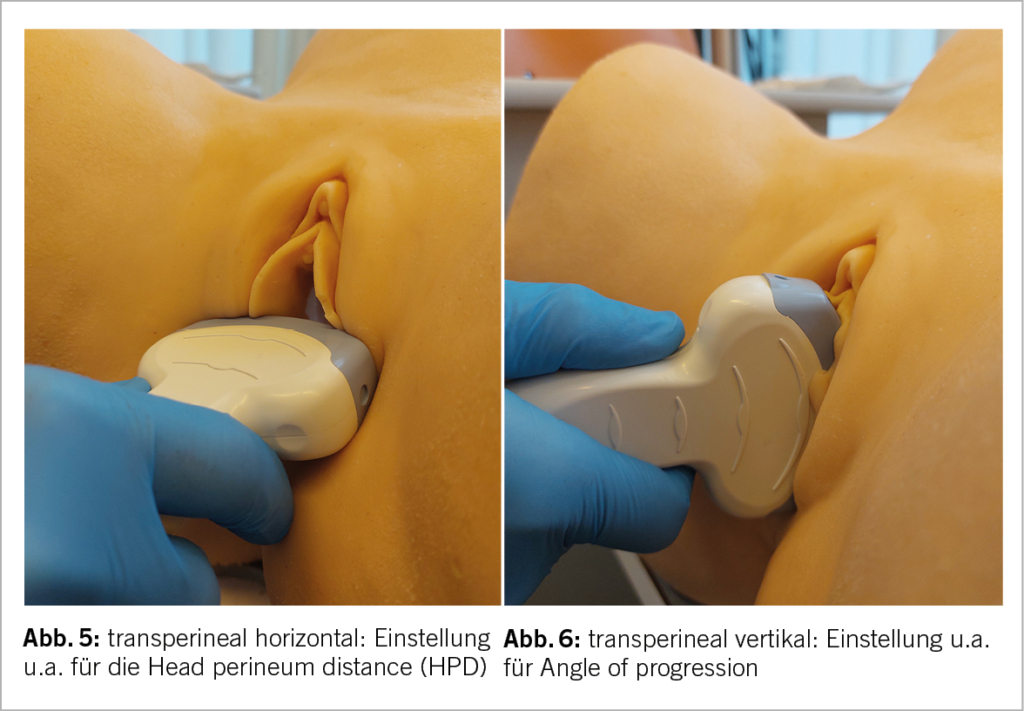
Der Angle of Progression (AoP) beschreibt eine Einstellung mittels sagittalem Transperinealschall. Initial als Angle of Descent bezeichnet, wurde er 2009 von Barbera eingeführt als objektives Mass für den Geburtsfortschritt (7). Bereits 2006 korrelierten Henrich et al. die ultrasonografischen Landmarks mittels transperinealem Ultraschall mit einer dreidimensionalen computertomografischen Becken-Rekonstruktion und zeigten, dass die Interspinalebene (ISP) eine Linie 3cm distal der infrapubischen Linie, d.h. der Symphysen-Vorderkante darstellt (8) (Abb. 7).
Tutschek et al. verglichen in einer der ersten Arbeiten 2013 an 106 Fällen die Korrelation der unterschiedlichen sonografischen Marker mit Palpation (9). Sie fanden eine gute Korrelation der sonografischen Marker untereinander sowie eine moderate Korrelation der Marker mit Palpation. Dennoch wird diese Arbeit und die Tabelle draus häufig zitiert als Referenz für die Korrelation von AoP mit palpiertem Höhenstand der kindlichen Leitstelle (Tab. 1).
Für eine korrekte Messung des AoP wird der Ultraschallkopf positioniert wie in Abb. 6 und idealerweise so gewinkelt, dass die Symphyse horizontal im Bild verläuft. Eine Linie wird durch die Längsachse der Symphyse gelegt, eine zweite tangential durch das distale Ende der Symphyse (das Ende des hypoechogenen Bereiches) und über das Occiput. Dabei ist zu beachten, dass der AoP vor allem für eine occipito-anteriore Einstellung etabliert ist und dass die Tangente über den knöchernen Teil gelegt wird, nicht z.B. über ein etwaiges Geburtsgeschwulst (Abb. 8). Der AoP ist der Winkel zwischen diesen 2 Linien. Im Laufe der Zeit hat sich in mehreren Studien der AoP von 120° als ISP-Ebene etabliert (10), wobei Iliescu et al. sogar einen Fallbericht präsentieren, in dem sie eine Patientin unter Geburt mit einem Vaginalbefund von palpatorisch interspinaler kindlicher Leitstelle mittels MRI untersuchten und unmittelbar danach mittels transperinealem Ultraschall. Sie korrelierten hierbei palpatorisch und auch MR-tomografisch bestätigt die ISP-Ebene mit einem AoP von 120° (11).
Während ebenfalls gut anerkannt ist, dass der AoP eine akkurate Sensitivität für «complicated or failed vaginal operative delivery» (12) hat, bleibt der genaue Winkel für eine «einfache» oder spontane Entbindung kontrovers. In der ersten Arbeit zu dem Thema beschrieben Kalache et al. (an einer Fallserie von 26 Entbindungen!), dass bei einem AoP >120° die Wahrscheinlichkeit für eine einfache Vakuumentbindung oder Spontangeburt bei über 90% lag (13), Katzir et al. beschrieben an 191 Entbindungen, dass bei einem AoP >127° die Rate an vaginalen Entbindungen bei 89% lag (14). Wenn man nun dem MR-Fallbericht von Iliescu Glauben schenken darf, dann wünscht man sich doch in jedem Fall bei einer vaginal-operativen Entbindung einen Höhenstand von «mindestens» Interspinal. In der Praxis bewährt hat sich zudem die Messung des AoP sowohl in Ruhe als auch im Weh; durch die Änderung zwischen den beiden Messungen ergibt sich ein guter Eindruck für die Dynamik der kindlichen Leitstelle. Nach Lau et al. (15) ergibt sich für die Änderung des AoP in Ruhe bzw. im Weh >15° eine Sensitivität von 73% für die Unterscheidung zwischen Vaginal-operativer und Schnitt-Entbindung. Chan und Lau bieten eine gute Übersicht über die Literatur zum AoP und verwendete cut-offs für «schwierige» Entbindungen (16): Ein AoP von 135° als Faustregel für erfolgreiche vaginale Entbindungen scheint aus der Erfahrung hierbei am realistischsten.
Head Direction
Die «head direction» definierten Tutschek et al. 2011 als die längste sichtbare Achse des fetalen Köpfchens (in der Regel die Falx); zeigte diese nach oben wurde dies als «head up» bezeichnet (17). (vergl. auch Bild 7, die grün gestrichelte Linie). Ein positives Head up Sign korreliert gut mit einer einfachen und erfolgreichen operativ-vaginalen Entbindung.
Head Perineum Distance
Für die head perineum distance (HPD) wird der Ultraschallkopf quer aufgesetzt wie in Abbildung 5. Das Gewebe wird so weit komprimiert wie möglich. Die HPD stellt die Distanz zwischen Ultraschallkopf und kindlichem Schädel dar. Ein HPD von 35-36mm wird als Interspinalebene angesehen (10). Fraser zeigten an 150 Geburten, dass ein HPD <40mm mit einer Rate an vaginalen Entbindungen von 92% einhergeht (18). In einer Multicenter-Studie mit 222 Entbindungen zeigten Kahrs et al., dass eine vaginal-operative bei einem HPD <25mm schneller ging als >25mm(19). Die Sectiorate bei HPD <25mm lag bei 1%, >25mm bei 12%, bei HPD <35mm bei 4% und bei HPD >35mm bei 22% (19).
Die Patientinnen-Perspektive
Unter Patientinnen scheint intrapartaler Ultraschall guten Anklang zu finden: in einer Umfrage unter 200 Wöchnerinnen nach intrapartalem Ultraschall wurde der Ultraschall als signifikant angenehmer als ein transvaginal-Ultraschall, vaginale Untersuchung oder Zervix-Abstrich beschrieben. 67% der Patientinnen berichteten einen höheren Grad an Selbstsicherheit, wenn sie am Ultraschallbildschirm den erhobenen Untersuchungsbefund nachvollziehen konnten (20).
In einer Studie von 215 Patientinnen wurde der Geburtsfortschritt sowohl mittels Vaginaluntersuch als auch mittels Ultraschall beurteilt. 87 % der Patientinnen gaben an, dass sie bei Ihrer nächsten Geburt Ultraschall gegenüber der manuellen Untersuchung präferieren würden (21).
In einer Fokusgruppe wurden 21 Hebammen und 29 Patientinnen zu ihren Ansichten zu intrapartalem Ultraschall befragt. 86% der Patientinnen sahen intrapartalen Ultraschall positiv, verglichen mit 34% der Hebammen (22).
Fazit
Intrapartaler Ultraschall ist ein exzellentes Hilfsmittel – nicht weniger, aber aktuell nicht mehr.
Entsprechend hierzu auch die Feststellung der ISUOG in ihrer Guideline zum intrapartalen Ultraschall: «We do not imply or suggest that ultrasound in labor is a necessary standard of care» (23) – Ultraschall ist kein notwendiger Standard of care, jedoch in vielerlei Hinsicht hilfreich. Er sollte als eine wichtige Zusatzinformation im Kontext der vaginalen Untersuchung und der klinischen Gesamtsituation gesehen werden, jedoch nicht als alleinige Entscheidungsgrundlage. Dabei sollte im Idealfall eine Kombination aus mehreren Messgrössen zurate gezogen werden. Dies deckt sich auch mit Empfehlungen von ISUOG (23), der World Association of Perinatal Medicine (10) und der AWMF (24). Zur richtigen Anwendung braucht es Übung. Es lohnt sich deshalb, die intrapartale Ultraschalluntersuchung routinemässig durchzuführen. Nur so verfügt man im Ernstfall über ausreichend Expertise und kann den Befund entsprechend interpretieren. Am Geburtszentrum Luzern wird der intrapartale transperineale Ultraschall mit Bestimmung des AoP, Head direction und HPD seit 2016 routinemässig durchgeführt. Wir haben dazu auch eine SOP verfasst, die unter www.obsgyn-wiki.ch frei zugänglich ist. Unsere Erfahrungen sind durchwegs positiv.
Copyright bei Aerzteverlag medinfo AG
Oberarzt, Fellow Fetomaternale Medizin
Luzerner Kantonsspital, Frauenklinik
Spitalstrasse
6000 Luzern 16
Chefarzt Geburtshilfe und Fetomaternale Medizin
Co-Leitung Perinatalzentrum Luzern
Frauenklinik Luzerner Kantonsspital
Spitalstrasse
6000 Luzern 16
markus.hodel@luks.ch
Die Autoren haben keine Interessenkonflikte im Zusammenhang mit diesem Artikel deklariert.
◆ Die Sonografie ist im Vergleich zur digitalen Palpation akkurater und reproduzierbarer. Intrapartaler Ultraschall gilt aktuell als ideale Ergänzung der klinischen manuellen Untersuchung
◆ Ein intrapartaler transabdominaler und transperinealer Zugang sowie Ultraschall in Ruhe und im Weh ergibt eine gute Übersicht
◆ Ein AoP >120° und HPD <35mm entspricht unterhalb der Interspinal-Ebene.
◆ Besonders bei protrahierten Verläufen und schwierigen Palpationsbefunden Ultraschall einsetzen, nach Fehleinstellungen/-haltungen suchen.
◆ Vor einer vaginal-operativen Entbindung kann der Ultraschall helfen, die Schwierigkeit und die Wahrscheinlichkeit eines erfolgreichen Eingriffs abzuschätzen. Dies ermöglicht ein besseres «Shared Decision Making» mit den werdenden Eltern.
1. Sherer DM, Miodovnik M, Bradley KS, Langer O. Intrapartum fetal head position I: comparison between transvaginal digital examination and transabdominal ultrasound assessment during the active stage of labor. Ultrasound Obstet Gynecol [Internet]. 2002 Mar;19(3):258–63. Available from: http://www.ncbi.nlm.nih.gov/pubmed/11896947
2. Akmal S, Kametas N, Tsoi E, Hargreaves C, Nicolaides KH. Comparison of transvaginal digital examination with intrapartum sonography to determine fetal head position before instrumental delivery. Ultrasound in Obstetrics and Gynecology. 2003 May;21(5):437–40.
3. Malvasi A, Stark M, Ghi T, Farine D, Guido M, Tinelli A. Intrapartum sonography for fetal head asynclitism and transverse position: sonographic signs and comparison of diagnostic performance between transvaginal and digital examination. The Journal of Maternal-Fetal & Neonatal Medicine [Internet]. 2012 May 14;25(5):508–12. Available from: http://www.tandfonline.com/doi/full/10.3109/14767058.2011.648234
4. Malvasi A, Barbera A, Di Vagno G, Gimovsky A, Berghella V, Ghi T, et al. Asynclitism: a literature review of an often forgotten clinical condition. The Journal of Maternal-Fetal & Neonatal Medicine. 2015 Nov 2;28(16):1890–4.
5. Ghi T, Bellussi F, Azzarone C, Krsmanovic J, Franchi L, Youssef A, et al. The “occiput–spine angle”: a new sonographic index of fetal head deflexion during the first stage of labor. Am J Obstet Gynecol. 2016 Jul;215(1):84.e1-84.e7.
6. Dall’Asta A, Rizzo G, Masturzo B, Di Pasquo E, Schera GBL, Morganelli G, et al. Intrapartum sonographic assessment of the fetal head flexion in protracted active phase of labor and association with labor outcome: a multicenter, prospective study. Am J Obstet Gynecol. 2021 Aug;225(2):171.e1-171.e12.
7. Barbera AF, Pombar X, Peruginoj G, Lezotte DC, Hobbins JC. A new method to assess fetal head descent in labor with transperineal ultrasound. Ultrasound in Obstetrics and Gynecology. 2009;33(3):313–9.
8. Henrich W, Dudenhausen J, Fuchs I, Kämena A, Tutschek B. Intrapartum translabial ultrasound (ITU): Sonographic landmarks and correlation with successful vacuum extraction. Ultrasound in Obstetrics and Gynecology. 2006 Nov;28(6):753–60.
9. Tutschek B, Torkildsen EA, Eggebø TM. Comparison between ultrasound parameters and clinical examination to assess fetal head station in labor. Ultrasound in Obstetrics and Gynecology. 2013;41(4):425–9.
10. Rizzo G, Ghi T, Henrich W, Tutschek B, Kamel R, Lees CC, et al. Ultrasound in labor: clinical practice guideline and recommendation by the WAPM-World Association of Perinatal Medicine and the PMF-Perinatal Medicine Foundation. J Perinat Med [Internet]. 2022 Oct 26;50(8):1007–29. Available from: http://www.ncbi.nlm.nih.gov/pubmed/35618672
11. Iliescu D, Tudorache S, Dragusin R, Carbunaru O, Patru C, Florea M, et al. The Angle of Progression at Station 0 and in Magnetic Resonance and Transperineal Ultrasound Assessment. Case Rep Obstet Gynecol [Internet]. 2015;2015:1–3. Available from: http://www.hindawi.com/journals/criog/2015/748327/
12. Skinner SM, Giles-Clark HJ, Higgins C, Mol BW, Rolnik DL. Prognostic accuracy of ultrasound measures of fetal head descent to predict outcome of operative vaginal birth: a comparative systematic review and meta-analysis. Am J Obstet Gynecol [Internet]. 2023 Jul;229(1):10-22.e10. Available from: https://linkinghub.elsevier.com/retrieve/pii/S0002937822021871
13. Kalache KD, Dückelmann AM, Michaelis SAM, Lange J, Cichon G, Dudenhausen JW. Transperineal ultrasound imaging in prolonged second stage of labor with occipitoanterior presenting fetuses: how well does the ‘angle of progression’ predict the mode of delivery? Ultrasound in Obstetrics and Gynecology [Internet]. 2009 Mar;33(3):326–30. Available from: https://onlinelibrary.wiley.com/doi/10.1002/uog.6294
14. Katzir T, Brezinov Y, Khairish E, Hadad S, Vaisbuch E, Levy R. Intrapartum ultrasound use in clinical practice as a predictor of delivery mode during prolonged second stage of labor. Arch Gynecol Obstet [Internet]. 2022 May 16;307(3):763–70. Available from: https://link.springer.com/10.1007/s00404-022-06469-5
15. Lau WL, Leung WC, Chin R. What is the best transperineal ultrasound parameter for predicting success of vacuum extraction? Ultrasound in Obstetrics and Gynecology. 2009 Jun;33(6):735–735.
16. Chan VYT, Lau WL. Intrapartum ultrasound and the choice between assisted vaginal and cesarean delivery. Am J Obstet Gynecol MFM [Internet]. 2021 Nov;3(6):100439. Available from: https://linkinghub.elsevier.com/retrieve/pii/S2589933321001348
17. Tutschek B, Braun T, Chantraine F, Henrich W. A study of progress of labour using intrapartum translabial ultrasound, assessing head station, direction, and angle of descent. BJOG. 2011;118(1):62–9.
18. Fraser WD, Marcoux S, Krauss I, Douglas J, Goulet C, Boulvain M. Multicenter, randomized, controlled trial of delayed pushing for nulliparous women in the second stage of labor with continuous epidural analgesia. Am J Obstet Gynecol. 2000 May;182(5):1165–72.
19. Kahrs BH, Usman S, Ghi T, Youssef A, Torkildsen EA, Lindtjørn E, et al. Sonographic prediction of outcome of vacuum deliveries: a multicenter, prospective cohort study. Am J Obstet Gynecol. 2017 Jul 1;217(1):69.e1-69.e10.
20. Iliescu DG, Tudorache S, Cara ML, Dragusin R, Carbunaru O, Florea M, et al. Acceptability of Intrapartum Ultrasound Monitoring – Experience from a Romanian Longitudinal Study. Curr Health Sci J [Internet]. 2015;41(4):355–60. Available from: http://www.ncbi.nlm.nih.gov/pubmed/30538842
21. Mohan A, Mittal P, Bharti R, Grover SB, Suri J, Mohan U. Assessment of labor progression by intrapartum ultrasonography among term nulliparous women. International Journal of Gynecology & Obstetrics. 2019 Oct 29;147(1):78–82.
22. Wilkinson M, Usman S, Barton H, Lees CC. The views of pregnant women, midwives, and a women’s panel on intrapartum ultrasound research: A pilot study. Australas J Ultrasound Med. 2019 Aug 19;22(3):186–90.
23. Ghi T, Eggebø T, Lees C, Kalache K, Rozenberg P, Youssef A, et al. ISUOG Practice Guidelines: intrapartum ultrasound. Ultrasound in Obstetrics and Gynecology. 2018 Jul 1;52(1):128–39.
24. Abou-Dakn M, Schäfers R, Peterwerth N, Asmushen K, Bässler-Weber S, Boes U, et al. Vaginal Birth at Term – Part 1. Guideline of the DGGG, OEGGG and SGGG (S3-Level, AWMF Registry No. 015/083, December 2020). Geburtshilfe Frauenheilkd [Internet]. 2022 Nov 3 [cited 2023 Jun 29];82(11):1143–93. Available from: http://www.thieme-connect.de/DOI/DOI?10.1055/a-1904-6546
info@gynäkologie
- Vol. 13
- Ausgabe 4
- September 2023