- Lichen sclerosus der Vulva
Die Vulva rückte in den letzten Jahren erfreulicherweise immer mehr in den Fokus der klinischen Weiterbildung und auch in das Bewusstsein. Neben verschiedensten anderen Dermatosen bleibt der Lichen sclerosus eine immer noch unterschätzte Erkrankung. Leider kennt man noch immer nicht die Ursache hierfür, noch besteht eine Heilungsaussicht. Allerdings kann bei frühzeitiger Diagnose durch korrekte Behandlung mit lokal applizierten hochpotenten Corticoiden oder anderen Immunmodulatoren ein Fortschreiten der Erkrankung weitestgehend aufgehalten werden. Die Frühdiagnose und die korrekte Behandlung sind wesentlich für die Erhaltung der Lebensqualität.
La vulve, heureusement ces dernières années, a regagné de l’intérêt clinique et réapparaît de plus en plus au focus de la formation médicale et dans notre conscience. Comme diverses autres dermatoses, le lichen scléreux reste une maladie encore sous-estimée. Malheureusement on n’en connait toujours pas la cause et il n’y a aucune perspective de guérison. Par contre, si le diagnostic est posé précocement et la maladie traitée correctement (à l’aide de corticostéroïdes puissants ou d’autres immuno-modulateurs appliqués localement), une progression peut largement être évitée. Le diagnostic précoce et le traitement correct sont essentiels pour le maintien de la qualité de vie.
Differential diagnosis lichen sclerosus
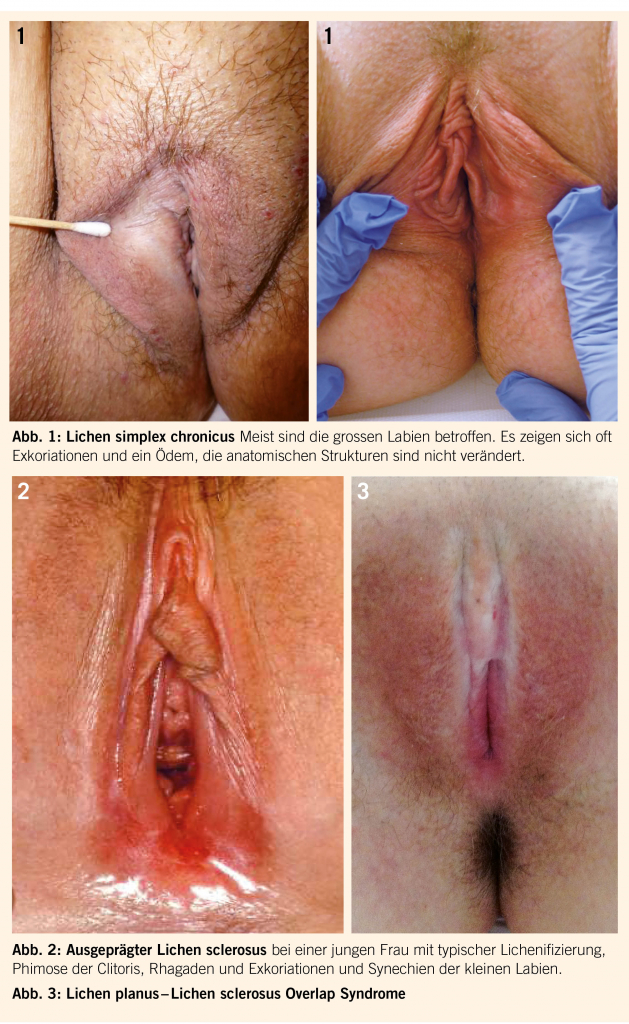
The focus of public interest is on the vulva, especially with regard to plastic-corrective interventions, and a recent study has shown that the vulva is highly variable within its normality, making such interventions seem absurd (1). This study also showed that age-related atrophy, which is often described, hardly plays any role and that atrophy perceived subjectively by the examiner may well be an indication of dermatosis (1). However, not every itch in the genital area is like a dermatosis or a fungal infection, usually the pruritus is caused by an inappropriate care, in the sense of atopic eczema, which can lead to a lichen simplex chronicus (Fig. 1). In this respect, a good medical history and education regarding genital hygiene are an essential part of the gynecological consultation. Even a supposed fungal infection should be verified, especially as a serious development of resistance is to be observed thanks to the uncritical handling of antifungals (2).
Mostly the big labia are affected. It often shows excoriations and edema, the anatomical structures are not changed.
Lichen sclerosus (LS) is a chronic inflammatory disease that belongs to autoimmune diseases. In particular, the elastic connective tissue is destroyed, which leads in the medium term to anatomical changes and impairment of quality of life. The LS of the vulva is certainly more common than the older literature indicates, in postmenopausal women the diagnosis is made in about 1 out of 30 women and in Holland the diagnosis has doubled in recent years (3-5). Extragenital manifestations can be found in about 15% of cases, frequent involvement with other autoimmune diseases is known, as well as familial clustering (6). The early diagnosis is very difficult to establish, especially since there is no serological proof or histological characteristic changes must be present (7). Early symptoms may be repeated itching or uncharacteristic bladder complaints that are misinterpreted as fungal or bladder infections (8). LS can therefore be diagnosed at an early stage only on the basis of symptoms and minor skin changes (9,10). To make matters worse, some women initially develop little symptoms and the disease can gradually lead to atrophy of the vulva.
Characteristic features are the simultaneous occurrence of various lesions, in particular lichenification, synechiae of prepuce and labia, rhagades and hyperkeratoses (Fig. 2). The resulting problems that can occur are especially complaints during intercourse or even afterwards in the form of a sore feeling. In untreated LS, the risk of vulvar cancer is 4-7%, which is likely to be reduced by maintenance therapy (4,5,11). LS can already occur in children, but in puberty usually the symptoms disappear and only a part of the symptoms only reappear years later. An important differential diagnosis to LS is the lichen planus. This occurs much more often outside of the genitals and is more associated with intense burning than itching, Lichen planus and LS can also occur side by side (Fig. 3). Typical of the lichen planus are changes in the oral mucous membrane (Wickham’s stripes), onychodystrophies and the integument. Interdisciplinary consultations with dermatologists are therefore advantageous for patients with lichenoid diseases (overview in Table 1).
Standardtherapie
Die Standardtherapie besteht in einer lokalen Immunsuppression in Form von Corticoid-haltigen Salben in Kombination mit einer fettenden Pflege (11,12) Am besten geeignet sind dazu hochpotente Corticoide, wie das Clobetasolpropionat oder das Mometasone in Form von hochverdünnten Salben. Sollten diese nicht vertragen werden oder unwirksam sein, dann kann auf andere immunmodulatorische Substanzen zurückgegriffen werden, wie z. B. das Tacrolimus oder das Pimecrolimus (11,12). Bei Erstdiagnose oder in Schüben muss eine tägliche Behandlung über mehrere Wochen durchgeführt werden. Parallel dazu benötigt es eine tägliche fettende Pflege und eine sehr schonende Intimhygiene. Wichtig ist hierbei, dass Betroffene genauestens über die Erkrankung und die Prognose aufgeklärt werden. Zudem muss eine sehr sorgfältige Instruktion erfolgen, am besten mit einem Handspiegel, bei der die Vulva und die zu pflegenden Stellen demonstriert werden. Nicht alle Autoren empfehlen nach Abklingen eines Schubes eine wöchentliche Erhaltungstherapie, dennoch haben mehrere Untersuchungen gezeigt, dass nach Absetzen der Therapie etwa 50% der Betroffenen innerhalb der nächsten sechs Monate wieder einen Schub haben werden. Dagegen sind Langzeitnebenwirkungen einer lokalen Cortisontherapie bei korrekter Anwendung nicht bekannt. Der Lichen planus wird grundsätzlich gleichermassen behandelt, es kommt aber auch vor, dass wegen der extragenitalen Läsionen bei einem schwerwiegenden Verlauf systemisch behandelt werden muss.
Alternative und ergänzende Therapien
Für viele Betroffene und auch Ärzte ist eine Langzeitanwendung mit Cortison leider mit Bedenken behaftet, wenn auch unberechtigt. Auch Apotheker raten teilweise bei Abgabe der Salben von einer Langzeitanwendung ab. Es sind verschiedene Untersuchungen durchgeführt worden, bei denen alternative Methoden wie Vitaminpräparate, Hormonpräparate (Östrogene oder Testosteron sind obsolet) oder UVA-Bestrahlung zum Einsatz kamen. Im direkten Vergleich mit Corticoiden waren alle jedoch weniger wirksam oder es fehlt gänzlich eine Evidenz. Auch bei der LS-Behandlung bestimmen teilweise Trends die Behandlung, derzeit wird häufig über eine erfolgreiche Laserbehandlung berichtet. Ob aber neue Therapien wirklich wirksam sind kann nur durch randomisierte Vergleichsstudien bewiesen werden, insofern sind neue Methoden eher zunächst ergänzend einzusetzen und kritisch zu bewerten. Erfolgversprechend scheint auch der Ansatz mit Eigenblut (Platelet-rich-plasma injection) oder Fettgewebe die Vulva zu unterspritzen, erste Studien dazu zeigen gute Daten (13,14). Aber auch hier fehlen bisher randomisierte Studien.
Wichtig ist, wie oben bereits erwähnt, eine begleitende fettende Pflege der Vulva mit schonenden Produkten, wovon einige kassenpflichtig verordnet werden können. Sehr häufig resultieren aus den anatomischen Veränderungen und wegen der Symptomatik sexuelle Probleme. Diese sollten angesprochen und diskutiert werden, der Partner sollte informiert sein. Ein Netzwerk aus Sexualtherapie und spezialisierter Physiotherapie ist bei komplexer Beeinträchtigung essentiell. Bei fortgeschrittener Atrophie und Synechien können Operationen die Lebensqualität verbessern, diese erfordern aber ausreichend Expertise beim Operateur und sehr viel Disziplin in der Vor- und Nachbehandlung durch die Patientin (11).
Leiter gyn-zentrum ag,
aldenstrasse 11
6006 Luzern
info@gyn-zentrum.ch
- Unbehandelt führt der LS stufenweise über Jahre zu einem Verschwinden der Vulva und zu einem erhöhten Entartungsrisiko (etwa 4-7%).
- Eine korrekte Langzeitbehandlung und Pflege kann den Prozess in den allermeisten Fällen aufhalten und das Entartungsrisiko sinkt auf ein normales Niveau (Lee at al. 2015).
- Eine Anbindung von Betroffenen an eine spezialisierte Sprechstunde mit jährlichen Kontrollen und Inspektion der Vulva ist zu empfehlen.
- Neben den physischen Effekten spielen psychologische Aspekte eine äusserst wichtige Rolle.
- Betroffene sollten auch ausserhalb von spezialisierten Sprechstunden informiert werden und den Austausch pflegen.
- Eine exzellente Plattform hierfür bietet der Verein Lichen sclerosus (www.lichensclerosus.ch).
Messages à retenir
- Sans traitement, le lichen scléreux mène au fil des années à la disparition de la vulve, et il augmente le risque de dégénérescence maligne ( à environ 4-7%).
- Un traitement au long cours correct avec des soins locaux soigneux peut arrêter, dans la plupart des cas, le processus de progression, et le risque de dégénérescence redescend au niveau normal (Lee at al. 2015).
- La prise en charge des personnes touchées dans une consultation spécialisée avec des contrôles annuels comprenant l’inspection de la vulve est largement recommandée.
- En plus des effets physiques, des aspects psychologiques jouent un rôle extrêmement important.
- Les personnes touchées doivent pouvoir recevoir des informations et avoir des échanges aussi en dehors des consultations spécialisées.
- Une plateforme excellente pour échanger dans ce contexte est « L’association Lichen Scléreux Suisse » avec son site www.lichensclerosus.ch.
Literatur:
1. Kreklau A, Vâz I, Oehme F, Strub F, Brechbühl R, Christmann C, Günthert A. Measurements of a ’ normal vulva’ in women aged 15-84: a cross-sectional prospective single-centre study. BJOG. 2018. doi: 10.1111/1471-0528.15387.
2. Schmiedel Y, Zimmerli S. Common invasive fungal diseases: an overview of
invasive candidiasis, aspergillosis, cryptococcosis, and Pneumocystis pneumonia. Swiss Med Wkly. 2016 Feb 22;146:w14281.
3. Goldstein AT, Marinoff SC, Christopher K, Srodon M. Prevalence of vulvar lichen sclerosus in a general gynecology practice. J Reprod Med 2005;50:477-80.
4. Lee A, Bradford J, Fischer G. Long-term Management of Adult Vulvar Lichen Sclerosus: A Prospective Cohort Study of 507 Women. JAMA Dermatol 2015;151:1061-7.
5. Bleeker et al. 2016 Cancer Epidemiol Biomarkers Prev
6. Sherman V, McPherson T, Baldo M, Salim A, Gao XH, Wojnarowska F. The high rate of familial lichen sclerosus suggests a genetic contribution: an observational cohort study. J Eur Acad Dermatol Venereol 2010;24:1031-4.
7. Regauer S, Liegl B, Reich O. Early vulvar lichen sclerosus: a histopathological challenge. Histopathology 2005;47:340-7. Review.
8. Christmann-Schmid C, Hediger M, Gröger S, Krebs J, Günthert AR; In cooperation with the Verein Lichen sclerosus. Vulvar lichen sclerosus in women is associated with lower urinary tract symptoms. Int Urogynecol J 2018;29:217-221.
9. Günthert AR, Duclos K, Jahns BG, Krause E, Amann E, Limacher A, Mueller MD, Jüni P. Clinical scoring system for vulvar lichen sclerosus. J Sex Med. 2012;9:2342-50.
10. Sheinis M, Selk A. Development of the Adult Vulvar Lichen Sclerosus Severity Scale-A Delphi Consensus Exercise for Item Generation. J Low Genit Tract Dis. 2018;22:66-73.
11. Kirtschig G, Becker K, Günthert A, Jasaitiene D, Cooper S, Chi CC, Kreuter A, Rall KK, Aberer W, Riechardt S, Casabona F, Powell J, Brackenbury F, Erdmann R, Lazzeri M, Barbagli G, Wojnarowska F. Evidence-based (S3) Guideline on (anogenital) Lichen sclerosus. J Eur Acad Dermatol Venereol 2015;29:e1-43.
12. Lewis FM, Tatnall FM, Velangi SS, Bunker CB, Kumar A, Brackenbury F, Mohd Mustapa MF, Exton LS. British Association of Dermatologists for the management of sclerosus, 2018. Br J Dermatol 2018; 178: 839-853.
13. Boero V, Brambilla M, Sipio E, Liverani CA, Di Martino M, Agnoli B, Libutti G, Cribiù FM, Del Gobbo A, Ragni E, Bolis G. Vulvar lichen sclerosus: A new regenerative approach through fat grafting. Gynecol Oncol 2015; 139: 471-5.
14. Casabona F, Priano V, Vallerino V, Cogliandro A, Lavagnino G. New surgical approach to sclerosus of the vulva: the role of adipose-derived mesenchymal cells and platelet-rich plasma in tissue regeneration. Plast Reconstr Surg 2010; 126: 210e-211e.
info@gynäkologie
- Vol. 8
- Ausgabe 6
- Dezember 2018






