- Myome – so häufig und doch häufig nicht so einfach
Die Schweiz führt am meisten Hysterektomien im deutschsprachigen Europa durch. Weitaus am häufigsten ist der Uterus myomatosus als Hauptindikation zu erwähnen. Hauptsymptom ist die Abnorme Uterine Blutung nebst den Volumen-assoziierten Beschwerden abdominal. Um Hysterektomien zu vermeiden, gibt es neuere Therapie-Optionen, welche den Patientinnen aufgezeigt werden sollten. Dazu sollte neben der FIGO-Klassifikation, Grösse, Anzahl und Lokalisation berücksichtig werden. Ebenso macht es Sinn über eine «Prophylaxe» des (noch) asymptomatischen Uterus myomatosus nachzudenken.
Switzerland performs the most hysterectomies in German-speaking Europe. By far the most common indication is uterine myomatosus. The main symptom is abnormal uterine bleeding in addition to volume-associated abdominal complaints. In order to avoid hysterectomies, there are newer treatment options that should be explained to patients. In addition to the FIGO classification, size, number and localisation should be taken into account. It also makes sense to consider “prophylaxis” of the (still) asymptomatic uterus myomatosus.
Key words: Myoma, hysterectomy, abnormal uterine bleeding, FIGO classification, asymptomatic uterus myomatosus
Prävalenz
Obwohl die Prävalenz von Myomen bei Schweizer Frauen und somit in einem mehrheitlich kaukasischen Kollektiv, nicht klar dokumentiert ist, wissen wir Folgendes.
– Leiomyome sind die häufigsten gutartigen Raumforderungen im weiblichen Becken (1, 2, 4).
– In einer Studie von 2010, Gruppe von Downes, welche in Spanien/Frankreich/UK/Deutschland/Italien bei über 1’700 Frauen durchgeführt wurde, zeigte sich eine Prävalenz von Myomen von 12–24 % (5).
– In einer weiteren Transvaginalsonographie-Studie fürs deutschsprachige Europa wurden bei 2’296 Patientinnen in 40.5 % der Fälle Myome diagnostiziert. Die höchste Prävalenz von 62.8 % wurde in der Altersgruppe 46–50 Jahren gefunden. In der Altersgruppe von 30–35-Jährigen fand man jedoch bereits eine Prävalenz von 21.3 % (20, 21).
– Leiomyome nehmen mit zunehmendem Alter der Patientin an Anzahl und auch an Grösse zu (1, 6, 7). Ein Wachstum nach der Menopause ohne Hormontherapie ist jedoch nicht mit einem Myom vergesellschaftet und sollte als neu entstandene Neoplasie abgeklärt und behandelt werden.
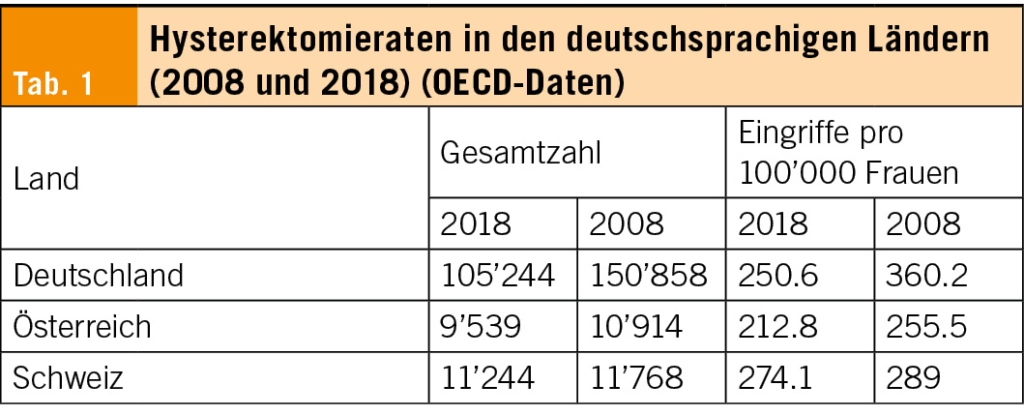
– Obwohl die Hysterektomierate im deutschsprachigen Europa in den letzten Jahren gesunken ist, führt die Schweiz im Vergleich zu Deutschland und Österreich am meisten Hysterektomien pro 100’000 Frauenjahre durch (Tabelle 1) (22). In der Schweiz ist die Hysterektomierate in den letzten Jahren nicht wesentlich gesunken.
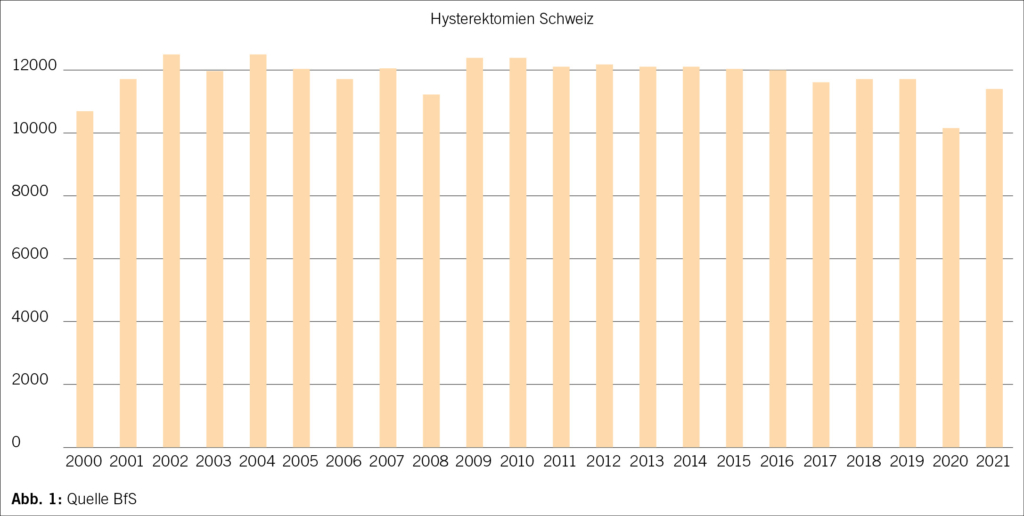
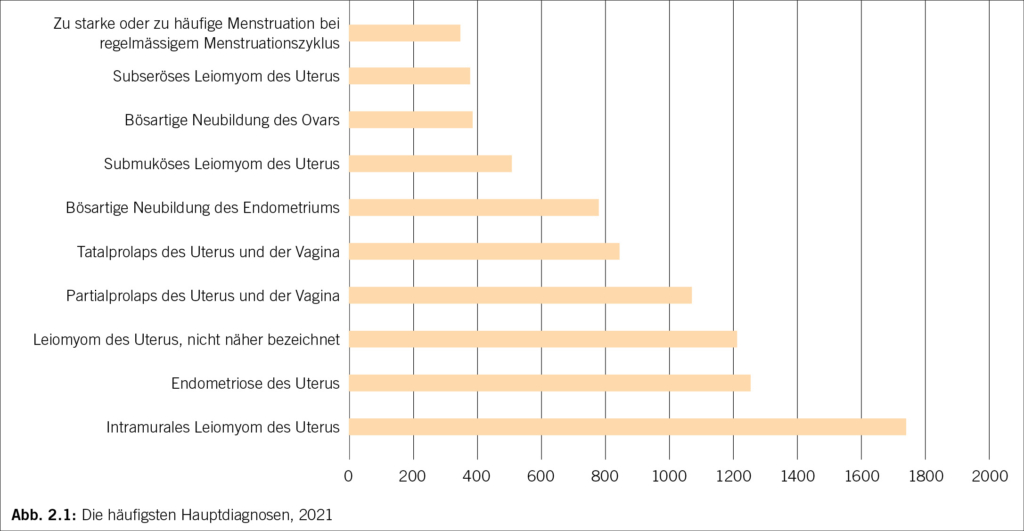
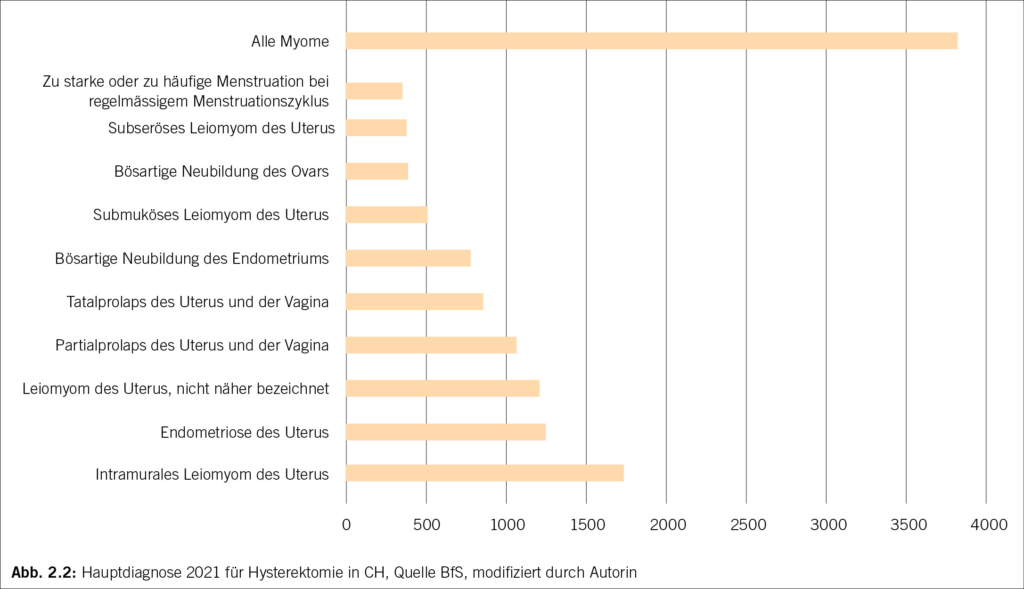
– Gemäss Bundesamt für Statistik sind die folgenden Indikatio- nen die häufigsten für eine Hysterektomie (Abbildung 1, Abbil- dung 2.1). Myome sind somit die weitaus häufigste Ursache in der Schweiz für eine Hysterektomie (Abbildung 2.2).
Symptome
Die Zunahme des symptomatischen Uterus myomatosus ist erklärbar mit Zunahme von Anzahl und Grösse der Myome. Der Symptomatische Uterus myomatosus wird bei 54.3 % der Myom-Patientinnen gefunden, wobei die Abnorme Uterine Blutung (=AUB) mit 40.7 % DAS Hauptsymptom des Uterus myomatosus ist (20, 21). Daneben sind Dysmenorrhoe, Volumenprobleme abdominal, unerfüllter Kinderwunsch, Sarkom-Angst als zusätzliche Symptome zu erwähnen.
Diagnostik
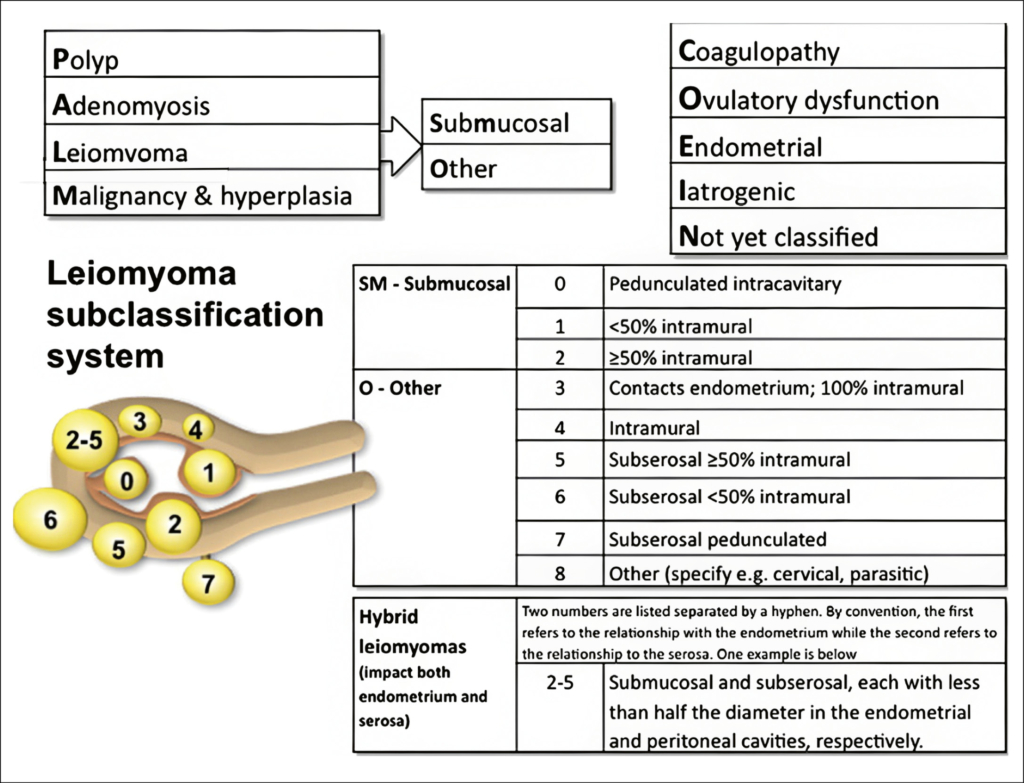
Heutzutage stellen wir mit dem Transvaginalem Ultraschall sehr schnell die Diagnose Uterus myomatosus (8). Was einfach tönt, ist nicht immer so einfach. Schon nur die Einteilung in die FIGO-Klassifikation (Abbildung 3), ohne korrekte Darstellung des Endometriums, kann in gewissen Fällen schwierig sein. Hier hilft eine simple Hydrosonographie weiter. Schnell ist das Verhältnis von Myom zur Uteruswand ersichtlich und korrekt kann in die FIGO-Einteilung klassifiziert werden. Natürlich macht ein MRI in komplexen Fällen mit multiplen und/oder grossen Myomen Sinn, da die Eindringtiefe des Transvaginalen Ultraschalls seine Grenzen hat. Die FIGO-Klassifikation berücksichtigt jedoch nur die Lage des Myoms im Verhältnis zur Uteruswand. Grösse/Volumen, Anzahl und Lokalisation werden nicht berücksichtigt. Diese Kriterien sind jedoch wichtig zur Wahl der geeigneten Therapie.
Von Vorteil ist es nebst der FIGO-Klassifikation daher auch Lokalisation (z.B. Vorderwand, Tubenwinkel rechts, …) sowie Grösse/Volumen und Anzahl der Myome zu dokumentieren.
Wahl der Therapie-Optionen
Da nicht jedes Myom Symptome macht, sollte nur der Symptomatische Uterus myomatosus therapiert werden. Ohne Symptome macht in der Prämenopause eine sonographische Kontrolle 1–2/y Sinn. Ebenso könnten prophylaktische Optionen mit der Patientin besprochen werden (siehe weiter unten). Die Symptome können hauptsächlich in die Gruppen AUB und Volumen-assoziierte eingeteilt werden.
Therapie-Optionen der Myom-assoziierten AUB
In der AUB-Gruppe sollte nach Ausschluss einer Schwangerschaft und therapierter möglicher Anämie die PALM COEIN Klassifikation (Abbildung 3) beachtet werden; diese soll helfen, die Ursache der AUB abzuklären (28). Myome, welche eine AUB verursachen sind meist in den FIGO-Gruppen 0, 1, 2, 3 und 2–5 zu finden, da sie in direktem Kontakt mit dem Endometrium stehen.
Bevor eine operative oder interventionelle Therapie gewählt wird, sollten die medikamentösen und phytotherapeutischen Option angeboten werden. Sie können als präoperative Überbrückungs-Therapie oder langfristig angewendet werden, bis die Patientin in die Menopause eintritt (24).
– Eine Reservemedikation an starken Blutungstagen, wie die Tranexamsäure stellt eine gute Option dar, bei nicht stark störender AUB. 1 g per os alle 2 h bis die Blutungsstärke reduziert ist, max. 4g/Tag.
– Die Phytotherapie kann als nicht-hormonelle Therapie besprochen werden; hier an vorderster Front sind sicher die Mönchspfefferfrüchte zu erwähnen.
– Progesteron only Präparate und kombinierten Kontrazeptiva haben eine direkte Wirkung aufs Endometrium und können so die Blutungsstärke und Frequenz positiv beeinflussen; sie haben jedoch kaum direkte Wirkung auf das Myom selbst.
– Die GnRH-Analoga werden meist kurzfristig angewendet, aufgrund des Nebenwirkungsprofils mit klimakterischen Beschwerden; sie können mit einer Add-Back-Therapie kombiniert werden. Bei längerer Anwendung, mehr als 6 Monate, müssen sie zwingend mit einer solchen kombiniert werden (29). Zu den neueren GnRH-Antagonisten fehlen aktuell noch die Daten zur Langzeitanwendung, sie scheinen jedoch die AUB suffizient zu reduzieren (30, 31).
– Ist jedoch ein Myom FIGO 0/1/2 und kleiner als 5 cm die AUB-Ursache, lohnt es sich diese operativ anzugehen, bevor eine jahrelange medikamentöse Therapie die Lösung ist. Auf Grund der mechanischen Komponente, mit welcher diese Myome die AUB und/oder Dysmenorrhoe verursachen, ist die Entfernung dieser Myome schnell, zielführend und nachhaltig. Heute durch moderne Techniken wie die Bipolare Resektion oder die intrauterine Morcellation kann dieser Eingriff auch risikoärmer als früher durch-geführt werden (23). Bis 3 cm Grösse des intrauterin liegenden Myoms ist die Entfernung auch einzeitig möglich (23, 24). Sind diese Myome grösser als 3 cm sollte ein zweizeitiges Vorgehen in Betracht gezogen werden. Die medikamentöse Therapie mittels LNG-IUD macht bei diesen Myomtypen wenig Sinn, da die Einlage erschwert sein kann und die Expulsionsrate hoch ist.
– FIGO 2/3/4/2–5, welche eine AUB verursachen, können nebst den medikamentösen Therapien mit folgenden organerhaltenden Therapien behandelt werden: Radiofrequenzablation, UAE oder MRIgHIFU. Hier hat die transcervicale sonographisch kontrollierte Radiofrequenzablation (Sonata) sicher einen grossen Stellenwert, da sie als schnelle, sichere und suffiziente Methode gegenüber den anderen beiden Methoden Vorteile bietet (25, 26, 27). Die thermische Ablation dauert nur wenige Minuten pro Myom. Durch einen live-Ultraschall kann die Serosa identifiziert werden, sodass keine thermischen Schäden an Nachbarorganen entstehen (32). Durch diese Methode entsteht kein Postembolisationssyndrom, ist somit schmerzarm und die Patientin kann sofort ihre Alltagsaktivitäten aufnehmen. Die Sonata-Methode ist jedoch nur bei Myomen kleiner als 9 cm suffizient anzuwenden.
Therapie-Option der Myom-assoziierten Volumenbeschwerden
Handelt es sich um mehrere und grössere Myome, v.a. Typ 2–5, 4, 5, 6 und 7 steht die Volumenkomponente, und nicht die AUB, im Vordergrund. Möchten wir suffizient medikamentös das Volumen reduzieren, wären da nur die GnRH-Analoga oder Antagonisten zu erwähnen. Wegen des Nebenwirkungsprofils der GnRH-Analoga fallen sie als Langzeitbehandlung weg. Phytotherapeutika, welche suffizient Volumen reduzieren, sind kaum bekannt. Was die GnRH-Antagonisten bzgl. Volumenreduktion in der Langzeitbehandlung bringt, wird die Zukunft zeigen.
Bei den Myomen FIGO 5/6/7 ist die laparoskopische Myomenukleation meistens möglich, jedoch stellen grössere und mehrere Myome ein Problem dar, v.a. wenn das Cavum uteri nicht eröffnet werden sollte. In dieser Gruppe wären als weitere organerhaltende Therapien noch die UAE und das MRIgHIFU zu erwähnen. Die Sonata-Therapie passt gut zu den FIGO 2/3/4/2–5, bei welchen nebst der AUB, die Volumenkomponente im Vordergrund steht.
Zusammengefasst ist somit ersichtlich, dass es nebst der Hysterektomie verschiedene weitere Therapie-Optionen zur Behandlung des symptomatischen Uterus myomatosus gibt; es somit keinen Grund mehr geben sollte, dass auch in der Schweiz die Hysterektomierate zu sinken beginnt.
Mögliche Prophylaxe
In der «wait and see» Phase bei (noch) asymptomatischen Myomen oder nach Behandlung kann Folgendes als Prophylaxe in der Prämenopause verwendet werden. Die Progesteron-only Präparate scheinen einen protektiven Schutz gegen Myomwachstum zu sein (10, 14 – 16). Dazu gehören auch die LNG-IUD (17), falls diese korrekt eingelegt werden können. IUD sind sicher eine gute Wahl bei FIGO > 2, da sonst die Expulsionsrate steigt bei eher intracavitär liegenden Myomen.
Gut zu wissen:
MHT könnte ein Myom-Wachstum in der Postmenopause unter-stützen, jedoch sind Myome keine Kontraindikationen zum Start einer MHT (18, 19). Jedoch ist ein Myomwachstum in der Menopause ohne MHT sicher abklärungsbedürftig. Kombinierte Kontrazeptiva mit < als 35 mcg Ethinylestradiol/Tag scheinen keinen Einfluss auf Wachstum oder Entstehung von Myomen zu haben. Somit sind die kombinierten Kontrazeptiva keine Kontraindikation bei Myomen (9–13). Myome FIGO 5/6/7 berühren das Endometrium per definitionem nicht und verursachen kaum eine AUB. Also Vorsicht bei Erklärung der AUB mit einem Typ 5/6 oder 7 Myom. Ebenso machen diese Myome kleiner als 5 cm kaum Volumenbeschwerden im kleinen Becken; sind somit asymptomatisch.
Abkürzungen:
AUB = Abnorme Uterine Blutung
MHT = Menopausale Hormontherapie
UAE = Uterusarterienambolisation
MRIgHIFU = MRI guided HIFU
HIFU = High intensive focused Ultrasound
Medizinische Leitung
Chesa Sana
Plazzet 25
7503 Samedan
www.chesasana.ch
happyuterus@chesasana.ch
Verbindung zu Gynesonics und Gedeon Richter bzgl. Wissenschaftliche Tätigkeit, Fortbildungen, Kongresse; jedoch keine Tantiemen oder Patente.
◆ Die Schweiz führt im deutsprachigen Europa am meisten Hysterektomien durch. Hauptindikation dafür sind Myome.
◆ Myome sind die häufigsten gutartigen Raumforderungen im weiblichen Becken.
◆ FIGO-Klassifikation ist nicht genug als Dokumentation von Myomen. Grösse/Volumen und Lokalisation gehören dazu.
◆ Myom ist nicht gleich Myom.
◆ Eine Hysterektomie kann häufig umgangen werden.
1. Baird DD, Dunson DB, Hill MC, et al. High cumulative incidence of uterine leiomyoma in black and white women: ultrasound evidence. Am J Obstet Gynecol 2003; 188:100.
2. Serden SP, Brooks PG. Treatment of abnormal uterine bleeding with the gynecologic resectoscope. J Reprod Med 1991; 36:697.
3. Bundesamt für Statistik – Medizinische Statistik der Krankenhäuser 2023
4. Buttram VC Jr, Reiter RC. Uterine leiomyomata: etiology, symptomatology, and management. Fertil Steril 1981; 36:433.
5. Downes E, Sikirica V, Gilabert-Estelles J, et al. The burden of uterine fibroids in five European countries. Eur J Obstet Gynecol Reprod Biol 2010; 152:96.
6. Wegienka G, Havstad S, Coleman C, et al. Ultrasound-Confirmed, Age-Specific Uterine Leiomyoma Incidence in a Cohort of Black Individuals. Obstet Gynecol 2022; 140:1042.
7. Marshall LM, Spiegelman D, Barbieri RL, et al. Variation in the incidence of uterine leiomyoma among premenopausal women by age and race. Obstet Gynecol 1997; 90:967.
8. Dueholm M, Lundorf E, Hansen ES, et al. Accuracy of magnetic resonance imaging and transvaginal ultrasonography in the diagnosis, mapping, and measurement of uterine myomas. Am J Obstet Gynecol 2002; 186:409.
9. Ross RK, Pike MC, Vessey MP, et al. Risk factors for uterine fibroids: reduced risk associated with oral contraceptives. Br Med J (Clin Res Ed) 1986; 293:359.
10. Wise LA, Palmer JR, Harlow BL, et al. Reproductive factors, hormonal contraception, and risk of uterine leiomyomata in African-American women: a prospective study. Am J Epidemiol 2004; 159:113.
11. Chiaffarino F, Parazzini F, La Vecchia C, et al. Use of oral contraceptives and uterine fibroids: results from a case-control study. Br J Obstet Gynaecol 1999; 106:857.
12. Parazzini F, Negri E, La Vecchia C, et al. Oral contraceptive use and risk of uterine fibroids. Obstet Gynecol 1992; 79:430.
13. Lumbiganon P, Rugpao S, Phandhu-fung S, et al. Protective effect of depot-medroxyprogesterone acetate on surgically treated uterine leiomyomas: a multicentre case–control study. Br J Obstet Gynaecol 1996; 103:909.
14. Lumbiganon P, Rugpao S, Phandhu-fung S, et al. Protective effect of depot-medroxyprogesterone acetate on surgically treated uterine leiomyomas: a multicentre case–control study. Br J Obstet Gynaecol 1996; 103:909.
15. Venkatachalam S, Bagratee JS, Moodley J. Medical management of uterine fibroids with medroxyprogesterone acetate (Depo Provera): a pilot study. J Obstet Gynaecol 2004; 24:798.
16. Harmon QE, Patchel SA, Zhao S, et al. Depot Medroxyprogesterone Acetate Use and the Development and Progression of Uterine Leiomyoma. Obstet Gynecol 2022; 139:797.
17. Gunes M, Ozdegirmenci O, Kayikcioglu F, et al. The effect of levonorgestrel intrauterine system on uterine myomas: a 1-year follow-up study. J Minim Invasive Gynecol 2008; 15:735.
18. Ang WC, Farrell E, Vollenhoven B. Effect of hormone replacement therapies and selective estrogen receptor modulators in postmenopausal women with uterine leiomyomas: a literature review. Climacteric 2001; 4:284.
19. Yang CH, Lee JN, Hsu SC, et al. Effect of hormone replacement therapy on uterine fibroids in postmenopausal women–a 3-year study. Maturitas 2002; 43:35.
20. Ahrendt HJ, Tylskoski H, Rabe T et al. Prevalence of uterine myomas in women in Germany: data of an epidemiological study. Arch Gynecol Obstet. 2016;293:1243–53
21. Foth D, Röhl FW, Friedrich C et al. Symptoms of uterine myomas: data of an epidemiological study in Germany. Arch Gynecol Obstet. 2017; 295:415–26
22. Organisation for Economic Co-operation and Development (OECD), Health Care UtilisationSurgical procedures [Internet]. 2018 (cited 16/12/2018), available from: https://stats. oecd.org/
23. Römer T. Operative Hysteroskopie. 2. Aufl. De Gruyter, Berlin: 2009;17:25–38
24. Römer T: Medikamentöse Myomtherapie. De Gruyter, Berlin 2020
25. Brölman H, Bongers M, Garza-Leal JG et al. The FAST-EU trial: 12-month clinical outcomes of women after intrauterine sonography-gui- ded transcervical radiofrequency ablation of uterine fibroids. Gynecol Surg. 2016;13:27–35
26. Chudnoff S, Guido R, Roy K et al. Ultrasound- guided transcervical ablation of uterine leio- myomas. Obstet Gynecol. 2019;133:13–22
27. Miller CE, Osman KM. Transcervical radio- frequency ablation of symptomatic uterine fibroids: 2-year results. J Gynecol Surg. 2019;35:345–9
28. Munro MG, Critchley HO, Broder MS et al. FIGO classification system (PALM-COEIN) for causes of abnormal uterine bleeding in nongravid wo-men of reproductive age. Int J Gynaecol Obstet.
2011;113:3-13
29. Palomba S, Affnito P, Tommaselli GA, Nappi C.
A clinical trial of the effects of tibolone administered with gonadotropin-releasing hormone analogues for the treatment of uterine leiomyomata. Fertil Steril. 1998;70:111-8
30. Osuga Y, Enya K, Kudou K et al. Oral gonado-tropin-releasing hormone antagonist relugolix compared with leuprorelin injections for uterine leiomyomas: a randomized controlled trial.
Obstet Gynecol. 2019;133:423-33
31. Schlaff WD, Ackerman RT, Al Hendy A et al.
Elagolix for heavy menstrual bleeding in women with uterine fibroids. N Eng J Med. 2020;382:
328-40
32. Toub DB. A new paradigm for uterine fibroid treatment: Transcervical, intrauterine sonogra-phyguided radiofrequency ablation of uterine fibroids with the sonata system. Curr Obstet
Gynecol Rep. 2017;6:67-73
info@gynäkologie
- Vol. 14
- Ausgabe 3
- Juni 2024