- Sichere Morcellation im Rahmen einer laparoskopischen totalen oder subtotalen Hysterektomie
Der minimalinvasive Ansatz für die totale oder subtotale Hysterektomie hat sich aufgrund nachgewiesener Vorteile, wie geringerer Kosten, kürzerer Hospitalisation und niedrigerer Morbidität, zum Goldstandard entwickelt, selbst bei Frauen mit einem grossen Uterus myomatosus. Die intraabdominelle Morcellation stellt eine einfache und sichere Methode im Rahmen einer laparoskopischen Hysterektomie dar. Sie birgt jedoch das Risiko einer intraabdominellen Tumorausbreitung, falls die Probe einen bösartigen Tumor enthält, was zu Peritonealmetastasen führen und somit die Überlebenschancen der Patientin erheblich verschlechtern kann. Aufgrund der FDA-Warnung 2014 und der Aktualisierung 2023 wurden in den letzten Jahrzehnten sicherere Extraktionsmethoden etabliert.Der minimalinvasive Ansatz für die totale oder subtotale Hysterektomie hat sich aufgrund nachgewiesener Vorteile, wie geringerer Kosten, kürzerer Hospitalisation und niedrigerer Morbidität, zum Goldstandard entwickelt, selbst bei Frauen mit einem grossen Uterus myomatosus. Die intraabdominelle Morcellation stellt eine einfache und sichere Methode im Rahmen einer laparoskopischen Hysterektomie dar. Sie birgt jedoch das Risiko einer intraabdominellen Tumorausbreitung, falls die Probe einen bösartigen Tumor enthält, was zu Peritonealmetastasen führen und somit die Überlebenschancen der Patientin erheblich verschlechtern kann. Aufgrund der FDA-Warnung 2014 und der Aktualisierung 2023 wurden in den letzten Jahrzehnten sicherere Extraktionsmethoden etabliert.
The minimally invasive approach for total or subtotal hysterectomy has become the gold standard due to proven advantages, such as lower costs, shorter hospitalization, and lower morbidity, even for women with a large myomatous uterus. Intraabdominal morcellation represents a simple and safe method within the scope of a laparoscopic hysterectomy. However, it carries the risk of intraabdominal tumor dissemination if the specimen contains a malignant tumor, which can lead to peritoneal metastases and thus significantly worsen the patient’s chances of survival. Following the FDA warning in 2014 and the update in 2023, safer extraction methods have been established in recent decades.
Keywords: Laparoscopic hysterectomy, safe morcellation, advances in laparoscopic surgery
Der minimalinvasive Ansatz für die Hysterektomie hat sich aufgrund nachgewiesener Vorteile, wie geringerer Kosten, kürzerer Hospitalisation und niedrigerer Morbidität, zum Goldstandard entwickelt, selbst bei Frauen mit großen Uterusmassen (1–2). In den letzten Jahrzehnten wurden verschiedene intraoperative Systeme entwickelt, um eine sichere Bergung des Uterus zu gewährleisten, und somit eine Laparotomie, wenn möglich, zu vermeiden. Bis dato gibt es vier etablierte Verfahren, um eine möglichst sichere Bergung im Rahmen der Laparoskopie zu gewährleisten. Dazu gehören die Power-Morcellation, die vaginale «in-bag» Morcellation, die «in-bag» Morcellation umbilical/Minilaparotomie sowie abdominale «in-bag» Systeme mit Power-Morcellation, wie z. B. das More cell Safe System (AMI-System®).
Problem: Gefahr einer intraabdominellen Tumorausbreitung
Die intraabdominelle Morcellation ist eine einfache und effektive Methode zur Extraktion großer Uterusmyome oder des gesamten Uterus im Rahmen einer laparoskopischen Hysterektomie (TLH). Sie birgt jedoch das Risiko einer intraabdominellen Tumorausbreitung, falls die Probe einen bösartigen Tumor enthält, was zu Peritonealmetastasen führen und die Überlebenschancen der Patientinnen erheblich verschlechtern kann (3–5). Wright et al. berichteten über eine Uteruskrebsrate von 0.27 % bei Frauen, die sich einer Morcellation während einer minimalinvasiven Hysterektomie unterzogen haben (6). Das geringe Risiko einer intraabdominellen Tumorausbreitung kann durch präoperative Risikobewertung und die Morcellation unsicherer Proben in einem geschlossenen System reduziert werden. Neben dem Risiko einer Dissemination eines malignen Tumors kann auch eine solche von Myomen zu ernsthaften Problemen führen. Eine disseminierte intraabdominale Myomatose als Folge eines Power-Morcellements können zu einer therapeutischen Herausforderung werden (7).
Risikostratifizierung: Risiko und Prävalenz von Uterussarkomen bei Operationen wegen Uterusmyomen
Aktuelle Studien legen nahe, dass bei etwa 1 von 2000 Frauen, die sich einer solchen Operation unterziehen, ein Leiomyosarkom vorliegen könnte. Uterussarkome treten bei Frauen, die sich einer Operation wegen Uterusmyomen unterziehen, häufiger auf als bisher angenommen (2).
Es ist präoperativ anhand von Kriterien der Bildgebung mit Ultraschall, CT oder MRI sowie auch klinischen Charakteristika praktisch unmöglich, zwischen einem Uterusmyom und -sarkom zu unterscheiden (8). Selbst ein rasches Wachstum postmenopausal ist kein verwertbares Merkmal für ein Sarkom (9).
Eine sorgfältige Anamnese, PAP-Abstrichentnahme und ein transvaginaler Ultraschall gehören zwingend zum präoperativen Work-up, um eine Risikostratifizierung durchzuführen. Bei Frauen mit einem Uterus myomatosus ist es häufig unklar, seit wann die Patientin Uterusmyome hat und die zeitliche Größenentwicklung nachzuvollziehen. Bei Frauen mit einem neu aufgetretenen singulären Myom mit rascher Größenprogredienz sowie vermehrter Durchblutung im Doppler sollte die Möglichkeit eines Leiomyosarkoms nicht ausgeschlossen werden.
Zudem muss bei Frauen mit perimenopausalen Blutungsstörungen an ein Endometriumkarzinom gedacht werden, dabei ist der transvaginale Ultraschall nicht immer wegweisend.
Die meisten Frauen mit einer bösartigen Erkrankung des Corpus uteri oder der Zervix weisen abnormale Vaginalblutungen und/oder verdächtige Bildgebungen auf, sodass nur wenige erst nach der Operation eine endgültige histopathologische Diagnose erhalten.
Die Risikostratifizierung und der zugrunde liegende peri- und intraoperative Algorithmus nach Günthert et al. haben sich als effektiv erwiesen (10).
FDA-Empfehlung (2014/Update 2023)
Aufgrund des Risikos der intraabdominellen Tumorausbreitung und der Verfügbarkeit alternativer chirurgischer Optionen warnt die FDA vor der Verwendung laparoskopischer Power-Morcellatoren bei den meisten Frauen, die sich einer Myomektomie oder Hysterektomie zur Behandlung von Myomen unterziehen (11).
Es ist entscheidend, dass die präoperative Risikobewertung und die Wahl der chirurgischen Methode sorgfältig abgewogen werden, um die Sicherheit und das langfristige Überleben der Patientinnen zu gewährleisten (12). Das geringe Risiko einer intraabdominellen Tumorausbreitung kann durch präoperative Risikobewertung und die Morcellation unsicherer Proben in einem geschlossenen System reduziert werden. Zu den sicheren Verfahren gehören die vaginale «in-bag» Morcellation, die «in-bag» Morcellation umbilical/Minilaparotomie sowie abdominale «in-bag» Systeme mit Power-Morcellation wie das Morecell Safe System (AMI-System®). Die Verwendung eines geschlossenen Systems zur Morcellation stellt entscheidende Schritte zur Verbesserung der Sicherheit bei der totalen laparoskopischen Hysterektomie dar.
Hervorzuheben dabei ist, dass in der präoperativen Sprechstunde eine fundierte und informierte Entscheidungsfindung von entscheidender Bedeutung ist. Dies gewährleistet, dass Patientinnen umfassend über die Risiken und Vorteile der geplanten Operation und der verschiedenen verfügbaren chirurgischen Techniken aufgeklärt werden.
Ansätze zur Lösung zur Minimierung der intraoperativen Risiken
1. Vaginale «in-bag» Morcellation. Eine Studie von Günthert et al. demonstrierte eine sichere Technik zur vaginalen «in-bag» Morcellation (10). Die Autoren betonten zudem die Bedeutung eines prä- und intraoperativen Algorithmus zur Risikostratifizierung, der die Rate der unkontrollierten Dissemination präoperativ nicht detektierter Tumorzellen deutlich verringern kann.
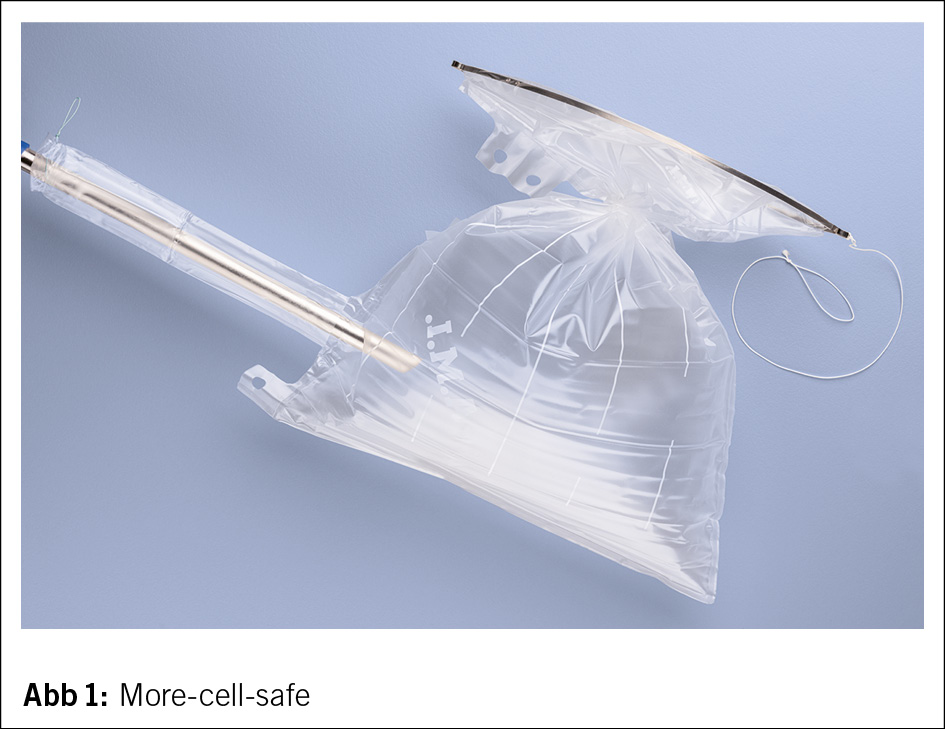
2. Abdominale «in-bag» Morcellation mit z. B. AMI-System (More Cell Safe®) (Abb. 1). Eine Proof-of-Concept-Studie von Rimach et al. zeigte, dass die «in-bag» Morcellation machbar und sicher ist. In der abschließenden Spülzytologie konnten keine Tumorzellen nachgewiesen werden. Diese Systeme sind insbesondere bei einem großen Uterus myomatosus geeignet, wenn eine vaginale Extraktion nicht möglich ist (13–14).
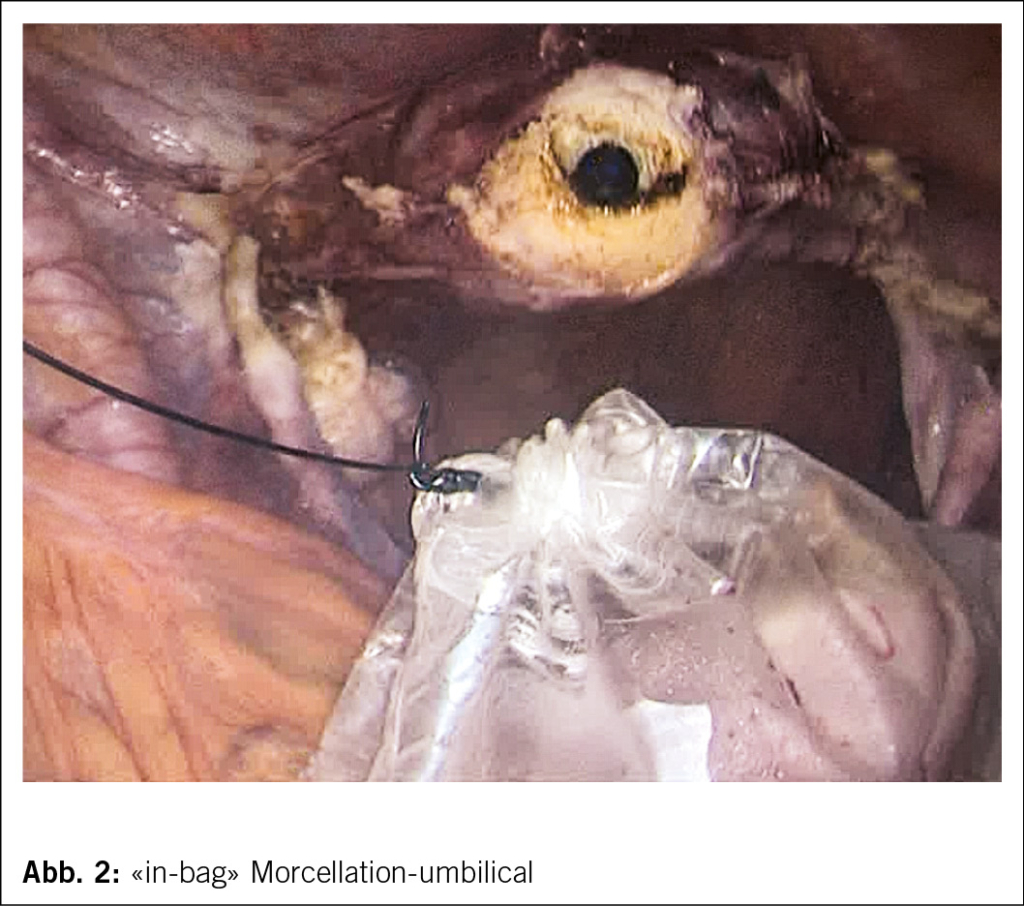
3. Abdominale «in-bag» Morcellation mit umbilicaler Morcellation (z. B. Endo-Catch, Cooper-Bag) (Abb. 2). Die umbilikale Morcellation ist eine einfache und effiziente Technik, insbesondere dann, wenn eine standardisierte Vorgehensweise verwendet wird. Bewährt hat sich die sog. Paper-roll Technik, mit der sich schlussendlich mit einer repetitiven Vorgehensweise beliebig grosse Gewebestücke extrahieren lassen (15).
In der Studie von Meurs et al. wurden 160 Frauen ohne Verdacht auf eine uterine oder zervikale Neoplasie untersucht, die sich einer laparoskopischen Hysterektomie unterzogen hatten (13). Die Patientinnen wurden in drei Gruppen eingeteilt:
• Power Morcellation (PM): 77 Frauen
• Vaginale Morcellation (VM): 33 Frauen
• Mini-Laparotomie (ML): 50 Frauen
Zur Bergung des Gewebes wurde in 67 % der Fälle bei Power-Morcellation (PM), in 72 % der Fälle bei vaginaler «in-bag» Morcellation (VM) und in 92 % der Fälle bei minilaparotomie «in-bag» Morcellation (ML) ein Bergebeutelsystem verwendet. Die Ergebnisse der Studie zeigten, dass die Operationszeit in der ML-Gruppe im Vergleich zu den anderen Gruppen leicht verlängert war. Es gab jedoch keinen signifikanten Unterschied in der intraoperativen Komplikationsrate, in der nach Clavien-Dindo klassifizierten Komplikationsrate oder in der Re-Operationsrate zwischen den Gruppen.
Eine bemerkenswerte Beobachtung war, dass in der PM-Gruppe bei einer Patientin postoperativ ein low-grade Endometriumkarzinom diagnostiziert wurde. Bis zum Zeitpunkt der Studie wurden keine weiteren Komplikationen diesbezüglich berichtet. Die Ergebnisse deuten darauf hin, dass alle drei untersuchten Morcellationstechniken – PM, VM und ML – sicher und effektiv sind. Die leicht verlängerte Operationszeit in der ML-Gruppe könnte durch die häufigere Verwendung eines Bergebeutelsystems erklärt werden.
Die Diagnose eines low-grade Endometriumkarzinoms in der PM-Gruppe unterstreicht die Notwendigkeit einer sorgfältigen präoperativen Abklärung und Nachsorge. Die retrospektive Studie von Meurs et al. legt nahe, dass die Morcellationstechniken PM, VM und ML sichere und effektive Methoden zur Gewebsbergung im Rahmen einer laparo-skopischen Hysterektomie sind (13). Trotz der unterschiedlichen Vorgehensweisen und der Variation in der Verwendung von Bergebeutelsystemen konnten keine signifikanten Unterschiede in Bezug auf Komplikationen und Re-Operationsraten festgestellt werden. Die Befunde unterstützen die Anwendung dieser Techniken in der klinischen Praxis, wobei eine individuelle Bewertung und sorgfältige Patientenauswahl entscheidend bleiben.
Eine umfassende Metaanalyse von Vargas et al. untersuchte verschiedene Morcellationstechniken und unterstrich die Bedeutung eines prä- und intraoperativen Work-ups zur Risikominimierung. Die Ergebnisse dieser Analyse betonen die Wichtigkeit einer sorgfältigen Patientenauswahl und Operationsplanung, um die Sicherheit der Morcellationsverfahren zu gewährleisten (16).
Im Zweifel abdominale Bergung via Pfannenstiel-Inzision oder primäre abdominale Hysterektomie.
Copyright Aerzteverlag medinfo AG
Chefärztin und Leitung Frauenklinik
Luzerner Kantonsspital
Spitalstrasse
6000 Luzern
corina.christmann@luks.ch
Chefarzt Frauenklinik Luzerner Kantonsspital
Standort Sursee
Die Autor/-innen haben keine Interessenskonflikte im Zusammenhang mit diesem Artikel deklariert.
- Präzise Anamnese und präoperative Diagnostik, um eine mögliche Malignität auszuschliessen.
- Vermeidung der intraabdominalen Power-Morcellation ohne Bergebeutelsysteme.
- Verwendung der möglichen «in-bag» Bergungssysteme empfohlen.
- «In-bag» Systeme zeigen keine höheren intra- und postoperative Komplikationen.
- Im Zweifel Konversion zur abdominalen Hysterektomie.
- In der präoperativen Sprechstunde ist eine fundierte und informierte Entscheidungsfindung von entscheidender Bedeutung.
1. Aarts J, Nieboer T, Johnson N, Tavender E, Garry R, Mol B, Kluivers K. Surgical ap-proach to hysterectomy for benign gynaecological disease. Cochrane Database Syst Rev. 2015 Aug 12;2015(8).
2. Bhave Chittawar P, Franik S, Pouwer AW, Farquhar C. Minimally invasive surgical techniques versus open myomectomy for uterine fibroids. Cochrane Database Syst Rev. 2014.
3. Steiner RA, Wight E, Tadir Y, Haller U. Electricalcutting device for laparoscopic removal of tissue from the abdominal cavity. Obstet Gynecol 1993;81:471-4.
4. Morice P, Rodriguez A, Rey A, et al. Prognostic value of initial surgical procedure for patients with uterine sarcoma: analysis of 123 patients. Eur J Gynaecol Oncol 2003;24:237-40.
5. Rekha W, Amita M, Sudeep G, Hemant T. Unexpected complication of uterine myoma morcellation. Aust N Z J Obstet Gynaecol 2005;45:248-9.
6. Wright JD, Tergas AI, Burke WM, et al. Uterine pathology in women undergoing mini-mally invasive hysterectomy using morcellation. JAMA 2014;312:1253-5.
7. Tan H, Koh Y, Chew M, Wang J , Lim J , Leow W, S Lee Disseminated peritoneal leio-myomatosis: a devastating sequelae of unconfined laparoscopic morcellation. Singapore Med J. 2019 Dec;60(12):652-654.
8. Ricci S Stone R, Fader. Uterine leiomyosarcoma: Epidemiology, contemporary treat-ment strategies and the impact of uterine morcellation. A. Gynecol Oncol. 2017 Apr;145(1):208-216.
9. Parker W, Fu Y, Berek J. Uterine sarcoma in patients operated on for presumed leio-myoma and rapidly growing leiomyoma. Obstet Gynecol. 1994 Mar;83(3):414-8.
10. Günthert AR, Christmann C, Kostov P, Mueller MD. Safe vaginal uterine morcellation following total laparoscopic hysterectomy.Am J Obstet Gynecol. 2015 Apr;212(4):546
11. US Food and Drug Administration. Updated laparoscopic uterine power morcellation in hysterectomy and myomectomy: FDA safety communication. Available at:http://www.fda.gov/MedicalDevices/ Safety/AlertsandNotices/ucm424443.htm. Ac-cessed January 20, 2017. Update 2023.
12. Meurs EAIM, Brito LG, Ajao MO, Goggins ER, Vitonis AF, Einarsson JI, Cohen SL.J Comparison of Morcellation Techniques at the Time of Laparoscopic Hysterectomy and Myomectomy. Minim Invasive Gynecol. 2017 Jul-Aug;24(5):843-849
13. Rimbach S, Holzknecht A, Schmedler C, Nemes C, Offner F. First clinical experiences using a new in-bag morcellation system during laparoscopic hysterectomy.Arch Gynecol Obstet. 2016 Jul;294(1):83-93.
14. Rimbach S, Schempershofe M. In-Bag Morcellation as a Routine for Laparoscopic Hysterectomy..Biomed Res Int. 2017;2017:6701916.
15. Moawad GN, Samuel D, Abi Khalil ED Abdominal Approaches to Tissue Containment and Extraction in Minimally Invasive Gynecologic Surgery.J Minim Invasive Gynecol. 2016 Nov-Dec;23(7):1032.
16. Vargas M, Arora Y, Alejandro Bueno M, Gerardo Rodriguez C. Adverse outcomes related to morcellation in Total Laparoscopic Hysterectomy.Eur J Obstet Gynecol Reprod Biol. 2024 Mar;294:231-237
info@gynäkologie
- Vol. 14
- Ausgabe 4
- August 2024