- Sonographie bei Placenta Accreta Spectrum (PAS)
In den letzten Jahren werden tendenziell immer mehr Fälle von invasiver Placentation sowohl prä- als auch intrapartal diagnostiziert. Die Entwicklung der modernen Sonographie in Kombination mit dem steigenden Prozentsatz an Uteruseingriffen (wie Sectio caesarea) sind hierfür hauptverantwortlich. Die rechtzeitige Erkennung einer abnorm invasiven Placenta ermöglicht ein optimales Management der Entbindung und erniedrigt sowohl die maternalen als auch kindlichen Morbiditäts- bzw. Mortalitätsraten.
Definition-Klassifikation
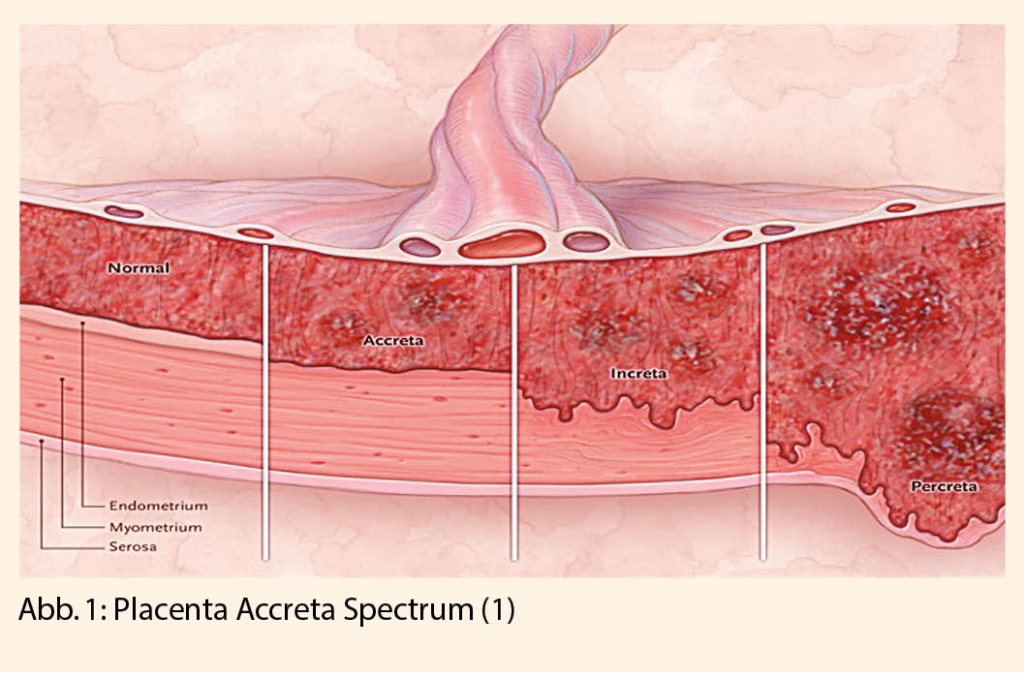
Als Placenta Accreta Spectrum (PAS) wird die abnormale Trophoblasteninvasion ins Myometrium und manchmal bis oder über die Serosa des Uterus beschrieben. Der genaue Mechanismus dieses Krankheitsbildes ist momentan unklar. Der vorherrschenden Theorie zufolge wird eine invasive Penetration durch eine mangelnde Dezidualisierung sowie ein gestörtes Gleichgewicht zwischen der Aktivität der Trophoblasten und der Deziduaschutzbarriere verursacht. Die placentaren Zotten können entweder die Dezidua basalis (Placenta accreta) oder das Myometrium (Placenta increta) penetrieren. Falls die Zotten durch das Myometrium die Uterusserosa oder Nachbarnorgane erreichen, redet man von einer Placenta percreta (Abb.1).
Risikofaktoren- Epidemiologie
Der wichtigste Risikofaktor für die Entwicklung einer Placentationsstörung ist die Placenta praevia im Zustand nach Sectio caesarea. In einer prospektiven Studie wurde festgestellt, dass unter schwangeren Frauen mit Placenta praevia die Frequenz einer Implantationsstörung mit der steigenden Anzahl der stattgehabten Sectiones korreliert, und zwar 3% bei der ersten Sectio, 11% bei der Re-Sectio, 40% bei der Re-Re-Sectio und bis zu 67% bei Status nach mehr als 4 Sectios. Falls keine Placenta praevia vorliegt, ist die Rate einer Implantationsstörung der Placenta deutlich tiefer, und zwar 0.03% bei der ersten Sectio, 0.2% bei der Re-Sectio und bis zu 0.8% bei der vierten Sectio caesarea (2).
Zu den Risikofaktoren gehören ebenfalls Uterusoperationen wie zum Beispiel Myomektomie mit Eröffnung des Endometriums, Kürettage, hysteroskopische Adhäsiolyse, Status nach manueller Placentalösung sowie andere Faktoren wie ein maternales Alter über 35 Jahren, rezidivierende Endometritiden, Mehrlingsgravidität, oder Embryontransfer (3,4).
Statistisch kommt heutzutage eine abnorm-invasive Placenta in ungefähr 1:500 Geburten vor, deutlich erhöht im Vergleich zur Inzidenz in den 1980er-Jahren (1:2500 Geburten) (5).
Klinik- Diagnostik
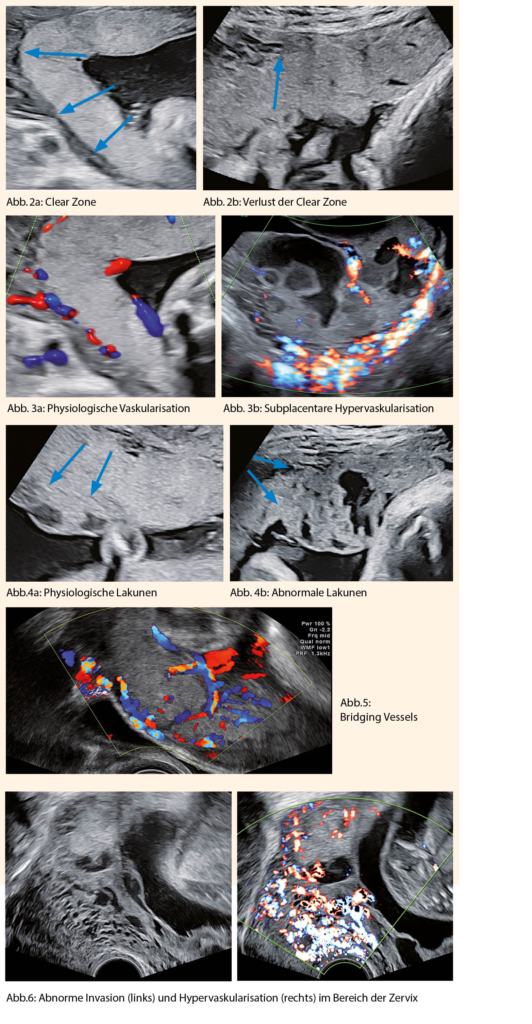
Idealerweise wird eine Placentationsstörung im Rahmen einer sonographischen Kontrolle festgestellt (Abb. 1 bis 6). Die Schwangeren sind meistens bis zu diesem Moment asymptomatisch. Falls eine tiefsitzende Placenta oder Placenta praevia vorliegt, sollte die Placenta detailliert kontrolliert werden, um potenzielle sonographische Marker auszuschliessen.
Ein ähnliches Vorgehen ist bei Status nach Sectio caesarea oder anderer uteriner Operation ebenfalls empfohlen.
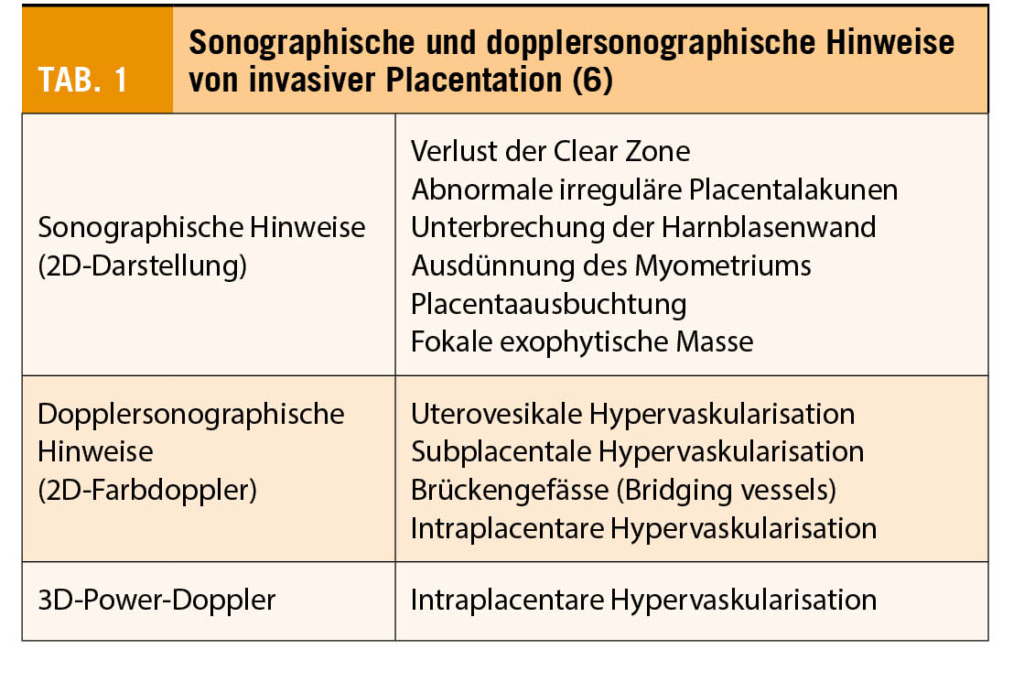
Die sonographischen Kriterien für die Diagnose einer Placentationsstörung wurden durch die internationale Gesellschaft für abnormale invasive Placenta (International Society for abnormally invasive Placenta (IS-AIP)) festgestellt (siehe Tabelle 1) (6).
Klinisch kann sich eine nicht vordiagnostizierte invasive Placenta mit einer massiven Hämorrhagie während einer manuellen Placentalösung postpartal manifestieren. Die Placenta lässt sich je nach Infiltrationsgrad nur partiell oder unvollständig lösen (7,8). Andererseits könnte sie sich als vaginale Blutung unterschiedlicher Intensität bei vorbekannter Placenta praevia präsentieren. Eine Placenta percreta, welche die Harnblase penetriert hat, könnte sich klinisch gegebenfalls mit einer Hämaturie manifestieren.
Eine Magnetresonanztomographie (MRI) kann zur Beurteilung einer potenziell invasiven Placenta an der Hinterwand durchgeführt werden. Zusätzlich bietet diese Methode eine vernünftige Evaluation einer möglichen lateralen oder parametranen Infiltration, welche mit der Sonographie oft schwer beurteilbar ist. Die Befunde der MRI sollten in Zusammenhang mit der sonographischen Bildgebung und der Klinik interpretiert werden (9).
Komplikationen
Eine Schwangerschaft mit invasiver Placentation ist per se mit erhöhter mütterlicher Morbidität und Mortalität assoziiert. Die erschwerte bzw. fehlende spontane Placentalösung nach der Geburt führt aufgrund der Hypervaskularisation zu einer massiven postpartalen Hämorrhagie. Das Ausmass der Blutung steht in direktem Zusammenhang mit dem Infiltrationsgrad der Placenta. Eine peri- oder postpartale Anämie bis zur Erythrozytentransfusion ist einzukalkulieren. Eine noch stärkere postpartale Hämorrhagie kann zu Gerinnungsstörungen wie disseminierte intravasale Koagulopathie, Niereninsuffizienz, notfallmässiger Hysterektomie oder allenfalls zum Tod führen.
In seltenen Fällen einer Placenta percreta mit Infiltration der Harnblasenwand sind unter anderem Blasenverletzungen, Fistelbildung, Wundheilungsstörungen bis hin zur Niereninsuffizienz dokumentiert (10).
Management
Sobald sonographisch der Verdacht auf eine Implantationsstörung der Placenta besteht, kann das gezielte präoperative Management eine Minimierung der mütterlichen und fetalen Morbidität und Mortalität gewährleisten. Die Entbindung durch eine geplante Sectio caesarea nach ausführlicher Aufklärung der möglichen Komplikationen (bis zu transfusionsbedürftiger Hämorrhagie, Organschaden oder Hysterektomie) ist stets empfohlen. Die Sectio sollte zwischen der 34 0/7 und 35 6/7 Schwangerschaftswoche durchgeführt werden, um das Auftreten von Geburtsbestrebungen zu reduzieren. Falls sich vorher Frühgeburtsbestrebungen wie vorzeitiger Blasensprung, Wehentätigkeit oder starke Blutung zeigen, ist ein Vorziehen der Operation empfehlenswert. Falls die Entbindung vor der abgeschlossenen 35.Schwangerschaftswoche durchgeführt werden sollte und die Schwangere in stabilem Allgemeinzustand ist, ist eine Lungenreifungsinduktion sinnvoll.
Eine Sectio bei Verdacht auf invasive Placenta sollte idealerweise im Zentrumspital mit neonatologischer und adulter Intensivstation stattfinden. Ein intradisziplinäres Vorgehen zwischen Geburtshelfern und Anästhesisten (und eventuell Urologen, Chirurgen oder Radiologen) mit bestmöglicher Expertise senkt die intra- und postoperative Komplikationsrate (11).
Um das Risiko einer Blutungsanämie zu reduzieren, wird in den letzten Jahren die intraoperative Anwendung eines Cellsavers favorisiert.
Im Falle einer ausgedehnten Invasion mit einem erhöhten Risiko für eine Hysterektomie ist eine prophylaktische präoperative Doppel-J-Katheter Einlage in Erwägung zu ziehen.
Wenn die invasive Placenta bereits die Uterusserosa erreicht hat, ist eine geplante Sectio-Hysterektomie zu antizipieren, um eine lebensbedrohliche Hämorrhagie zu vermeiden.
Das Belassen der invasiven Placenta in situ nach der Kindsentwicklung wurde bereits in vereinzelten Fällen als Behandlungsoption beschrieben. Die Placenta löst sich entweder von alleine ab oder wird mit einer hysteroskopischen Placentaresektion im Intervall entfernt. Dieses Vorgehen hat in einigen Fällen erfolgsversprechende Resultate gezeigt (12).
Die intraoperative Embolisation der Arteriae uterinae könnte ebenfalls bei hohem Blutverlust in Erwägung gezogen werden.
Copyright bei Aerzteverlag medinfo AG
Oberarzt Kantonsspital Graubünden
Department Gynäkologie und Geburtshilfe
Lürlibadstrasse 118
7000 Chur
stylianos.kalimeris@ksgr.ch
Chefärztin Geburtshilfe Kantonsspital Graubünden
Frauenklinik Fontana
Departement Gynäkologie und Geburtshilfe
Lürlibadstrasse 118
7000 Chur
carolin.blume@ksgr.ch
Die Autoren haben keine Interessenkonflikte in Zusammenhang mit diesem Artikel deklariert.
◆ Die abnorme Invasion der Placenta stellt einen echten geburtshilflichen Notfall mit steigender Inzidenz dar.
◆ Eine Placenta praevia in der jetzigen Schwangerschaft bei Status nach Sectio caesarea ist unter anderem der bedeutsamste Risikofaktor für das Auftreten einer Placentationsstörung.
◆ Eine Placentationsstörung wird entweder präpartal im Rahmen der sonographischen Kontrolle oder peripartal während einer erschwerten Placentalösung mit meistens starker Hämorrhagie festgestellt.
◆ Eine sorgfältige sonographische Beurteilung der Placenta, insbesondere wenn ein oder mehrere Risikofaktoren vorliegen, ermöglicht die Minimierung der intrapartalen Morbidität und Mortalität.
◆ Die Entbindung in einem Zentrumspital mit erfahrenem intradisziplinärem Personal und Intensivstation sind bei dem Verdacht einer invasiven Placenta zu empfehlen.
1. Placenta Accreta Spectrum Robert M. Silver, M.D. and D. Ware Branch, M.D. N Engl J Med 2018; 378:1529-1536 DOI:10.1056/NEJMcp1709324
2. Silver RM, Landon MB, Rouse DJ, et al. Maternal morbidity associated with multiple repeat cesarean deliveries. Obstet Gynecol 2006; 107:1226.
3.Nageotte MP. Always be vigilant for placenta accreta. Am J Obstet Gynecol 2014; 211:87.
4.Fitzpatrick KE, Sellers S, Spark P, et al. Incidence and risk factors for placenta accreta/increta/percreta in the UK: a national case-control study. PLoS One 2012; 7:e52893.
5. Wu S1, Kocherginsky M, Hibbard Ju. Am J obstet gynecol. 2005 May;192(5):1458-61. Abnormal placentation: twenty-year analysis.
6. Collins SL, Ashcroft A, Braun T, Calda P, Langhoff-Roos J, Morel O, Stefanovic V, Tutschek B, Chantraine F (Europ Working Group on Abnormally Invasive Placenta; EW-AIP): Proposal for standardized ultrasound descriptors of abnormally invasive placenta (AIP). Ultrasound Obstet Gynecol. 2016 Mar; 47(3): 271–5. doi: 10.1002/ uog.14952. PubMed PMID: 26205041.
7. Khong TY, Healy DL, McCloud PI. Pregnancies complicated by abnormally adherent placenta and sex ratio at birth. BMJ 1991; 302:625.
8. Mehrabadi A, Hutcheon JA, Liu S, et al. Contribution of placenta accreta to the incidence of postpartum hemorrhage and severe postpartum hemorrhage. Obstet Gynecol 2015; 125:814.
9. Berkley EM, Abuhamad AZ. Prenatal diagnosis of placenta accreta: is sonography all we need? J Ultrasound Med 2013; 32:1345.
10. Zelop CM, Harlow BL, Frigoletto FD Jr, et al. Emergency peripartum hysterectomy. Am J Obstet Gynecol 1993; 168:1443.
11. Eller AG, Bennett MA, Sharshiner M, et al. Maternal morbidity in cases of placenta accreta managed by a multidisciplinary care team compared with standard obstetric care. Obstet Gynecol 2011; 117:331.
12. Collins SL, Alemdar B, van Beekhuizen HJ, et al. Evidence-based guidelines for the management of abnormally invasive placenta: recommendations from the International Society for Abnormally Invasive Placenta. Am J Obstet Gynecol 2019; 220:511.
info@gynäkologie
- Vol. 11
- Ausgabe 6
- Dezember 2021