- Wenn Schwangere und ihre Kinder Medikamente benötigen – Hotspots
Für die Beurteilung der Sicherheit bei der medikamentösen Therapie von schwangeren und stillenden Frauen und ihren Kindern reicht die grobe Einschätzung von Teratogenität oder akuten UAW nicht aus. Es braucht hier ein differenziertes Wissen. Ebenso müssen Informationen über die notwendigen Dosierungsanpassungen während und nach der Schwangerschaft in der Praxis rasch und unkompliziert zur Verfügung stehen. Seit Jahren setzt die SAPP sich für die Schaffung eines national harmonisierten Arzneimittelverzeichnisses ein. Ein Update – vor dem Hintergrund der Lieferengpässe notwendiger denn je.



Pharmakotherapie und Dosierungsanpassungen in Schwangerschaft und Stillzeit
Daten zur Wirksamkeit und Verträglichkeit von Arzneimitteln können nicht einfach von nichtschwangeren Probandinnen auf schwangere oder stillende Frauen übertragen werden. Schwangere haben einen anderen Stoffwechsel, und auch Kinder durchlaufen prä- und postnatal mehrere unterschiedliche Stoffwechselphasen.
Die Schwangerschaft geht oft mit tieferen Arzneimittelplasmakonzentrationen und kürzeren Wirkzeiten einher. Vor allem Substanzen, die ausschliesslich unverändert renal ausgeschieden oder hauptsächlich über CYP450-Enzyme metabolisiert werden, erfordern möglicherweise während der Schwangerschaft, respektive postpartal eine Dosisanpassung (siehe Kasten). Obschon für eine Reihe von Medikamenten einzelne Untersuchungen zur Pharmakokinetik in der Schwangerschaft vorliegen, haben diese noch nicht immer Eingang in den Praxisalltag gefunden. Die von vielen Fachleuten vorgenommene simple Extrapolation der Dosierungen von nicht-schwangeren auf schwangere Frauen birgt das potenzielle Risiko einer Unterdosierung oder aber toxischen Effekten für die Mutter und den Fetus.Im Idealfall sollten als Voraussetzung für eine exakte Dosierung in Schwangerschaft und Stillzeit in vivo Pharmakokinetikbestimmungen in relevanten Verteilungsräumen bei Mutter (z.B. Plasma, Plazenta, Brust, Muttermilch) und Fetus bzw. Kind vorliegen. Solche Daten zu ermitteln, stösst an verschiedene Grenzen der Machbarkeit.
Die Pharmakometrie bietet hier mittels Modell-basierter Analysen verschiedene Möglichkeiten, quantitative Vorhersagen für das Verhalten von Wirkstoffen während der Schwangerschaft, bei Neugeborenen, Säuglingen und Kindern zu machen. Dabei können systemspezifische klinische Parameter (z.B. Organvolumen, Blutfluss, Plasmaproteinkonzentration, Hämatokrit, glomeruläre Filtrationsrate, Enzymaktivität usw.) und die bekannten Eigenschaften des Wirkstoffes (z.B. Molekulargewicht, Lipophilie, Affinität zu Enzymen usw.) in die Berechnungen miteinbezogen werden («Physiologiebasierte Modelle»). «Populationspharmakokinetische Modelle» erlauben mit wenigen Medikamenten-Konzentrationsbestimmungen in den genannten Verteilungsräumen die Pharmakokinetik in Schwangerschaft und Stillzeit mit inter-individueller Variabilität zu charakterisieren und allenfalls Hypothesen zur Dosisanpassung aufzustellen (siehe Abb. 1 und 2). Die Pharmakometrie ersetzt die Untersuchung von pharmakokinetischen Eigenschaften der Wirkstoffe in vivo in allen Kompartimenten nicht, aber sie liefert wertvolle Anhaltspunkte und erleichtert das Studiendesign.

Komplexität der Therapien bei Frühgeborenen am Beispiel der Induktion der Lungenreifung
Wie bei keiner anderen Altersgruppe sind bei der Therapie von Neugeborenen nicht nur die akuten Wirkungen, sondern besonders auch die zu erwartenden Langzeitfolgen von grosser Bedeutung.
Bei drohender Frühgeburt führt die pränatale Verabreichung von Kortikosteroiden (Betamethason oder Dexamethason) an die Mutter zu einer Reifung der fetalen Lungen und übrigen Organe. Die verabreichte Dosis von Kortikosteroiden hat sich seit den ersten Studien vor über 50 Jahren nicht geändert, obwohl es experimentelle Daten gibt, dass die aktuelle Dosis über dem idealen Bereich liegt.
Man beobachtet bei Frühgeborenen eine signifikante Reduktion des Atemnotsyndroms und anderer relevanter neonataler Komplikationen. Deshalb wird die Lungenreife mit fluorierten Kortikosteroiden bei drohender Frühgeburt vor 34 Schwangerschaftswochen empfohlen. Bei Spätfrühgeborenen müssen positive und negative Effekte gegeneinander abgewogen werden. Insbesondere gibt es noch keine guten Studien über die langfristige Entwicklung der Kinder. Wir warten gespannt auf die Resultate des 6-Jahres-Follow-up, welche bald zu erwarten sind.
Frühzeitige postnatale Applikation von Kortikosteroiden an das Frühgeborene ist mit einem erhöhten Risiko für schlechte neurologische Entwicklung assoziiert und muss sorgfältig indiziert werden.
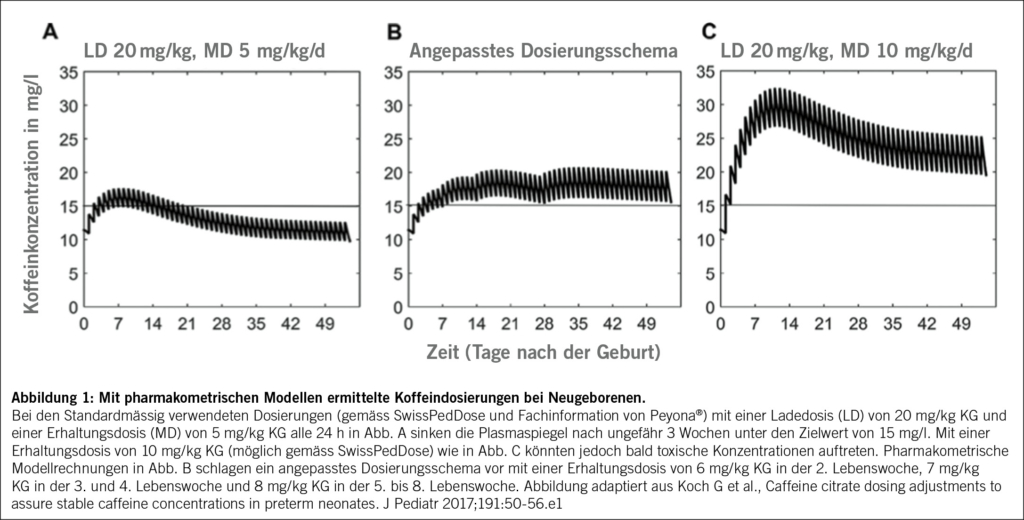
Ähnlich wie Kortikosteroide wirkt sich auch die postnatale Gabe von Coffein günstig auf die Lungenfunktion aus. Nach der Therapie mit Koffein verläuft die zerebrale Entwicklung günstiger als unter Kortikosteroiden. Für die Applikation hoher Koffeindosen gibt es keine gute Evidenz und neurotoxische Effekte sind denkbar. Die Dosierung des Koffeins ist wegen der sich schnell verändernden Clearance in den ersten Lebenswochen nicht nur klinisch herausfordernd, sondern ein klassisches Beispiel für die Adaptation des Leber- und Nierenstoffwechsels bei Neugeborenen innerhalb oftmals weniger Tage, die wir wiederum auch bei der Dosierung berücksichtigen und praktisch umsetzen müssen. Mittels pharmakometrischer Modelle konnte jedoch ein Dosierungsschema vorgeschlagen werden, wie die maximale Koffeinplasmakonzentration von 15 mg/l im Laufe der ersten Lebenstage nicht überschritten werden sollte und trotzdem eine ausreichende Wirkung erzielt werden kann (siehe Abb. 1).


Probleme und medikamentöse Ansätze bei Schwangeren und ihren Neugeborenen in Entwicklungsländern
Frühgeburten sind weltweit gesehen die Hauptursache für die Morbidität und Mortalität von Schwangeren und ihren Kindern. Mehr als 90 % der Schwangerschaften werden in Gebieten mit endemischer Malaria ausgetragen und 2/3 der Frühgeburten finden in Afrika und Asien statt. Dies stellt uns vor grosse Herausforderungen, insbesondere auch im Zuge der rasanten Zunahme von Resistenzen gegenüber den bekannten Malaria-Medikamenten.
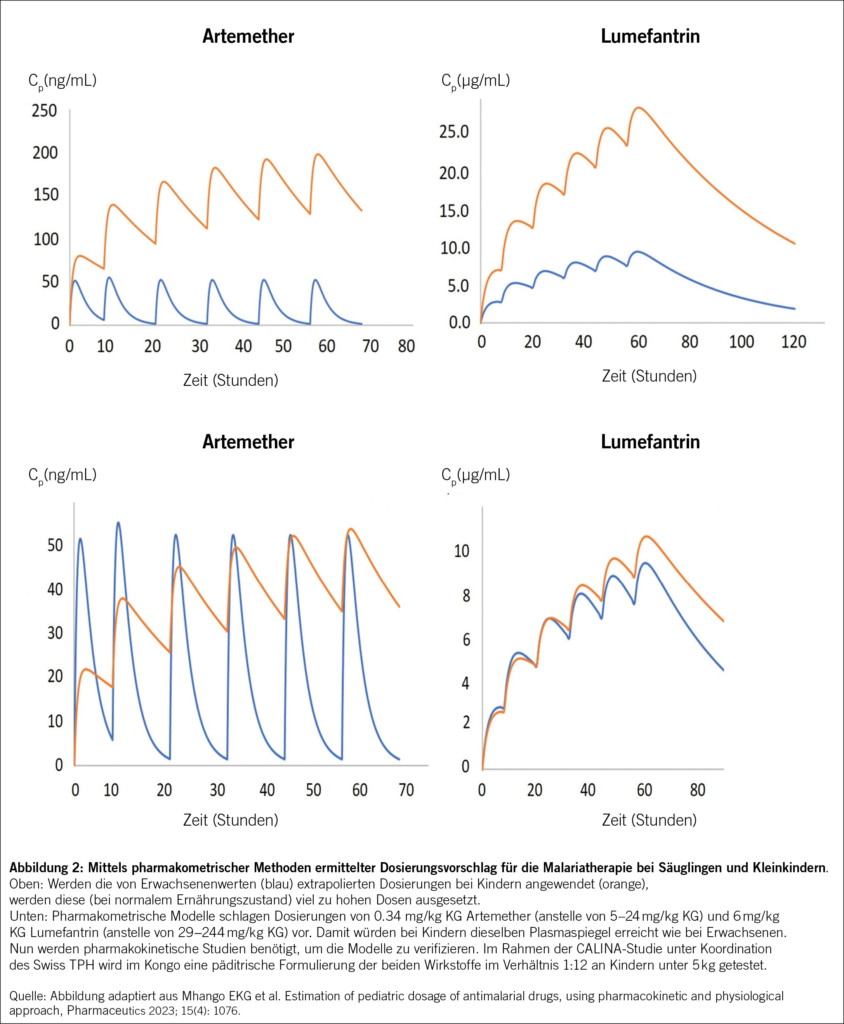
Wenn Kinder in abgelegenen Gebieten an Malaria erkranken, dauert es oftmals zu lange, bis ein Spital erreicht werden kann. Zudem verschlechtert sich die Bioverfügbarkeit von Malariamedikamenten bei Mangelernährung teilweise massiv. Hinzu kommt, dass für Kinder unter 5 kg keine orale Malariatherapie zugelassen ist. Die Verabreichung der üblichen Artemether-Lumefantrin-Dosierung im Verhältnis 1:6 führt bei Kindern zu 2–3-fach höheren Plasmakonzentrationen als der erwarteten sicheren Exposition (Artemether hat bei hohen Dosierungen hohes neurotoxisches Potential, basierend v. a. auf Tiermodellen). Mit Hilfe von physiologiebasierten Pharmakokinetik-Modellen wurde eine angepasste Dosierung gesucht (siehe Abb. 2), welche nun in der CALINA-Studie mit dispergierbaren Tabletten im Verhältnis 1:12 geprüft wird.
Im Sinne einer Überbrückung wegen der langen Anreisezeiten bis zur Einleitung einer adäquaten Anti-Malariatherapie wurde in der CARAMAL-Studie der Effekt einer einmaligen rektalen Verabreichung von Artesunat (10 mg/kg KG) bei Kindern unter 6 Jahren untersucht. Diese «Vor»behandlung konnte die Zahl der Todesfälle und dauerhaften Behinderungen um 51 % reduzieren. Trotz sehr guter Effizienz dieses Therapieansatzes unter kontrollierten Bedingungen war die effektive Wirksamkeit in der Bevölkerung unter realen Bedingungen schlecht – diese Studie zeigt dramatisch, wie sehr die Implementation einer neuen Therapie von zahlreichen Hindernissen und Verständnisschwierigkeiten auf den Überweisungswegen abhängig sein kann.
Eine weitere breit validierte Möglichkeit ist die präventive Verabreichung einer Behandlungsdosis von Sulphadoxin-Pyrimethamin (Fansidar®, in der CH a. H.) für Säuglinge parallel zu den Routine-impfungen, die einen präventiven Effekt entfalten (Intermittent Preventive Treatment in infancy = IPTi). Die Arbeiten zu Malaria, HIV und anderen prioritären Infektionskrankheiten in verschiedenen afrikanischen Ländern – in urbanen wie ländlichen Gebieten – haben gezeigt, dass die Verfügbarkeit von pädiatrischen Formulierungen sowie ein logistisch, wie zeitlich einfacher Zugang für Schwangere und Mütter zu diesen Medikamenten von ausschlaggebender Bedeutung sind und durch eine bessere Integration in die bestehenden Gesundheits- und Sozialstrukturen verbessert wird. Auch hier wird deutlich, dass die Wirksamkeit einer Therapie oder Präventionsmassnahme allein nicht genügt; ganzheitliche und systemische, individuell auf die lokale Bevölkerung zugeschnittene Ansätze inklusive leicht zugänglichen Informationen sind von zentraler und oft unterschätzter Bedeutung.
Medikamentenversorgung und Patientensicherheit – auch für Schwangere und Stillende?
Unter der Leitung von Dr. phil. II Stephanie Vollenweider diskutierten Nationalrätin Yvonne Feri, Dr. pharm. Enea Martinelli, dipl. pharm. Martine Ruggli, dipl. pharm. Monika Schäublin und lic. phil. Erika Ziltener über die aktuellen Herausforderungen für die sichere Arzneimitteltherapie von Schwangeren und Stillenden.
Bei Schwangeren und Stillenden sowie Kindern sind vielfältige Therapieanpassungen notwendig und oftmals muss auf Medikamente im off-label use zurückgegriffen werden. Für Kinder wurden solche Daten und Empfehlungen in der vom Bund beauftragten Datenbank SwissPedDose schweizweit harmonisiert und den Medizinalpersonen online zur Verfügung gestellt (siehe Kasten). Dieses Projekt hat sich bewährt und gilt auch im internationalen Vergleich als ein herausragendes Vorzeigebeispiel.
Im Praxisalltag wäre der Zugriff auf solche Daten während der Schwangerschaft und Stillzeit genauso wichtig. Die SAPP als interprofessionelles Netzwerk aus Medizin und Pharmazie setzt sich bereits seit 16 Jahren unermüdlich für die Erstellung solcher Therapieempfehlungen für Schwangere und Stillende ein. Dabei werden aktuelle Evidenz, nationale und internationale Richtlinien der jeweiligen Fachgesellschaften und Expertenmeinungen berücksichtigt und für die Anwendung in der Praxis aufbereitet. Ein Arzneimittelverzeichnis im Sinne einer harmonisierten Datenbank im kleineren Umfang mit harmonisierten Dosierungsempfehlungen für die Schwangerschaft und Stillzeit hat die SAPP bereits ohne Bundesauftrag umgesetzt (AmiKo, siehe oben). Damit sie jedoch einerseits umfangreicher und andererseits auch aktuell gehalten werden kann, wäre es essenziell, dass sie vom Bund getragen würde. Auch wären die technischen Tools von SwissPedDose vorhanden und könnten auf Schwangere und Stillende ausgeweitet werden.
Mit den Forderungen nach standardisierten Prüfkonzepten in der Schwangerschaft und Stillzeit bei einer nächsten Revision des HMG müssten auch entsprechende Anreize für Firmen geschaffen werden, damit sich solch aufwändige Studien für sie bezahlt machen. Bereits heute verschwinden viele althergebrachte Wirkstoffe vom Markt, weil die neuen Auflagen strenger sind und sich entsprechende Studien für die Firmen nicht mehr lohnen. Speziell für Schwangere und Stillende ist dies jedoch problematisch, da für diese Populationen gerne auf altbewährte Medikamente mit einer langjährigen Erfahrung bezüglich Sicherheit zurückgegriffen wird. Die Schaffung eines national harmonisierten Arzneimittelverzeichnisses wäre für die Versorgung mit lebensnotwendigen Medikamenten ein wichtiges Instrument, um Medikamente inkl. allfälligen Ersatz bei Lieferengpässen für die Indikationen in der Geburtshilfe festzulegen und damit die Rahmenbedingungen für eine sichere Versorgung zu schaffen. Das entsprechende Tool sollte sowohl von Fachpersonen in ihren alltäglichen Instrumenten (z.B. Apotheken-IT) leicht und komplikationslos einsehbar aber auch von Patientinnen konsultierbar sein. In der Tat ist die Versorgungssicherheit für spezifische Patientenpopulationen nicht mehr gewährleistet. So ist beispielsweise Betamethason zur Induktion der Lungenreifung nicht verfügbar (Stand November 2023), so dass vermehrt auf Dexamethason zurückgegriffen wird, welches in der Folge auch nicht mehr erhältlich ist (Stand November 2023). Dexamethason ist trotz seiner Wichtigkeit in der Geburtshilfe nicht auf der Liste der lebenswichtigen Medikamente vermerkt (Verordnung über die Meldestelle für lebenswichtige Humanarzneimittel). Dieses Beispiel verdeutlicht auch, dass diese Liste unbedingt breiter gefasst sein muss und nicht nur auf Medikamente für die Akutmedizin wie Antibiotika, Opiate und Impfungen beschränkt bleiben darf.
Von 2016 bis 2022 haben sich die Lieferengpässe bei Arzneimitteln ungefähr verfünffacht und im 2023 nochmals überdurchschnittlich zugenommen. Für die Apothekenteams führt dies zu einem grossen Mehraufwand und für manche Substanzklassen lässt sich europaweit kein Ersatz finden.
Die Ursachen dieses globalen Phänomens sind komplex und vielschichtig (u.a. Auslagerung von Herstellungsprozessen nach Asien, aufwändige Zulassungsverfahren in der Schweiz, Anlegen von kantonalen Pflichtlagern anstelle von nationalen Strategien, fehlende Abkommen mit europäischen Partnerländern etc.).
Vor dem aktuellen Hintergrund stellt sich die Frage, ob das verfassungsmässig so festgelegte Modell, dass die Wirtschaft und die Kantone für die Versorgung mit Arzneimitteln zuständig sind und der Bund nur in Notlagen wie einer Pandemie eingreifen darf, überhaupt tauglich sei. Echte Versorgung kostet etwas und Wirtschaft und Kantone stossen zunehmend an ihre Grenzen. Bisher sind jedoch alle Vorstösse auf politischer Ebene an der fehlenden Mehrheitsfähigkeit gescheitert.
Schwangere und Stillende wurden schon vor hunderten – in manchen Kulturen vor mehreren tausenden – von Jahren als besonders vulnerable Population erkannt, für die es spezielle Massnahmen braucht. Es ist überfällig, dass die Wirtschaft, die involvierten Ämter und vor allem auch die politischen Stellen endlich die Dringlichkeit der Situation erkennen und gemeinsam und rasch die nötigen Schritte in die Wege leiten, damit Schwangere, Stillende und Neugeborene in der Schweiz auch in Zukunft Zugang zu einer sicheren Arzneimitteltherapie haben. Dies ist und bleibt auch klar ein Anliegen der Ethik und der öffentlichen Gesundheit, dem sich der Staat nicht entziehen kann.
Zweitabdruck aus pharmaJournal 02_2024
Korrespondenz-Adresse:
Dr. sc. nat. Barbara Lardi-Studler
Seeblickstrasse 11
8610 Uster
barbara.lardi@gmail.com
Korrespondenz-Adresse:
Dr. sc. nat. Barbara Lardi-Studler
Seeblickstrasse 11
8610 Uster
barbara.lardi@gmail.com
Geschäftsstelle SAPP
Prof. Dr. pharm. Ursula von Mandach, Präsidentin
Universitätsspital Zürich
Postfach 125
8091 Zürich
https://sappinfo.ch
info@sappinfo.ch
Referenzen
Bei den Referenten und auf https://sappinfo.ch