- Kardiovaskuläre Prävention nach ACS
Strukturierte sekundäre kardiovaskuläre Präventionsprogramme (SSCP) nach akuten koronaren Syndromen (ACS) können die wichtigsten unerwünschten kardiovaskulären Ereignisse (MACE) durch bessere Einhaltung der Post-ACS-Empfehlungen reduzieren.
Diesem Konzept ging eine Schweizer Forschungsgruppe durch Vergleich der Ergebnisse von zwei aufeinanderfolgenden Post-ACS-Patientenkohorten nach, wobei die erste eine Standardversorgung (SC) erhielt, gefolgt von einer weiteren, die zusätzliche Massnahmen (SSCP) zur Verbesserung der Patientenaufklärung sowie der Leistungserbringer- und der Spitalsysteme gemäss ELIPS enthielt (1). ELIPS (NCT01075867) (Protocole 07-131) ist Teil eines Verbundprojekts – Inflammation and acute coronary syndromes (ACS)-novel strategies for prevention and clinical management –, unterstützt durch den Schweizerischen Nationalfonds in 4 Schweizer Universitätsspitälern (Bern, Genf, Lausanne und Zürich).
Über 18-jährige Personen, die mit der Hauptdiagnose eines ACS hospitalisiert waren, wurden von Januar 2009 bis Dezember 2012 eingeschlossen. ACS wurde definiert als Symptome, die mit Angina pectoris (Brustschmerzen, Atemnot) und mindestens einem der folgenden Kriterien vereinbar ist: (a) ischämische Veränderungen des EKG, wie z.B. persistente oder dynamische ST-Segment-
abweichung, T-Wellen-Inversion, neuer Linksschenkelblock);
(b) Nachweis von positivem konventionellem oder hochempfindlichem Troponin anhand lokaler Laborreferenzwerte; (c) bekannte koronare Herzkrankheit (CHD), definiert durch bereits bestehenden Myokardinfarkt (MI), Bypasstransplantat der Koronararterie (CABG), perkutane Koronarintervention (PCI) oder dokumentierte > 50%-ige Stenose einer epikardialen Koronararterie in einer früheren Angiographie (2).
Ausschlusskriterien umfassten Index Revaskularisierung mit CABG, schwere körperliche Behinderung, Zustimmungsunfähigkeit (Demenz) und eine Lebenserwartung von weniger als einem Jahr aus nicht kardialen Gründen. Zur Bewertung der Wirksamkeit der ELIPS-Intervention entschied man sich für ein prospektives sequentielles Vorher-Nachher-Interventionsdesign, wie es für komplexe Interventionen üblich ist (3). Die Gruppe der Standardversorgung (SC) (Beobachtungsphase) umfasste Patienten, die von Januar 2009 bis Dezember 2010 eingeschlossen wurden, während die ELIPS Add-on Gruppe (SSCP, Interventionsphase) Patienten umfasste, die von Januar 2011 bis Dezember 2012 eingeschlossen wurden.
Die ELIPS-Intervention
Die ELIPS-Intervention umfasst Massnahmen auf der Ebene der Patienten, der Gesundheitsdienstleister und des Gesundheitssystems, die darauf abzielen, die Ergebnisse der Patienten durch eine bessere Einhaltung der Post-ACS-Instruktionsprogramme zu verbessern (4, 5).
ELIPS auf Patientenebene
Auf der Patientenebene bestand ELIPS aus einem Aufklärungsprogramm, das dem Patienten in angemessenen Zeitabständen und Intervallen zur Verfügung gestellt wurde, basierend auf individuellen, auf die Bedürfnisse der Patienten abgestimmten Massnahmen. Die Patienten wurden ermutigt, einen gesunden Lebensstil mit Unterstützung durch geschultes medizinisches Fachpersonal zu erreichen – ein Ansatz, der darauf abzielte, beim Patienten die Motivation zur Veränderung hervorzurufen und zu stärken (6). Ferner wurden die Patienten gebeten, ihre kardiovaskulären Risikofaktoren mit Hilfe eines interaktiven Plans selbst zu bewerten und sie wurden eingeladen, einen 27-minütigen Film (in Form einer DVD) zum Patientenalltag zu sehen. Die Patienten erhielten auch personalisierte Lifestyle-Broschüren und wurden mit einer standardisierten Entlassungskarte ausgestattet, welche die jeweiligen Gründe für die Medikamentenverschreibungen sowie eine Zusammenfassung der Ziele in der Sekundärprävention enthielt. Eine eigene Website (https://www.hug-ge.ch/elips) ermöglichte sowohl den Patienten als auch den Leistungserbringern, über den therapeutischen Ausbildungsprozess und das Ausbildungsprogramm auf dem Laufenden zu bleiben.
Die Phase 2 der kardialen Rehabilitation und Trainingsverordnung wurde in national registrierten Herzrehabilitationszentren nach der Entlassung aus dem Krankenhaus durchgeführt.
ELIPS auf der Ebene der Gesundheitsdienstleister
In jedem der 4 Krankenhäuser wurden engagierte Krankenpflegerinnen geschult, um Interviews mit Patienten zur Motivierung und in kardiovaskulärer Gesundheit durchzuführen. Im Zentrum stand dabei, beim Patienten eine ambivalente Motivation zu lösen und gleichzeitig dessen intrinsische Motivation für Veränderungen zu stärken (7).
ELIPS auf Systemebene
Auf Systemebene waren die Projektleiter der teilnehmenden Krankenhäuser für die Organisation einer Reihe von Schulungen zur Unterstützung der Umsetzung der ELIPS-Intervention verantwortlich. Die vorgenannten standardisierten Behandlungsentlassungskarten wurden mit dem Ziel entwickelt, Folgeinformationen an Hausärzte oder ausgewiesene Kardiologen weiterzugeben.
Die vielseitige ELIPS-Intervention umfasste ein Programm mit Anreizen zur Therapieanpassung und Lebensstiländerung ohne pharmakologische oder invasive Eingriffe. Daher kann es sich nicht um eine klinische Studie handeln. Um jedoch einen öffentlichen Eintrag der Studie zu gewährleisten, den Veröffentlichungsbias zu reduzieren und die ethischen Verpflichtungen gegenüber den Teilnehmern vollständig zu erfüllen, wurde die Studie bei den National Institutes of Health U.S. National registriert.
Der primäre Endpunkt von MACE nach einem Jahr war ein Komposit aus Tod jeglicher Ursache, Wiederauftreten von MI, ungeplanter koronarer Revaskularisation, Krankenhausaufenthalt wegen instabiler Angina, Ischämie der niedrigen Gliedmassen und Schlaganfallereignisse. Die Bewertung aller klinischer Endpunkte wurde von einem Gremium unabhängiger Experten (drei zertifizierten Kardiologen) für die Allokationsgruppen verblindet durchgeführt.
Sekundäre Endpunkte waren die Dokumentation empfohlener Therapien wie z.B. Aspirin, Statine, Betablocker ACE-Inhibitoren/Angiotensin-Rezeptorblocker bei der Entlassung und bei der einjährigen Nachbeobachtung (8). Angesichts der Kontroversen darüber, wie lange die optimale Behandlungsdauer von P2Y12-Inhibitoren dauern sollte, wurde dieser Punkt aus den sekundären Endpunkten entfernt.
Die Zahl der Teilnehmer an den Instruktions-Programmen wurde anhand von Daten bewertet, die bei der Entlassung (direkter Transfer) und bei der einjährigen Nachbeobachtung erhoben wurden, wobei die Patienten gefragt wurden, ob sie an einem Programm (stationär oder ambulant) teilgenommen hatten. Empfohlene sekundäre Präventionsziele nach einem Jahr wurden definiert als Low-Density-Lipoprotein (LDL)-Cholesterin < 1,8 mmol/l (70 mg / dl), systolischer Blutdruck < 140 mm Hg, Nüchtern-Plasma-Glukose < 7 mmol/l bei Nichtdiabetikern, glykosyliertes Hämoglobin < 7% bei diabetischen Patienten und Gewichtsreduktion von ≥ 5% bei übergewichtigen (Body-Mass-Index 25,0-29,9 kg/m2) oder fettleibigen Patienten (≥ 30,0 kg/m2) (9).
Für verhaltensbezogene Endpunkte wurden folgende Ziele definiert: Raucherentwöhnung bei Rauchern (basierend auf 7-tägigen Punktprävalenzraten), hohe Medikamenteneinhaltung (definiert durch einen Wert von Null unter Verwendung der Morisky Medical Adherence Scale (MAS)), Gesundheitsnutzenindex (basierend auf den Euroqol-5-Dimensionen (EQ-5D)) und Grad der körperlichen Aktivität (definiert durch mindestens 3 Tage/Woche hohe Intensität oder 5 Tage/Woche mittlere Intensität), gemäss dem internationalen Fragebogen zur körperlichen Aktivität (IPAQ)).
Resultate
Insgesamt wurden 2498 Patienten eingeschlossen, davon 1210 in der SC-Gruppe (2009-2010) und 1288 in der ELIPS Add-on-Gruppe (2011-2012). Das Durchschnittsalter betrug 62,3 ± 12,3 Jahre, 21,1% waren Frauen, 54,7% hatten STEMI, 40,2% NSTEMI und 5,0% instabile Angina. Die gemeldete Nutzung von ELIPS-Tools für Bildungseinrichtungen durch Gesundheitsdienstleister war wie folgt: 68,6% für motivierende Interviews, 54,5% für den interaktiven Plan, 68,7% für den Einsatz von Aufklärungsbroschüren, 74,2% für den auf DVD bereitgestellten Film, 52,7% für die Website und 82,8% für die Entlassungs-Medikamentenkarte.
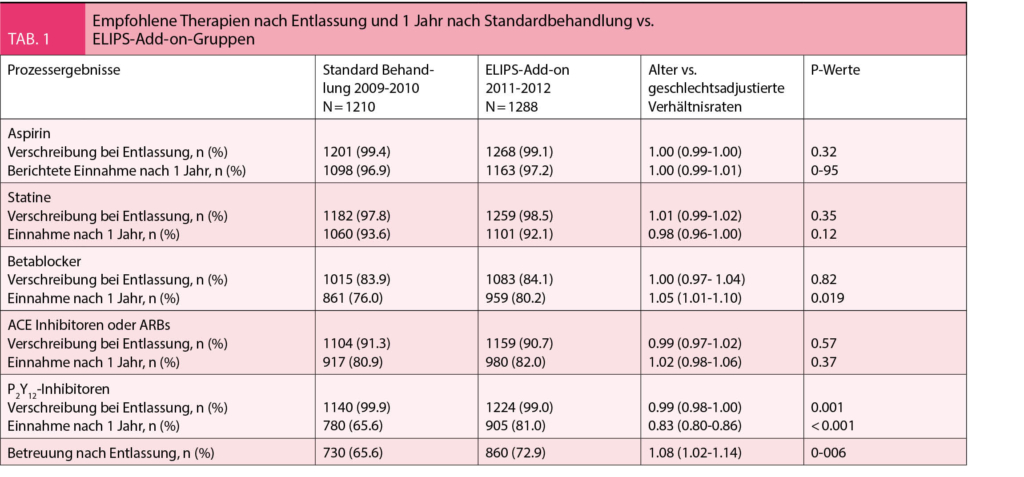
Abgesehen vom Einsatz von Beta-Blockern wurden keine signifikanten Unterschiede zwischen der SC und der ELIPS-Add-on-Gruppe bezüglich der Verschreibung von empfohlenen Medikamenten bei der Entlassung oder der gemeldeten Verwendung der genannten Medikamente nach einem Jahr festgestellt (Tabelle 1). Der Einsatz von Beta-Blockern war in der ELIPS-Add-on-Gruppe nach einem Jahr höher (80,2% vs. 76,0%, RR 1,05 95% CI 1,01-1.10, P = 0.019). Auch die Teilnahmequote an einem CR-Programm war in der Berichtsperiode deutlich höher im ELIPS Zusatzarm (72,9% vs. 65,6%, RR 1,08, 95% 1,02-1,14, P = 0,006).
Der primäre Endpunkt von MACE nach einem Jahr trat bei 151 Patienten (12,5%) in der SC-Gruppe gegenüber 153 Patienten (11,9%) in der ELIPS-Add-on-Gruppe (alters- und geschlechtsangepasst) ein. HR 0,97, 95% CI 0,77-1,22, P = 0,79). Es wurden keine signifikanten Unterschiede in der Häufigkeit der individuellen Ereignisse festgestellt. Die kumulative Hazardkurve für den kompositen Endpunkt von Herztod, MI und Schlaganfall deutet auf einen Trend zu niedrigeren Ereignisraten im ELIPS-Add-on-Arm vs. SC hin, insbesondere nach der Entlassung aus dem Krankenhaus. In Post-hoc-Analysen wurden signifikante Senkungen von Herztod, MI und Schlaganfallereignissen im ELIPS-Add-on-Arm im Vergleich zu den Patienten ≥ 65 Jahre in der SC-Gruppe beobachtet (HR 0,53, 95% CI 0.30-0.93; P für Interaktion = 0,016), die gleiche Beobachtung wurde bei Patienten ≤ 55 Jahre gemacht. Es gab auch einen nicht signifikanten Trend zu einer höheren Rate unerwünschter Ereignisse bei Patienten > 75 Jahre. Nach der Anpassung an die Aufenthaltsdauer wurde die Assoziation bei den ≥ 65-Jährigen abgeschwächt (HR 0,61 (95% CI 0,35-1,09, P = 0,09), während die Interaktion noch signifikant war (P = 0,023). Nach der Anpassung an die kardiale Rehabilitation blieb die Assoziation für die ELIPS-Intervention bei Patienten ≥ 65 Jahre bestehen, aber mit einer Verringerung der statistischen Signifikanz (HR 0,55, 95% CI 0,20-1,49, P = 0,240). Ebenso war auch die Teilnahme an der kardialen Rehabilitation mit einem fast signifikanten Rückgang von Herztod, MI und Schlaganfallereignissen verbunden (HR 0,54, 95% CI 0,26 - 1,14, P = 0,106).
Nach einem Jahr wurde eine signifikante Verbesserung in der ELIPS-Gruppe festgestellt, in Bezug auf die empfohlenen Ziele wie LDL-Cholesterin (74,4% vs. 69,8%, RR 1,07, 95% CI 1,02-1,15, P = 0,012), systolischer Blutdruck (73,4% vs. 66,5%, RR 1,06, 95% CI 1,01-1,13, P = 0,029) und körperliche Aktivität (54,2% vs. 48,3%, RR 1,10, 95% CI 1,01-1,20, P = 0,024).
Fazit
Das ELIPS-Programm wurde nach Untersuchung der Bereiche des Gesundheitswesens, die das grösste Potenzial zur Verbesserung der Versorgungsqualität von ACS-Patienten bieten, entwickelt. Obwohl die erwarteten Auswirkungen auf die klinischen Ergebnisse in der Gesamtkohorte nicht beobachtet wurden , war die Umsetzung des ELIPS-Programms mit einer signifikanten Verbesserung der Teilnahme an CR-Programmen und der Kontrolle von kardiovaskulären Risikofaktoren verbunden. Diese Ergebnisse sollten dazu ermutigen, langfristige, krankenhausbasierte, sekundäre Präventionsprogramme nach ACS weiter zu verfolgen.
riesen@medinfo-verlag.ch
1. Carballo D et al. Clinical impact of a structured secondary cardiovascular
prevention program following acute coronary syndromes: A prospective multicenter healthcare intervention. PLoS ONE 2019 ; 14(2): e0211464. https:// doi.org/10.1371/journal.pone.0211464
2. Thygesen K et al . Third universal definition of myocardial infarction. Eur Heart J 2012;33:2551-2567
3. Auer R et al. Efficacy of in-hospital multidimensional interventions of secondary prevention after acute coronary syndrome: a systematic review and meta-analysis. Circulation 2008; 117:3109-3117
4. Ockene JS et al Task force #4-adherence issues and behaviour changes: achieving a long-term solution. 33rd Bezhesda Conferenc JACC 2002;40: 630-640
5. Lambert-Kerzner A et al. Patient-centered adherence intervention after acute
coronary sybdrome hospialization. Circulation Cardiovacular quality and outcomes 2012;5:571-576
6. Miller NH. Motivational interviewing as a prelude to coaching in healthcare settings. The Journal of cardiovascular nursing 2010;25:247-251
7. Rubak S et al. Motivational interviewing: a systematic review and meta-analysis. The British journal of general practice: the journal of the Royal College of General Practitioners 2005;55:305-312
8. Auer R et al Qiality of care after acute coronary syndromes in a prospective cohort with reasons for non-prescription of recommended medications. PloS one 2’14;9: e93147 Epub 2‘14/03/29.10.1371/journal pone.0093147
9. Kotseva K et al. Cardiovascualr prevention guidelines in daily practice: a comparison of EUROASPIRE I, II and III surveys in eight European countries Lancet 2009;373: 929-940
info@herz+gefäss
- Vol. 9
- Ausgabe 6
- November 2019