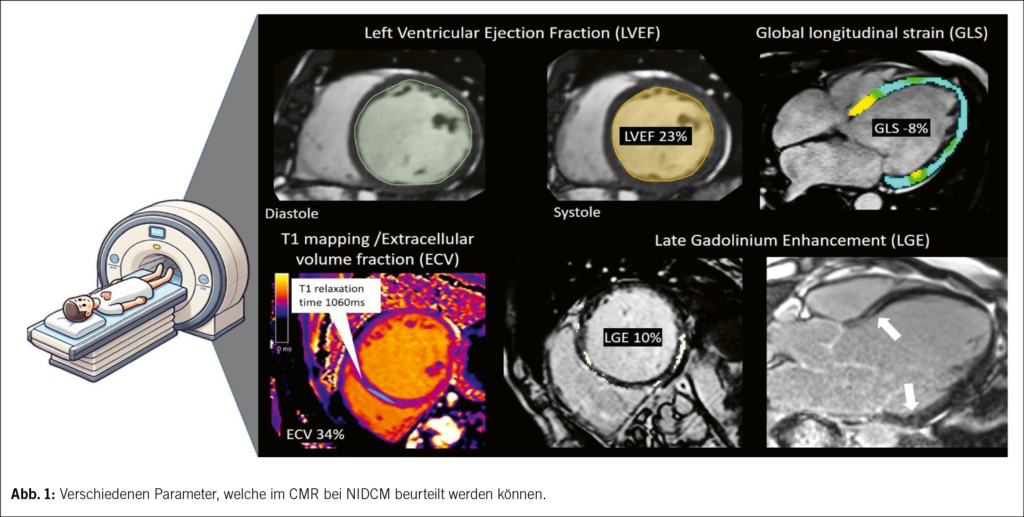
- Risikostratifizierung der nicht-ischämischen dilatativen Kardiomyopathie
Late Gadolinium Enhancement in der kardialen Magnetresonanztomographie ist ein deutlich stärkerer Mortalitäts- und Arrhythmieprädiktor als die linksventrikuläre Ejektionsfraktion.
Meta-Analyse Eichhorn et al. JAMA (1): Multiple Studien, wie das DANISH (2) und SCD-HeFT (3) Trial, haben wiederholt nicht nachweisen können, dass die prophylaktische ICD-Implantation unter den aktuellen Auswahlkriterien, die allein auf einer linksventrikulären Ejektionsfraktion (LVEF) von 35 % oder darunter als einzigem bildgebenden Kriterium in den Risikostratifikationsalgorithmen basieren, langfristige Überlebensvorteile bietet. Die Rolle der kardialen Magnetresonanztomographie (CMR) bei der Diagnose von Kardiomyopathien wurde zuletzt in den ESC-Leitlinien (4) 2023 zu Kardiomyopathien als Klasse-I-Empfehlung hervorgehoben.
Die grosse Meta-Analyse von Eichhorn et al. (1) unter der Leitung von Prof. Gräni der Universität und des Inselspitals Bern zeigte bei Einschluss von 103 Studien mit insgesamt 29 687 Patienten mit nicht-ischämischer dilatativer Kardiomyopathie (NIDCM), dass das Vorhandensein und das Ausmass des Late Gadolinium Enhancement (LGE) deutlich mit arrhythmischen, nicht-arrhythmischen und Mortalitätsendpunkten assoziiert war, während die linksventrikuläre Ejektionsfraktion (LVEF) pro 1 % nicht signifikant mit Mortalität und Arrhythmien in Verbindung stand. Die LVEF war lediglich mit weicheren Endpunkten wie Herzinsuffizienz-Ereignissen assoziiert, dies konnte auch beim Global Longitudinal Strain reproduziert werden. CMR erlaubt es auch Gewebecharakteristiken mittels neuer vielversprechender Sequenzmethoden darzustellen (wie T1 mapping und Extrazellulär Volumen Berechnung), hier gab es aber noch nicht ausreichend Evidenz, um konklusive Rückschlüsse auf die Prädikation zu machen.
Risikostratifizierung der NIDCM
Die NIDCM ist durch eine linksventrikuläre oder biventrikuläre Dilatation und eine kontraktile Dysfunktion gekennzeichnet, ohne dass eine signifikante koronare Herzerkrankung oder abnormale Belastungsbedingungen vorliegen. Zur Vermeidung eines plötzlichen Herztodes werden alleine in den USA jährlich bei 100 000 Menschen mit NIDCM primärprophylaktische implantierbare kardioverte Defibrillatoren (ICD) implantiert (4). Historisch gesehen wurde die LVEF als verlässlicher Marker zur Vorhersage von Ereignissen wie Herzinsuffizienz-Hospitalisierungen und Mortalität angesehen und wird in der Stratifizierung passender Patienten für die Einlage eines ICD verwendet (LVEF < 35 %).
Diese Meta-Analyse zeigt nun auf, dass zumindest in der NIDCM, wie schon durch mehrere klinische Studien in den letzten Jahren postuliert, die Risikostratifizierung mittels der Auswurffraktion nicht zielführend erscheint und hierdurch erhebliche Mehrkosten (5) durch primärprophylaktische ICD-Implantationen entstehen. Stattdessen erscheint das Late Gadolinium Enhancement als Marker einer Vernarbung des Myokards deutlich stärker mit relevanten Endpunkten assoziiert zu sein. Durch eine bessere Auswahl von passenden NIDCM-Patienten könnten einerseits die Einlage unnötiger ICDs reduziert werden, wie auch die Kosten und Komplikationen gesenkt werden und gleichzeitig der plötzliche Herztod (SCD) verhindert werden. Die Ergebnisse zwei relevanter, laufender, randomisierter klinischer Studien (CMR-ICD und BRITISH) untersuchen den Effekt primärprophylaktischer ICDs bei NIDCM-Patienten mit einer LVEF ≤35 % und dem Nachweis von LGE werden endgültige Antworten darauf liefern, ob das LGE die therapeutische Entscheidungsfindung bei Patienten mit NIDCM und fortgeschrittener kontraktiler Beeinträchtigung spürbar verbessern kann.
Allerdings muss die Integration von CMR-Daten mit klinischen Risikofaktoren, Biomarkern, elektrophysiologischen Daten und genetischen Varianten in multiparametrische Risikostratifizierungsmodelle für die routinemässige klinische Anwendung noch erfolgen, hier werden zukünftige Studien noch erfordert.
See-Spital
Asylstrasse 19
8810 Horgen
PhD, FESC, FACC, FSCCT, FSCMR
Leiter kardiale Bildgebung
Universitätsklinik für Kardiologie
Inselspital Bern
Freiburgstrasse 18
3010 Bern
christoph.graeni@insel.ch
1. Eichhorn C, Koeckerling D, Reddy RK, Ardissino M, Rogowski M, Coles B, Hunziker L, Greulich S, Shiri I, Frey N, Eckstein J, Windecker S, Kwong RY, Siontis GCM, Gräni C. Risk Stratification in Nonischemic Dilated Cardiomyopathy Using CMR Imaging: A Systematic Review and Meta-Analysis. JAMA. 2024 Sep 19:e2413946. doi: 10.1001/jama.2024.13946.
2. Yafasova A, Doi SN, Thune JJ, Nielsen JC, Haarbo J, Bruun NE, Gustafsson F, Eiskjær H, Hassager C, Svendsen JH, Høfsten DE, Torp-Pedersen C, Pehrson S, Køber L, Butt JH. Effect of Implantable Cardioverter-defibrillators in Nonischemic Heart Failure According to Background Medical Therapy: Extended Follow-up of the DANISH Trial. J Card Fail. 2024 May 13:S1071-9164(24)00157-X. doi: 10.1016/j.cardfail.2024.04.017.
3. Poole JE, Olshansky B, Mark DB, Anderson J, Johnson G, Hellkamp AS, Davidson-Ray L, Fishbein DP, Boineau RE, Anstrom KJ, Reinhall PG, Packer DL, Lee KL, Bardy GH; SCD-HeFT Investigators. Long-Term Outcomes of Implantable Cardioverter-Defibrillator Therapy in the SCD-HeFT. J Am Coll Cardiol. 2020 Jul 28;76(4):405-415. doi: 10.1016/j.jacc.2020.05.061. PMID: 32703511.
4. Yousuf OK, Kennedy K, Russo A, Varosy P, Lindsay BD, Steinberg B, Atwater BD, Calkins H, Spertus JA. Appropriateness of implantable cardioverter-defibrillator device implants in the United States. Heart Rhythm. 2024 Apr;21(4):397-407. doi: 10.1016/j.hrthm.2023.12.005. Epub 2023 Dec 18. PMID: 38123044.
5. Friedman DJ, Parzynski CS, Varosy PD, Prutkin JM, Patton KK, Mithani A, Russo AM, Curtis JP, Al-Khatib SM. Trends and In-Hospital Outcomes Associated With Adoption of the Subcutaneous Implantable Cardioverter Defibrillator in the United States. JAMA Cardiol. 2016 Nov 1;1(8):900-911. doi: 10.1001/jamacardio.2016.2782. PMID: 27603935; PMCID: PMC5112106.
info@herz+gefäss
- Vol. 14
- Ausgabe 5
- November 2024