- Wichtige kardiometabolische Themen für die Praxis
Bedingt durch die Covid-19 Pandemie fand das durch die Firmen Amgen und Bayer unterstützte Cardio-Metabolic Update Meeting als Videokonferenz statt. Die von Medworld AG organisierte Veranstaltung, die wegen der grossen Nachfrage mehrmals stattfand, war ein überaus grosser Erfolg dank hervorragender Referate, guter Themenauswahl und optimaler praktischer Durchführung.
Die beiden Referenten, Frau Prof. Dr. med. Isabella Sudano und Prof. Dr. med. Jan Steffel, beide Klinik für Kardiologie, USZ, stellten zwei extrem wichtige Themen für die Praxis vor, die durch Covid-19 etwas in den Hintergrund geraten sind, aber nach wie vor der häufigsten Todesursache zu Grunde liegen und deshalb grösste Aufmerksamkeit verdienen, wie Prof. Steffel eingangs betonte.
Der Bericht über das Update erfolgt in zwei Teilen. Beim folgenden Teil handelt es sich um das Update zur Cholesterintherapie.
Update Cholesterintherapie, neue ESC/EAS & AGLA Dyslipidämie Guidelines
Personen, die mit hohem LDL-Cholesterin (LDL-C) geboren sind und diesen Werten über die ganze Lebensdauer ausgesetzt sind, weisen ein hohes kardiovaskuläres Risiko auf. Andrerseits haben Personen, die mit einem tiefen LDL-C geboren sind und diese tiefen Werte beibehalten, ein tiefes kardiovaskuläres Risiko, stellte Frau Prof. Dr. med. Isabella Sudano fest.
Prospektive Studien bestätigen den Einfluss der LDL-C auf das kardiovaskuläre Risiko, wobei diese Studien einen wesentlich kürzeren Zeitverlauf (etwa 12 Jahre) umspannen. Gleiches zeigen auch die klinischen Studien mit Medikamenten, die eine nochmals kürzere Zeitspanne von ca. 5 Jahren umfassen. Die Bedeutung der kumulativen LDL-C-Exposition wurde bislang noch zu wenig beachtet. Die Referentin zeigte, wie sich ein hohes LDL-C auf das Alter eines ersten klinischen Ereignisses auswirkt und wie sich dies durch die medikamentöse LDL-C-Senkung gut beeinflussen lässt. Die Atherosklerose ist aber ein komplexes Geschehen und beschränkt sich nicht auf LDL-C als alleinigen Risikofaktor, wie die Referentin betonte.
Die neuen ESC/EAS Guidelines
Die neuen Guidelines umfassen neue Definitionen der 4 kardiovaskulären Risikokategorien und neue Zielwerte. In die Kategorie sehr hohes kardiovaskuläres Risiko gehören Patienten mit einem der folgenden Merkmale:
- Dokumentierte ASCVD (atherosclerotic cardiovascular disease) klinisch oder eindeutig in der Bildgebung (inkl. Hirnschlag, TIA und periphere Verschlusskrankheit)
- Diabetes mellitus mit Zielorganschaden oder mindestens drei Hauptrisikofaktoren oder frühbeginnender Typ 1 Diabetes langer Dauer (> 20 Jahre). Kumulative HbA1c-Erhöhung erhöht ebenfalls das kardiovaskuläre Risiko
- Schwere Nierenerkrankung (eGFR <30ml/min/1.73m2)
- Ein berechneter ESC SCORE von ≥ 10% für das 10-Jahresrisiko eines tödlichen kardiovaskulären Ereignisses
- Familiäre Hypercholesterinämie (FH) mit ASCVD oder mit einem weiteren Hauptrisikofaktor.
Die Kategorie hohes kardiovaskuläres Risiko beinhaltet Patienten mit starker Erhöhung eines einzelnen Risikofaktors, Patienten mit FH ohne weitere Risikofaktoren, moderate Niereninsuffizienz, Diabetes mit einer Dauer von ≥10 Jahren ohne Endorganschaden und ohne weitere Risikofaktoren oder mit einem Risiko gemäss ESC Score von ≥ 5% – < 10%.
In die Kategorie moderates Risiko fallen Patienten mit einem ESC Score ≥ 1und <5%, junge Patienten mit Typ 1 Diabetes (<35 Jahre), Typ 2 Diabetes < 50 Jahre mit einer Diabetesdauer über 10 Jahre ohne weitere Risikofaktoren.
Zur Kategorie niedriges Risiko gehören Personen mit einem ESC Score < 1%.
Wichtig sind neben dem Score die Risikomodifier, die das Risiko erhöhen oder senken. Dazu gehören Adipositas, geringe körperliche Aktivität, psychischer/sozialer Stress und vor allem eine familiäre Geschichte einer frühzeitigen koronaren Herzkrankheit.
Die Referentin hielt ferner fest, dass sich bei Vorhandensein eines einzelnen sehr stark ausgeprägten Risikofaktors (z.B. LDL-C > 4.9mmol/l) die Scoreberechnung erübrigt. Solche Patienten können sogar ein niedriges berechnetes Risiko aufweisen, müssen aber trotzdem behandelt werden.
FH kann genetisch getestet werden, was in der Schweiz immer noch etwas schwierig ist. Sie kann aber auch klinisch erfasst werden mit dem Score der Dutch Lipid Clinics Network (Familienanamnese, persönliche Anamnese, LDL-C und persönliche Untersuchung, Xanthome und Xanthelasmen).
Die wichtigen Laborparameter sind LDL-C, HDL-C und die Triglyceride. Wenn die Triglyceride sehr hoch sind und LDL nicht bestimmbar ist, kann das Non HDL-C oder Apolipoprotein B bestimmt werden. Eine grosse Rolle spielt und wird inskünftig Lp(a) spielen.
Ferner gibt es eine grosse Diskussion über das Imaging, welches neu in den Guidelines erwähnt wird. Präsenz von Plaques und der CAC-Score können sicher bei der Bewertung des koronaren Risikos nützlich sein, es muss aber festgehalten werden, dass die Empfehlung bloss einen Evidenzgrad IIa/B hat. Neben dem LDL-C ist der Rauchstopp, die vermehrte körperliche Aktivität und eine gute Diabeteskontrolle zur Prävention sehr wichtig, wie auch die Guidelines feststellen.
Neue Zielwerte für LDL-Cholesterin
Aufgrund der genetischen Analysen, der prospektiven Studien, der Metaanalyse der Cholesterol Treatment Trialists’ (CTT) Collaboration, der IMPROVE-IT-Studie, aber auch den neuesten Studien mit PCSK9 Hemmern sind die LDL-C-Zielwerte neu definiert worden.
Für niedriges Risiko wurde, falls eine Therapie wegen eines hohen LDL-Werts erfolgen muss, ein LDL-C Zielwert von < 3.0mmol/l definiert, für moderates Risiko ein LDL-C Zielwert von < 2.6mmol/l, für hohes Risiko < 1.8mmol/l plus 50%ige Senkung des LDL und für sehr hohes Risiko gilt ein LDL-C Zielwert von < 1.4mmol/l plus eine 50%ige Senkung. Bei Patienten, die innerhalb von kurzer Zeit 2 Ereignisse gehabt haben, sollte das LDL-C sogar unter 1.0mmol/l gesenkt werden.
Die Daten der Studien mit Statinen haben bereits gezeigt, dass tieferes LDL mit weniger kardiovaskulären Ereignissen einhergeht. Die neuesten Studien mit den PCSK9 Hemmern Evolocumab und Alirocumab haben dies bestärkt und noch ausgebaut, weil mit diesen Medikamenten wesentlich tiefere LDL-C Werte erzielt werden können. Dabei hat sich gezeigt, dass die Senkung auf extrem tiefe Werte, wie 0.26mmol/l, ohne zusätzliche Nebenwirkungen einhergeht. Schon aus den Statinstudien der CTT Collaboration wissen wir, dass niedrigeres LDL-C besser ist und die genetischen Studien zeigen, dass früher ebenfalls besser ist.
Praktisches Vorgehen bei erhöhten LDL-C Werten
Der erste Schritt in der Therapie eines erhöhten LDL-C ist stets die Gabe eines Statins. Dies sollte rasch und intensiv erfolgen. Wenn dadurch der Zielwert nicht erreicht werden kann, sollte in einem zweiten Schritt Ezetimibe zugegeben werden. Falls die Zielwerte immer noch nicht erreicht werden, empfiehlt sich die zusätzliche Gabe eines PCSK9 Hemmers.
Die Cholesterinbestimmungen sollten nach 8±4 Wochen durchgeführt werden, danach solange, bis der Zielwert erreicht ist und danach 1mal pro Jahr.
Die Studien haben gezeigt, dass eine Senkung des LDL-C bei Frauen und Männern und auch bei über 75-Jährigen zumindest in der Sekundärprävention wirksam ist und dass Ezetimibe auch bei älteren Personen einen Benefit hat. Je höher das Risiko ist, desto besser wirken die Statine.
Leider gibt es viele Patienten, die die Statine nicht einnehmen oder die Therapie absetzen. Das Absetzen der Statine nach dem 75. Lebensjahr kommt häufig vor, was zu viel häufigeren Hospitalisierungen wegen eines kardiovaskulären Ereignisses führt.
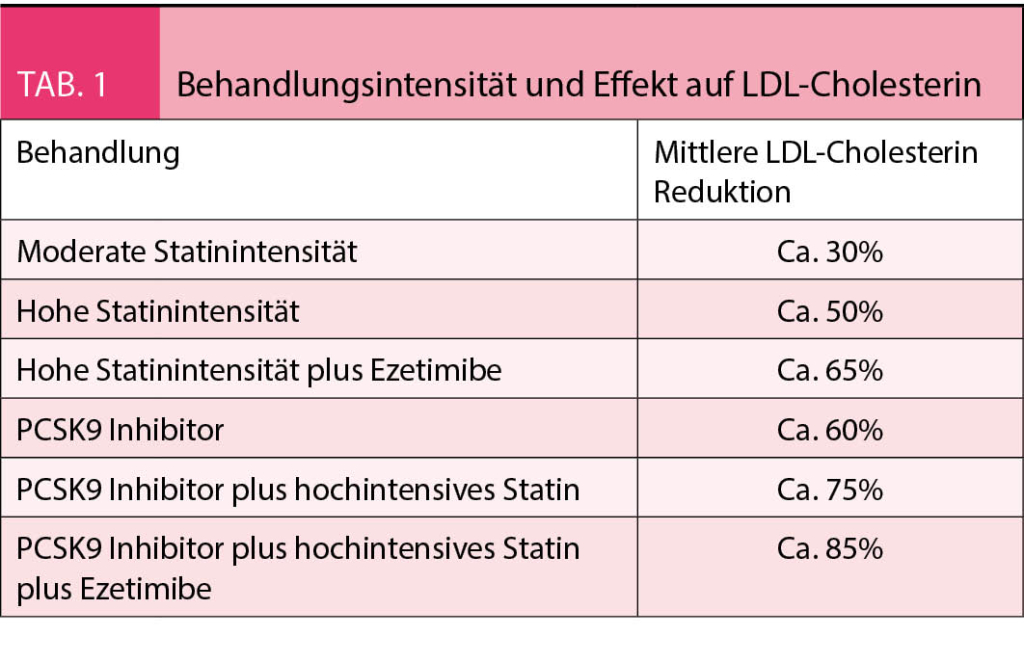
Einer der Gründe sind die im Internet vorhandenen Daten. Dr. Google bringt vor allem die Nebenwirkungen der Statine, verschweigt aber ihre vielen Vorteile. Dazu ist festzuhalten, dass die Nebenwirkungen von Statinen selten sind, viel seltener als bei Dr. Google dargestellt. In der Praxis ist es nützlich zu wissen, welche Wirkung mit welcher Intensität der Lipidsenkung erreicht werden kann (Tab. 1).
PCSK9 Hemmer und ihr Einsatz
PCSK9 Hemmer sollen bei Patienten mit sehr hohem Risiko für ASCVD eingesetzt werden, wenn die Zielwerte mit Statinen und Ezetimibe nicht erreicht werden. Sie eignen sich auch zum Einsatz bei Patienten mit Statinintoleranz. Allerdings erlauben die Limitationen des BAG für die Verschreibung von PCSK9 Hemmern in der Schweiz nicht die Umsetzung der ESC/EAS Empfehlungen. Evolocumab und Alirocumab werden durch die Krankenkasse nur bezahlt, wenn vorher während mindestens 3 Monaten eine Therapie mit mindestens 2 verschiedenen Statinen mit oder ohne Ezetimibe in der maximal verträglichen Dosierung und mit oder ohne weiteren Lipidsenkern bei Statin-Unverträglichkeit die folgenden Werte nicht erreicht werden können:
In der Sekundärprävention nach einem klinisch manifesten atherosklerotischen ischämischen kardiovaskulären Ereignis, wenn LDL-C trotzdem > 2.6mmol/l beträgt.
In der Primärprävention bei Erwachsenen und Jugendlichen ab einem Alter von 12 Jahren mit einer schweren heterozygoten oder homozygoten FH und LDL-Cholesterin > 5mmol/l oder 4.5mmol/l, bei zusätzlichen Risikofaktoren. Evolocumab hat auch die Zulassung für homozygote familiäre Hypercholesterinämie bei Erwachsenen und Jugendlichen ab einem Alter von 12 Jahren. Die PCSK9 Hemmer weisen sehr wenige Nebenwirkungen auf, kognitiver Abbau beim Einsatz von PCSK9 Hemmern und sehr tiefen LDL-C konnte auch in einer neuen Studie nicht festgestellt werden, was die Ergebnisse früherer Studien bestätigt.
Neue Therapien
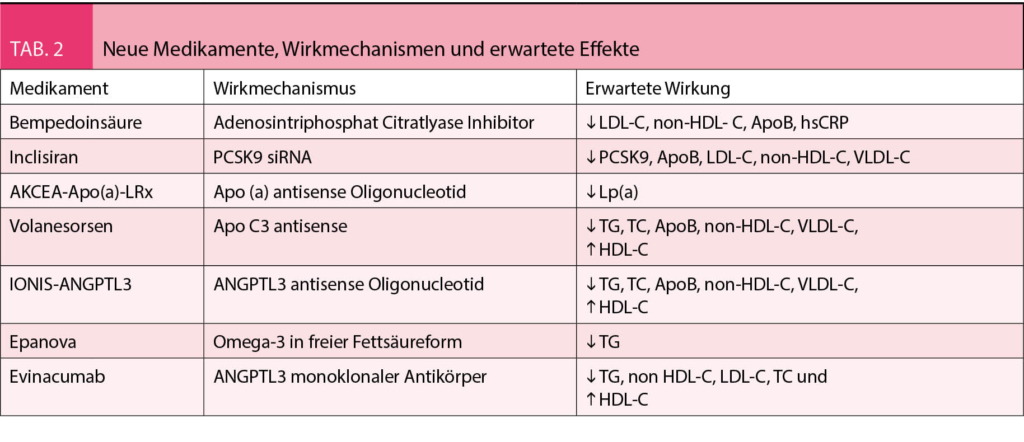
In der Tabelle 2 sind die neuen Therapieformen und die erwarteten Effekte wiedergegeben.
Bempedoinsäure, eine weiterer LDL-C Senker, wird als Prodrug appliziert und durch ein spezifisches Enzym in der Leber aktiviert, welches im Skelettmuskel nicht exprimiert wird. Randomisierte Studien zeigen eine Senkung des LDL-Cholesterins von. bis zu 20%. Bempedoinsäure wirkt synergistisch mit Ezetimibe. Die Verträglichkeit ist auch bei Patienten mit Statin-assoziierten Muskelschmerzen gut. Es gibt Hinweise auf eine geringe Erhöhung der Harnsäure und eine mögliche Verbesserung der Glukosetoleranz. C-reaktives Protein wird um ca. 25% gesenkt.
Fazit
LDL-Cholesterin ist nach wie vor einer der wichtigsten kardiovaskulären Risikofaktoren.
Guidelines sind wichtig und nützlich, aber die Therapie muss dem individuellen Patienten angepasst werden. Es existieren neue Zielwerte und neue Ziele, aber vor allem gilt es, das LDL-Cholesterin im Plasma so tief wie möglich zu halten und mit der Therapie so früh wie möglich zu beginnen.
riesen@medinfo-verlag.ch