- Zunehmende Bedeutung von kardialen Biomarkern
Aufgrund der demographischen und medizinischen Entwicklungen ist mit einer zunehmenden Anzahl an elektiven operativen Eingriffen bei älteren und oftmals auch kardiovaskulär vorbelasteten Patienten zu rechnen. Vor diesem Hintergrund ist eine, die Patientensicherheit gewährleistende und möglichst kosteneffiziente, präoperative kardiovaskuläre Risikoevaluation von entscheidender Bedeutung. Das aktuell etablierte Konzept beruht auf der Berücksichtigung verschiedener klinischer, laboranalytischer und radiologischer Parameter.
En raison de l’évolution démographique et médicale, on peut s’attendre à un nombre croissant d’interventions chirurgicales électives chez les patients âgés et souvent prélagés de maladies cardiovasculaires. Dans ce contexte, une évaluation préopératoire du risque cardiovasculaire qui garantisse la sécurité du patient et soit la plus rentable possible est d’une importance décisive. Le concept actuellement établi est basé sur la prise en compte de divers paramètres cliniques, analytiques et radiologiques en laboratoire.
Hintergrund
Die demographische Entwicklung der letzten Jahrzehnte wurde in der Schweiz durch eine wachsende, gleichzeitig jedoch auch älter werdende Bevölkerung geprägt. So waren Ende 2018 ca. 1,6 Millionen und somit knapp 20% der insgesamt 8,5 Millionen umfassenden Bevölkerung mindestens 65 Jahre alt (1). Dies bei einer seit 1990 sowohl bei den Männern (um 7,5 Jahre) als auch bei den Frauen (um 4,5 Jahre) gestiegenen Lebenserwartung von aktuell durchschnittlich 83 Jahren (2). Ähnliche Entwicklungen können weltweit in nahezu allen entwickelten Ländern beobachtet werden. Als einer der hierfür verantwortlichen Schlüsselfaktoren ist der medizinische Fortschritt zu nennen, welcher in verschiedenen medizinischen Bereichen zu einer eindrücklichen Zunahme und Verbesserung der therapeutischen Möglichkeiten geführt hat. So konnte beispielsweise die Anzahl der durch Herz-Kreislauf-Krankheiten bedingten Todesfälle im Zeitraum von 1995 bis 2014 in der Schweiz um rund 20% gesenkt werden (3). Dennoch bleiben die Herz-Kreislauf-Krankheiten auf nationaler und internationaler Ebene eine der führenden Todesursachen. So waren beispielsweise im Jahre 2015 ein Drittel aller Todesfälle in der Schweiz den Herz-Kreislauf-Krankheiten zuzuschreiben (3). Ähnlich verhält es sich auch global, wo gemäss den aktuellsten Daten der Weltgesundheitsorganisation (WHO) jährlich 31% der Todesfälle durch Herz-Kreislauf-Krankheiten verursacht werden (4).
Für ein besseres Verständnis der Thematik ist es des Weiteren hilfreich, sich ein Bild über das Ausmass der nichtkardialen Operationen zu machen. So geht man aufgrund von auf nationaler Ebene erhobener Daten davon aus, dass sich in Europa jährlich ca. 19 Millionen Menschen einem nichtkardialen Eingriff unterziehen. Ungefähr 30% oder umgerechnet ca. 5,7 Millionen dieser Eingriffe erfolgen bei kardiovaskulär vorbelasteten Patienten (5). Die allgemeine, postoperative 30-Tage-Sterblichkeit nach nichtkardialen Eingriffen konnte in den letzten Jahrzehnten zwar gesenkt werden, sie beträgt in Europa jedoch weiterhin zwischen 1 – 4% (6). Kardiovaskuläre, perioperative Ereignisse sind ebenfalls häufig und treten bei über 45-jährigen Patienten mit Risikofaktoren nach stationären Operationen in bis zu 16% der Fälle auf. Damit gehören sie zu den wichtigsten Ursachen der perioperativen Morbidität und Mortalität mit massgeblichem Einfluss auf die Langzeitprognose der Patienten (7, 8). So beträgt beispielsweise die «In-Hospital-Mortalität» eines perioperativen Myokardinfarktes 14% bei einer Re-Hospitalisationsrate von rund 19% (9).
Diese statistisch geprägten Hintergrundinformationen zeigen auf eindrückliche Art und Weise die Dimensionen sowie die Wichtigkeit einer adäquaten präoperativen Risikostratifizierung auf.
Ablauf des kardiovaskulären Risiko-Assessments
Die in Europa und der Schweiz im Zusammenhang mit dem kardiovaskulären Risiko-Assessment vor elektiven, nichtkardialen Operationen am häufigsten zitierte Quelle ist die im Jahre 2014 publizierte Guideline der Europäischen Gesellschaft für Kardiologie (ESC), welche in Zusammenarbeit mit der Europäischen Gesellschaft für Anästhesiologie (ESA) entstanden ist (5). Diese schlägt im Wesentlichen ein schrittweises, stufenförmiges Vorgehen vor, unter Berücksichtigung verschiedener klinischer, radiologischer und laboranalytischer Parameter (Abb. 1).
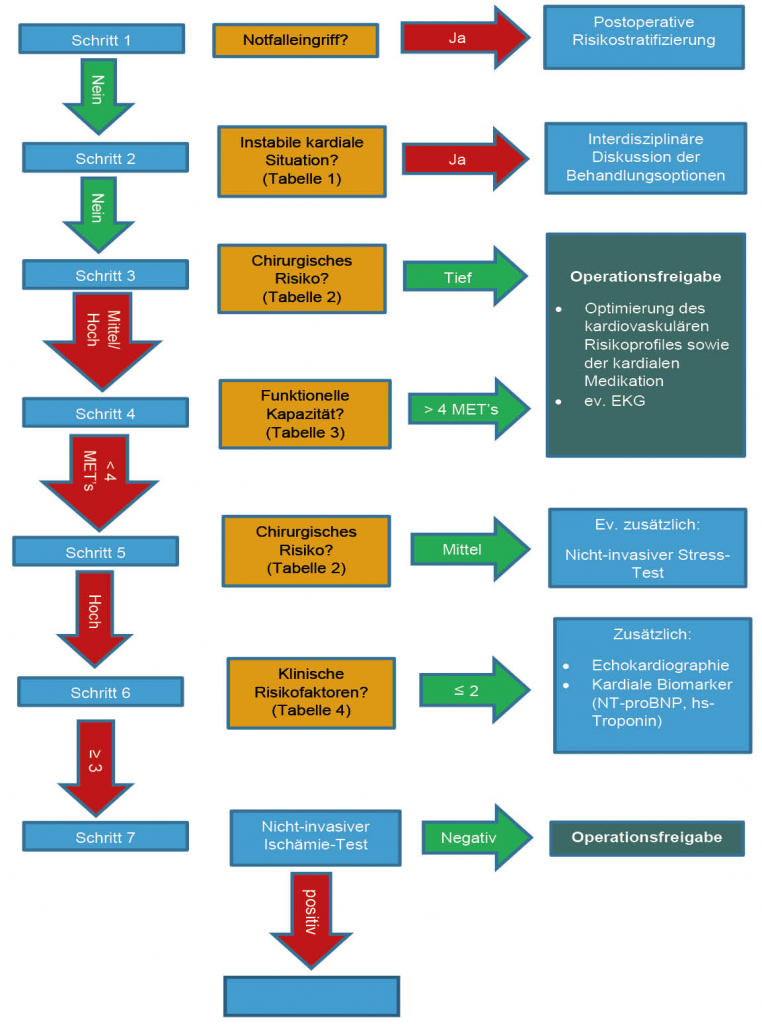
In einem ersten Schritt ist die Dringlichkeit des operativen Eingriffes massgebend. Sollte eine notfallmässige Indikation bestehen, welche eine strukturierte, elektive präoperative Risiko-Stratifizierung nicht erlaubt, wird das unmittelbare Vorgehen von Patienten- und Operations-spezifischen Faktoren diktiert, welche in interdisziplinärer Zusammenarbeit ohne Zeitverzug erkannt und entsprechend behandelt werden müssen. Ein eingehendes kardiovaskuläres Risiko-Assessment sollte in solchen Fällen im postoperativen Verlauf aber nachgeholt werden.
Im Falle eines elektiven Eingriffes mit entsprechenden zeitlichen Möglichkeiten ist es von entscheidender Bedeutung, einen instabilen kardialen Zustand frühzeitig zu erkennen, insbesondere eine instabile Angina pectoris oder eine akute Herzinsuffizienz (Tabelle 1). Zur Identifikation dieser Situationen sind neben einer gründlichen Anamnese und klinischen Untersuchung als Basis je nach Situation auch ein Elektrokardiogramm, Laboruntersuchungen sowie weiterführende apparative Untersuchungen (z.B. eine Echokardiographie) notwendig. Bei Vorliegen eines oder mehrerer dieser Faktoren müssen die Behandlungsoptionen interdisziplinär besprochen werden, unter Einbezug sämtlicher, in die Patientenbetreuung involvierter Fachdisziplinen. Dies spielt in einem besonderen Masse eine Rolle in Zusammenhang mit der Notwendigkeit und dem zeitlichen Ablauf einer dualen Antiaggregation, welche unter Umständen einen operativen Eingriff verzögern kann.
Sollte eine im weitesten Sinne stabile kardiale Situation vorliegen, so ist für das weitere Vorgehen das Operationsrisiko des geplanten Eingriffes wegweisend. Hierzu werden die operativen und interventionellen Eingriffe in drei Risiko-Kategorien (für das 30-Tage-Risiko eines kardiovaskulären Todes oder eines Myokardinfarktes) eingeteilt (Tabelle 2).
Im Falle eines tiefen Risikos kann grundsätzlich eine Operationsfreigabe ohne zusätzliche diagnostische oder therapeutische Massnahmen erfolgen. Allerdings sollte immer versucht werden, allfällige modifizierbare kardiovaskuläre Risikofaktoren präoperativ zu optimieren. Zudem kann die Durchführung eines präoperativen Basis-Elektrokardiogramms hilfreich sein, damit perioperative Veränderungen leichter erkannt werden können. Auch die kardiale Medikation sollte überprüft werden. Beispielsweise kann bei Patienten mit einer bekannten ischämischen Kardiopathie eine präoperative, tiefdosierte Betablocker-Therapie evaluiert werden, wobei diese durchaus kontrovers diskutiert wird. Wir empfehlen ein Fortsetzen der Betablockertherapie bei bestehender langfristiger Indikation. Andererseits muss aufgrund der Datenlage beachtet werden, dass eine präoperative Therapie, welche innerhalb von 24 Stunden vor einer Operation gestartet wird, zwar zu einer Reduktion nicht-fataler Myokardinfarkte führen kann, aber auch eine erhöhte Gesamtmortalität sowie ein erhöhtes Risiko für Hirnschlag, Hypotension und Bradykardie mit sich trägt (10). Die Studien, welche den Neubeginn einer Betablockertherapie zwei oder mehr Tage präoperativ untersuchten, sind kontrovers und weitere randomisierte Multizenterstudien sind notwendig, um dieses Vorgehen zu rechtfertigen. Patienten mit einer Herzinsuffizienz profitieren, unter Kontrolle der Nierenretentionsparameter, von der präoperativen Optimierung der ACE-Hemmer-Therapie, wohingegen vor gefässchirurgischen Eingriffen der rechtzeitige Beginn einer Statin-Therapie sinnvoll ist.
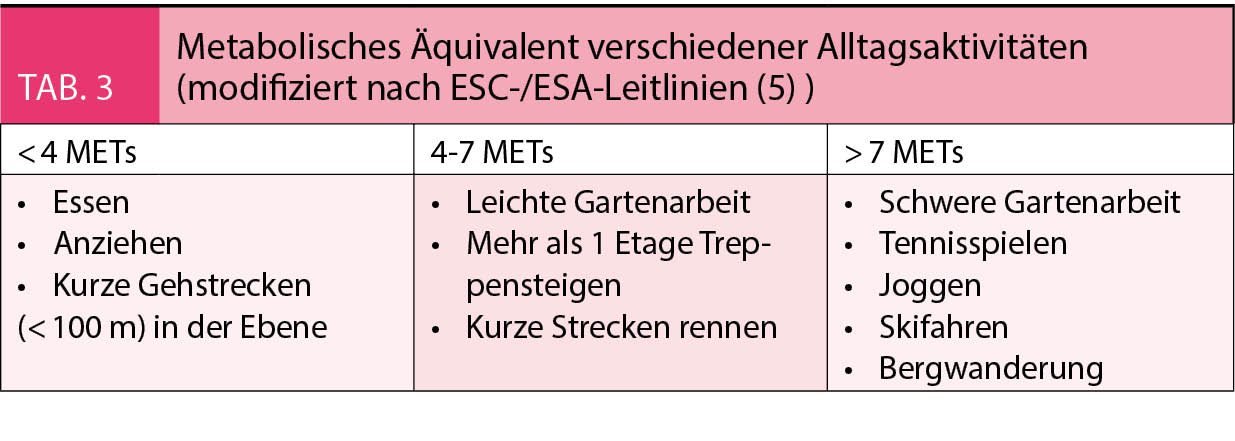
Bei Eingriffen mit einem mittleren oder hohen Risiko sollte in einem nächsten Schritt die funktionelle Kapazität des Patienten bestimmt werden. Hierzu stehen prinzipiell zwei verschiedene Möglichkeiten zur Verfügung. Einerseits kann versucht werden, die Leistungsfähigkeit im Alltag anhand anamnestischer Angaben einzuschätzen. Sollte dies nicht oder nur unzuverlässig möglich sein, so kann eine Objektivierung mittels Ergometrie erfolgen. Als objektive Einheit der funktionellen Kapazität dient das metabolische Äquivalent (engl. metabolic equivalent of task; MET), welches die zur Aufrechterhaltung der Körperfunktionen in Ruhe während einer Minute notwendige Menge an Sauerstoff pro Kilogramm Körpergewicht definiert (ca. 3.5 ml/kg/min). Als Mindestmass der funktionellen Kapazität, welches eine Operationsfreigabe ohne weitere kardiologische Diagnostik erlaubt, wurde eine Schwelle von 4 METs festgelegt. Dieser Wert wird beispielsweise bei leichter Gartenarbeit, beim Treppensteigen (> 1 Stockwerk) oder beim Rennen kurzer Strecken erreicht (Tab. 3).
Natürlich empfiehlt sich auch in solchen Fällen eine Optimierung des kardiovaskulären Risikoprofils sowie der kardialen Medikation. Bei reduzierter funktioneller Kapazität (< 4 METs) spielt wiederum das Operationsrisiko eine Rolle. Für Eingriffe mit mindestens intermediärem Risiko sollte zusätzlich zu den bereits diskutierten Massnahmen in gewissen Situationen ein nicht-invasiver Stress-Test evaluiert werden.
Bei Hochrisiko-Eingriffen gilt es weitere klinische Risikofaktoren zu berücksichtigen (Tab. 4).
Bei Vorliegen von zwei oder weniger dieser Risikofaktoren sollte eine Echokardiographie sowie die Bestimmung von kardialen Biomarkern (z.B. NT-proBNP und hs-Troponin) erfolgen. Sollten mindestens drei der genannten Risikofaktoren vorliegen, so empfiehlt sich die Durchführung einer nicht-invasiven Ischämie-Testung. Nach Ausschluss einer relevanten kardialen Ischämie kann der geplante Eingriff durchgeführt werden, wohingegen bei Nachweis einer Ischämie ein individualisiertes perioperatives Management erfolgen muss, unter Abwägung des Risikos und des potentiellen Nutzens des geplanten Eingriffes.
Kritikpunkte und zukünftige Entwicklungen
Der medizinischen Entwicklung folgend, wird auch das derzeit etablierte prä- und perioperative Vorgehen durch verschiedene Entwicklungen in Frage gestellt. So bestehen beispielsweise Zweifel am Nutzen präoperativer transthorakaler Echokardiographien, da in verschiedenen Untersuchungen kein Benefit hinsichtlich der Rate kardiovaskulärer Ereignisse, der Mortalität oder einer Verkürzung des Krankenhausaufenthaltes gezeigt werden konnte (11, 12). Auch die Verwertbarkeit der funktionellen Kapazität ist Gegenstand von Diskussionen und wird derzeit in einer multizentrischen Studie prospektiv untersucht (13).
Auf der anderen Seite konnte in den letzten Jahren in verschiedenen Studien eine konsistente Assoziation zwischen kardialen Biomarkern (natriuretische Peptide, Troponin) und dem Auftreten perioperativer Komplikationen nachgewiesen werden. Die Quintessenz dieser Untersuchungen war, dass der positiv-prädiktive Wert bzw. die Spezifität erhöhter Werte der natriuretischen Peptide nur mässig ist, wohingegen eine ausgezeichnete negativ-prädiktive Voraussagegenauigkeit (> 90%) für tiefe Werte besteht (14). Diese Datenlage hat beispielsweise die kanadische kardiologische Gesellschaft dazu bewogen, ihre Empfehlungen für die präoperative Risikostratifizierung stark auf die präoperative Bestimmung des BNP bzw. des NT-proBNP abzustützen und damit eine modifizierte, Biomarker-basierte Strategie einzuführen (8, 15). Bei Patienten mit normalen Werten sind keine weiteren Abklärungen perioperativ notwendig, bei erhöhten Werten empfiehlt die Gesellschaft postoperativ serielle Troponin-Bestimmungen mit dem Ziel, die meist stumm auftretenden, aber mit relevanter Morbidität und Mortalität vergesellschafteten perioperativen Myokardischämien zu detektieren und diese Patienten einer optimierten postoperativen Überwachung und Therapie zuzuführen. Diese Strategie wird auch von der Schweizerischen Gesellschaft für Anästhesiologie und Reanimation (SGAR) unterstützt (8).
Universitäres Herzzentrum Zürich
Rämistrasse 100
8091 Zürich
dragan.despotovic@usz.ch
Universitäres Herzzentrum Zürich
Rämistrasse 100
8091 Zürich
christian.schmied@usz.ch
Die Autoren haben keine Interessenskonflikte im Zusammenhang mit diesem Beitrag deklariert.
- Aufgrund der aktuellen demographischen Entwicklung ist auch in Zukunft mit einer grossen Anzahl von älteren Patienten mit erhöhtem kardiovaskulärem Risiko zu rechnen
- Optimaler Risikoevaluation und perioperativer Betreuung kommt gerade bei Patienten mit erhöhtem kardiovaskulärem Risiko eine entscheidende Rolle zu.
- Das aktuell etablierte Konzept zur perioperativen Risikoeinschätzung basiert auf verschiedenen klinischen, laboranalytischen und radiologischen Parametern, wobei neben der individuellen Risikobeurteilung auch das Operationsrisiko evaluiert werden muss
- Aktuell publizierte Studienergebnisse betonen zunehmend die Bedeutung von kardialen Biomarkern im perioperativen Setting.
Messages à retenir
- En raison de l’évolution démographique actuelle, un grand nombre de patients âgés présentant un risque cardiovasculaire accru peuvent également être attendus à l’avenir.
- L’évaluation optimale du risque et les soins périopératoires jouent un rôle décisif, en particulier chez les patients présentant un risque cardiovasculaire accru.
- Le concept actuellement établi pour l’évaluation périopératoire des risques repose sur divers paramètres cliniques, analytiques et radiologiques, selon lesquels, outre l’évaluation individuelle des risques, le risque chirurgical doit également être évalué
- Les résultats d’études publiées récemment soulignent de plus en plus l’importance des biomarqueurs cardiaques dans le contexte périopératoire.
1. Bundesamt für Statistik. Ständige Wohnbevölkerung nach Staatsangehörigkeits-kategorie, Alter und Kanton, 3. Quartal 2018. Veröffentlicht am 19.12.2018.
2. Bundesamt für Statistik, Sektionen Gesundheitsversorgung, Gesundheit der Bevölkerung. Taschenstatistik 2017.
3. Schweizerische Herzstiftung. Zahlen und Daten über Herz-Kreislauf-Krankheiten in der Schweiz. Ausgabe 2016.
4. World Health Organization. Cardiovascular disease. https://www.who.int/cardiovascular_diseases/world-heart-day/en/
5. Kristensen SD, Knuuti J, Saraste A, Anker S, Bøtker HE, Hert SD, et al. 2014 ESC/ESA Guidelines on non-cardiac surgery: cardiovascular assessment and management: The Joint Task Force on non-cardiac surgery: cardiovascular assessment and management of the European Society of Cardiology (ESC) and the European Society of Anaesthesiology (ESA). European Heart Journal. 2014;35:2383–431.
6. Pearse RM, Moreno RP, Bauer P, Pelosi P, Metnitz P, Spies C, et al. European Surgical Outcomes (EuSOS) Study group for the trials groups of the European Society of Intensive Care Medicine and the European Society of Anesthesiology. Mortality after surgery in Europe: a 7 day cohort study. Lancet. 2012;380:1059–65.
7. Puelacher C, Lurati Buse G, Seeberger D, Sazgary L, Marbot S, Lampart A, et al. Perioperative myocardial injury after noncardiac surgery: Incidence, mortality, and characterization. Circulation. 2018;137:1221–32.
8. Filipovic M, Kindler C, Walder B. Schlaglicht der Schweizerischen Gesellschaft für Anästhesiologie und Reanimation. Perioperative kardiale Abklärung und Therapie im Vorfeld nicht-herzchirurgischer Eingriffe. Swiss Med Forum. 2018;18(5152):1078-1080.
9. Smilowitz NR, Beckman JA, Sherman SE, Berger JS. Hospital readmission after perioperative acute myocardial infarction associated with noncardiac surgery. Circulation. 2018;137:2332–39.
10. Perioperative Beta Blockade in Noncardiac Surgery: A Systematic Review for the 2014 ACC/AHA Guideline on Perioperative Cardiovascular Evaluation and Management of Patients Undergoing Noncardiac Surgery. Circulation. 2014;130:2246-2264.
11. Levitan EB, Graham LA, Valle JA, Richman JS, Hollis R, Holcomb CN, et al. Pre-operative echocardiography among patients with coronary artery disease in the United States Veterans Affairs healthcare system: A retrospective cohort study. BMC Cardiovasc Disord. 2016;16:173.
12. Wijeysundera DN, Beattie WS, Karkouti K, Neuman MD, Austin PC, Laupacis A. Association of echocardiography before major elective non-cardiac surgery with postoperative survival and length of hospital stay: Population based cohort study. BMJ. 2011;342:d3695.
13. Mauermann E, De Hert S, Dell-Kuster S, Filipovic M, Howell S, Ionescu D, et al. Re-evaluation of peri-operative cardiac risk (the MET REPAIR study): Study protocol of a prospective, multicentre cohort study sponsored by the European Society of Anaesthesiology. Eur J Anaesthesiol. 2017;34:709–712.
14. Lurati Buse GA, Koller MT, Burkhart C, Seeberger MD, Filipovic M. The predictive value of preoperative natriuretic peptide concentrations in adults undergoing surgery: a systematic review and meta-analysis. Anesth Analg. 2011;112:1019–33.
15. Duceppe E, Parlow J, MacDonald P, Lyons K, McMullen M, Srinathan S, et al. Canadian Cardiovascular Society Guidelines on perioperative cardiac risk assessment and management for patients who undergo noncardiac surgery. Can J Cardiol. 2017;33:17–32.
info@herz+gefäss
- Vol. 9
- Ausgabe 2
- März 2019