- Behandlung des lokal-fortgeschrittenen Ösophaguskarzinoms
Eine interdisziplinär besetzte Arbeitsgruppe von Experten der ASCO führte einen systematischen Literaturreview der letzten 20 Jahre durch. Dabei wurden 17 randomisierte, kontrollierte Studien aus 71 Originalartikeln ausgewählt und strukturiert analysiert. Die Guideline, sowie begleitende Supplemente mit umfassenden Literaturangaben, statistischen Auswertungen, Slide sets und weiteren Zusammenfassungen wurden im Journal of Clinical Oncology publiziert (1).
Inhalt der ASCO Empfehlung
Bei der ASCO-Guideline handelt es sich um Evidenz- und Konsensbasierte Empfehlungen für Patienten mit lokal fortgeschrittenen Karzinomen des Ösophagus und des gastroösophagealen Übergangs (Siewert I/II) im Stadium >T2 oder N+, M0.
Sie umfasst 3 Empfehlungen:
1) Eine multimodale Therapie sollte allen Patienten mit lokal fortgeschrittenem Ösophaguskarzinom angeboten werden. Ausgenommen davon sind Patienten mit frühem Tumorstadium (cT2N0M0) und geringem Risiko (z.B. gut differenzierte Tumore, < 2 cm).
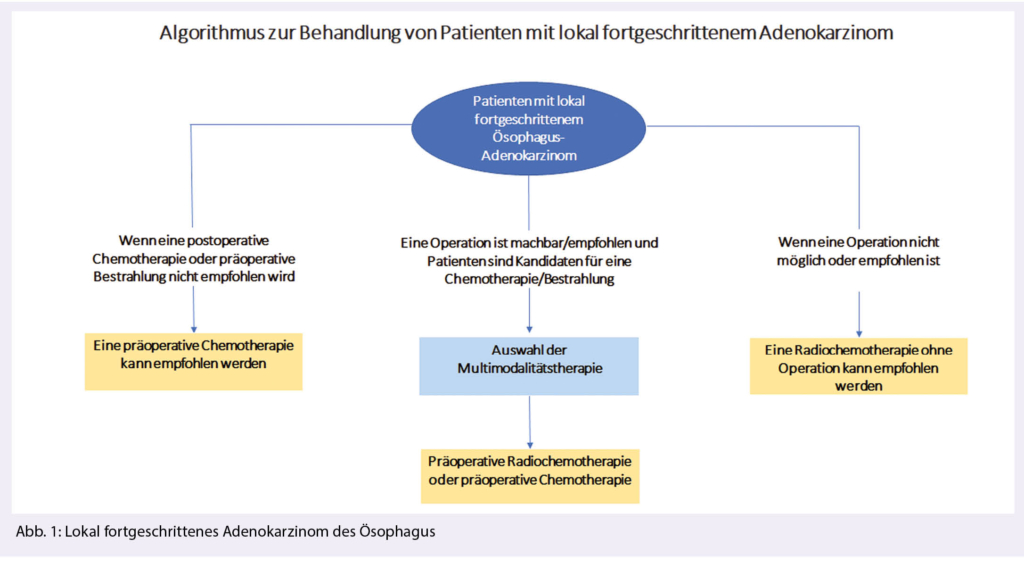
2) Eine präoperative Radiochemotherapie (CRT) oder eine perioperative Chemotherapie wird empfohlen (Abb. 1).
Folgende Spezifizierungen werden erwähnt:
– Wenn eine Operation nicht in Frage kommt, soll eine alleinige CRT erfolgen.
– Eine präoperative Chemotherapie eignet sich für Patienten, welche keine präoperative Radiotherapie, oder postoperative Chemotherapie erhalten können.
– Eine RT ist insbesondere dann von Vorteil, wenn eine optimale Chirurgie nicht gewährleistet ist.
– Das FLOT-Schema wird als bevorzugtes Regime für eine perioperative Chemotherapie angesehen.
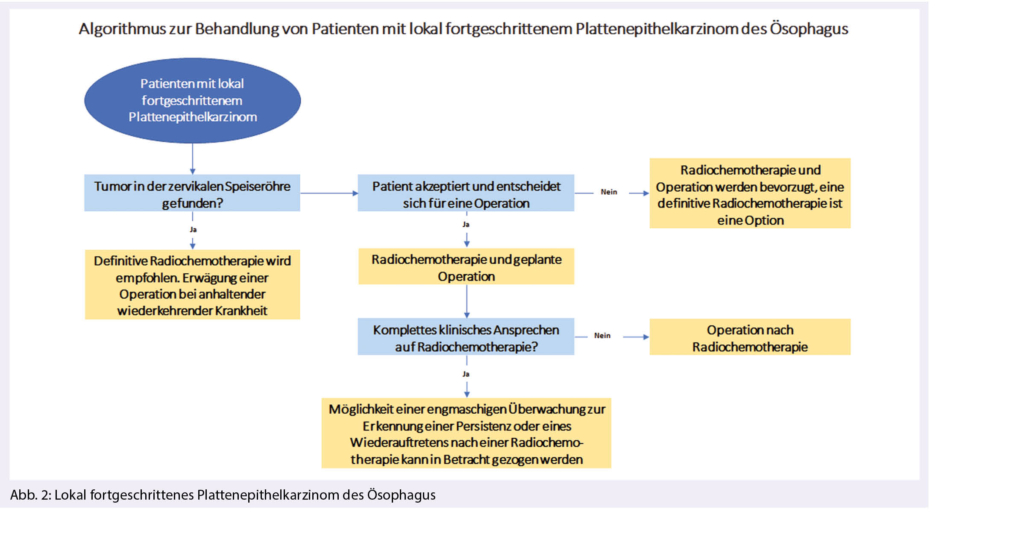
3) Eine präoperative CRT oder eine definitive CRT wird bei Patienten mit lokal fortgeschrittenem Plattenepithelkarzinom empfohlen (Abb. 2).
Folgende Spezifizierungen werden erwähnt:
– Patienten mit Plattenepithelkarzinom und komplettem Ansprechen auf eine Radiochemotherapie profitieren (prognostisch) wenig von einer Operation. Eine Verlaufskontrolle und eine «Salvage-Operation» bei lokaler Progression kann erwogen werden.
– Bei cervikalem Sitz des Primärtumors ist eine definitive CRT indiziert.
– Obwohl eine RCT gefolgt von einer OP der bevorzugte Therapieansatz ist, wird ein definitive CRT als Option angeboten, wenn eine OP nicht in Frage kommt, oder vom Patienten abgelehnt wird.
Kommentare
- Die ASCO-Guideline deckt sich im Grundsatz mit den Therapieempfehlungen der ESMO-Guideline von 2016 und der Onkopedia-Leitlinie von 2018.
- Sie äussert sich nicht zu bildgebenden Modalitäten, weder im Initialstaging, noch beim Restaging vor OP, bzw. zur Evaluation einer Überwachungsstrategie beim Plattenepithelkarzinom nach CRT.
- Sie führt eine low-risk T2 N0 M0-Kategorie ein (gut differenzierte Tumore, < 2cm), welche bevorzugt operiert werden sollen. Diese Kategorie ist im Grundsatz nachvollziehbar, zeigten eine Studie bei Stadium I + II Ösophaguskarzinome keinen Vorteil für eine präoperative CRT auf (2). Ausgenommen sind cervikale Plattenepithelkarzinome, welche üblicherweise eine CRT erhalten.
- Bei den cT3-4 N+ M0-Tumoren, welche die Majorität der Fälle darstellen, wird eine multimodale Behandlung als Standard empfohlen. Sie lässt die Entscheidung hinsichtlich einer CRT oder einer präoperativen Chemotherapie, oder einer perioperativen FLOT-Therapie offen, mit dem Verweis, dass alle drei Therapiemodalitäten einen Überlebensvorteil erreichen.
- Eine präoperative Chemotherapie wird gemäss ASCO-Guideline empfohlen, falls eine präoperative RCT oder eine postoperative Chemotherapie nicht in Frage kommt. Diese Aussage ist mindestens hinsichtlich der adjuvanten Chemotherapie fragwürdig. Neben der Unmöglichkeit ex ante eine spätere Chemotherapie nach einer grossen Operation abzuschätzen, ist das Konzept einer neoadjuvanten Chemotherapie ohne adjuvante Therapiekomponente entwickelt worden (im Gegensatz zu einer perioperativen Chemotherapie). Zudem ist eine adjuvante Chemotherapie kein etablierter Therapiestandard.
- In einem «klinischen Szenario Adenokarzinom» wird ein fiktiver Patient mit einem lokal weit ausgedehnten, proximal sitzenden Adenokarzinom beschrieben. In dieser Situation tendiert die ASCO-Guideline zu einer neoadjuvanten CRT. Im Gegensatz dazu wird ein relativ kleiner Tumor am ösophago-gastralen Übergang skizziert, bei dem eine perioperative Chemotherapie bevorzugt wird. Diese beiden Szenarien dienen dazu die Polarität zwischen den beiden Therapiemodalitäten (CRT vs perioperative Chemotherapie) aufzuzeigen. Eine Antwort auf diese Frage, welche Therapie in welcher klinischen Situation effektiver ist, bleibt laufenden Studien vorbehalten. Dazu zählt die ESPOC-Studie (FLOT vs. CROSS), oder die Neo-AEGIS-Studie (FLOT oder MAGIC vs. CROSS) bei Tumoren am ösophago-gastralen Übergang und die japanische NeXT Studie (CF vs DCF vs CRT mit CF).
- Die Frage der operativen Techniken wird bestenfalls gestreift, die der Zentralisierung im Sinne der HSM wird in der ASCO-Guideline nicht aufgenommen.
- In Summe kann man feststellen: «nichts Neues vom Westen», dennoch ein aktueller und gut strukturierter Beitrag von den amerikanischen Kollegen, der aufzeigt, dass die Behandlungsgrundsätze transatlantisch einheitlich beurteilt werden. FLOT (3) gilt auch in den USA als Therapiestandard der perioperativen Therapie.
St. Claraspital AG
Tumorzentrum
Kleinriehenstrasse 30
4058 Basel
tumorzentrum@claraspital.ch
1. Shah M.A., et al: Journal of Clinical Oncology 2020; 38:2677-2694. DOI:10.1200/JCO.20.00866
2. Mariette C et al: Surgery alone versus chemoradiotherapy followed by surgery for stage I and II esophageal cancer: final analysis of randomized controlled phase III trial FFCD 9901. J Clin Oncol 2014; 32: 2416–2422.
3. Al-Batran S-E, et al: Perioperative chemotherapy with fluorouracil plus leucovorin, oxaliplatin, and docetaxel versus fluorouracil or capecitabine plus cisplatin and epirubicin for locally advanced, resectable gastric or gastro-oesophageal junction adenocarcinoma (FLOT4): a randomised, phase 2/3 trial. Lancet 2019;393:1948-1957
info@onco-suisse
- Vol. 10
- Ausgabe 7
- Dezember 2020