- Kann bei allen Patientinnen mit Mammakarzinom auf eine Axilladissektion verzichtet werden?
Mit der Studie SAKK 23/16 – TAXIS untersucht die Schweizerische Arbeitsgemeinschaft für Klinische Krebsforschung (SAKK) die fokussierte Axillachirurgie in Kombination mit axillärer Radiotherapie zur Behandlung von Patientinnen mit Mammakarzinom und hoher Tumorlast in der Axilla.
Während fast eines Jahrhunderts gehörte die Axilladissektion zur Standardbehandlung jeder Patientin mit Mammakarzinom. In den neunziger Jahren wurde das Sentinelverfahren eingeführt und die Axilladissektion beschränkt auf Patientinnen und Patienten mit palpablen Lymphknotenmetastasen oder tumorbefallenen Sentinel-Lymphknoten. Heute haben wir aus verschiedenen randomisierten Studien gelernt, dass auch bei vielen Patientinnen mit limitiertem Tumorbefall der Sentinellymphknoten auf die Axilladissektion verzichtet werden kann. Die Axilladissektion ist weiterhin die Standardbehandlung von Patientinnen mit palpablen Lymphknotenmetastasen oder residuellem Tumor nach neoadjuvanter Chemotherapie.
Fokussierte Axillachirurgie
In den letzten Jahren hat die zielgerichtete Axilladissektion („targeted axillary dissection“) viel Aufmerksamkeit erlangt als Verfahren zum Ausschluss von residuellem Tumorgewebe in den axillären Lymphknoten nach neoadjuvanter Chemotherapie. Dabei wird das Sentinelverfahren kombiniert mit der selektiven Entfernung des initial tumorbefallenen axillären Lymphknotens, der vor der neoadjuvanten Therapie während oder nach der Biopsie mit einem Clip markiert wurde. Mehrere prospektive Interventionsstudien haben gezeigt, dass mit der zielgerichteten Axilladissektion die falsch-negative Rate auf wenige Prozent gesenkt werden kann, während diese beim alleinigen Sentinelverfahren in dieser Situation bei > 10% liegt. Mehrere prospektive multizentrische Studien, z.B. SenTa in Deutschland oder RISAS in Holland, haben derzeit zum Ziel, die zielgerichtete Axilladissektion weiter zu validieren. TAXIS untersucht ein neues Konzept zur De-eskalierung der Axillachirurgie, das wir fokussierte Axillachirurgie, auf Englisch tailored axillary surgery» (TAS) genannt haben. Dabei spielt die zielgerichtete Axilladissektion eine wichtige, jedoch nicht obligatorische Rolle zur selektiven Entfernung von befallenen Lymphknoten. Wichtiger ist bei TAS der Einsatz der Finger der Chirurgen zur selektiven Entfernung von palpablen Ablegern und natürlich das Sentinelverfahren zur Entfernung von nicht-palpablen Tumoranteilen. Die Axilla muss nach TAS ohne palpable Tumoranteile sein, während die residuellen mikroskopischen Tumoranteile der Radiotherapie überlassen werden.
Vormarsch der Radiotherapie
Parallel zum Rückgang der Axilladissektion bei Patientinnen mit positiven Sentinel-Lymphknoten hat sich ein klinischer Trend entwickelt hin zu mehr Radiotherapie der Lymphabflusswege. Beide Trends stützen sich auf Level 1 Evidenz aus randomisierten Studien. Während die brustchirurgischen Studien gezeigt haben, dass weniger Chirurgie nicht zu mehr Rezidiven führt, haben die radioonkologischen Studien gezeigt, dass vermehrte Radiotherapie das krankheitsfreie Überleben dieser Patientinnen zumindest leicht verbessert. Entsprechend werden Patientinnen mit befallenen Lymphknotenmetastasen zunehmend regionär bestrahlt. Diese Entwicklung begünstigt die kritische Re-evaluation der übrigen Indikationen für eine Axilladissektion, die zunehmend durch die Radiotherapie ersetzt wird.
Laufende Studien auf dem Gebiet der Axillabehandlung
Zurzeit rekrutieren acht grosse randomisierte nationale Studien in mehreren Ländern. Zwei davon untersuchen, ob nach einem unauffälligen Ultraschall ganz auf das chirurgische axilläre Staging – also auch auf das Sentinelverfahren – verzichtet werden kann. Einige Studien validieren das ACOSOG Z0011 Protokoll, wobei sie die Einschlusskriterien ausgeweitet haben. Dabei geht es grundsätzlich um die Frage, ob in der heutigen Zeit Lymphknotenmetastasen in der Axilla zurückgelassen werden dürfen, wenn wirksame adjuvante Therapien folgen – eine Abkehr von jahrzehntelang etablierten Standards. Einen wichtigen Schritt weiter geht der Alliance Trial A011202, der Patientinnen mit residuellem Tumor in den Sentinel-Lymphknoten nach der neoadjuvanten Chemotherapie einschliesst. Die Patientinnen werden in eine Kontrollgruppe randomisiert mit Axilladissektion und in eine experimentelle Gruppe mit axillärer Radiotherapie. Alle Patientinnen erhalten eine ausgedehnte regionäre Radiotherapie supraklavikulär und parasternal. Somit klärt diese Studie die wichtige Frage, ob auch nach systemischer Vorbehandlung residueller Tumor in der Axilla zurückgelassen werden darf, wenn eine regionäre Radiotherapie folgt.
SAKK 23/16 - TAXIS
Die SAKK Studie TAXIS nimmt diese Frage aus dem Alliance Trial mit auf und geht einen Schritt weiter: Darf selbst bei Patientinnen mit hoher Tumorlast in der Axilla – mit oder ohne neoadjuvante Chemotherapie – auf die Axilladissektion verzichtet werden, wenn eine ausgedehnte regionäre Radiotherapie durchgeführt wird? Dabei schliessen wir als erste Studie überhaupt auch Patientinnen mit palpablen Lymphknotenmetastasen ein. Sie werden randomisiert in eine Gruppe mit fokussierter Axillachirurgie und eine Gruppe mit radikaler Axilladissektion. Bei der fokussierten Axillachirurgie werden alle palpatorisch auffälligen Befunde zusammen mit den Sentinel-Lymphknoten entfernt. Dabei wird ein Präparateradiogramm durchgeführt mit der Frage, ob der Markierungsclip entfernt wurde, der während der bioptischen Sicherung der Lymphknotenmetastase eingelegt wurde. Ist der Clip im Präparateradiogramm, darf eine in die experimentelle Gruppe ohne Axilladissektion randomisierte Patientin weiter in der Studie behandelt werden. Wenn der Clip nicht entfernt wurde, muss die Patientin ausgeschlossen und die Axilla radikal disseziert werden – dies dient der chirurgischen Qualitätssicherung innerhalb dieser Phase III Studie. Präoperative Lokalisationstechniken, z.B. mit Draht oder radioaktivem Clip sind erlaubt, um die Rate der erfolgreichen Entfernungen der clipmarkierten Lymphknoten zu erhöhen, was der zielgerichteten Axilladissektion entspricht.
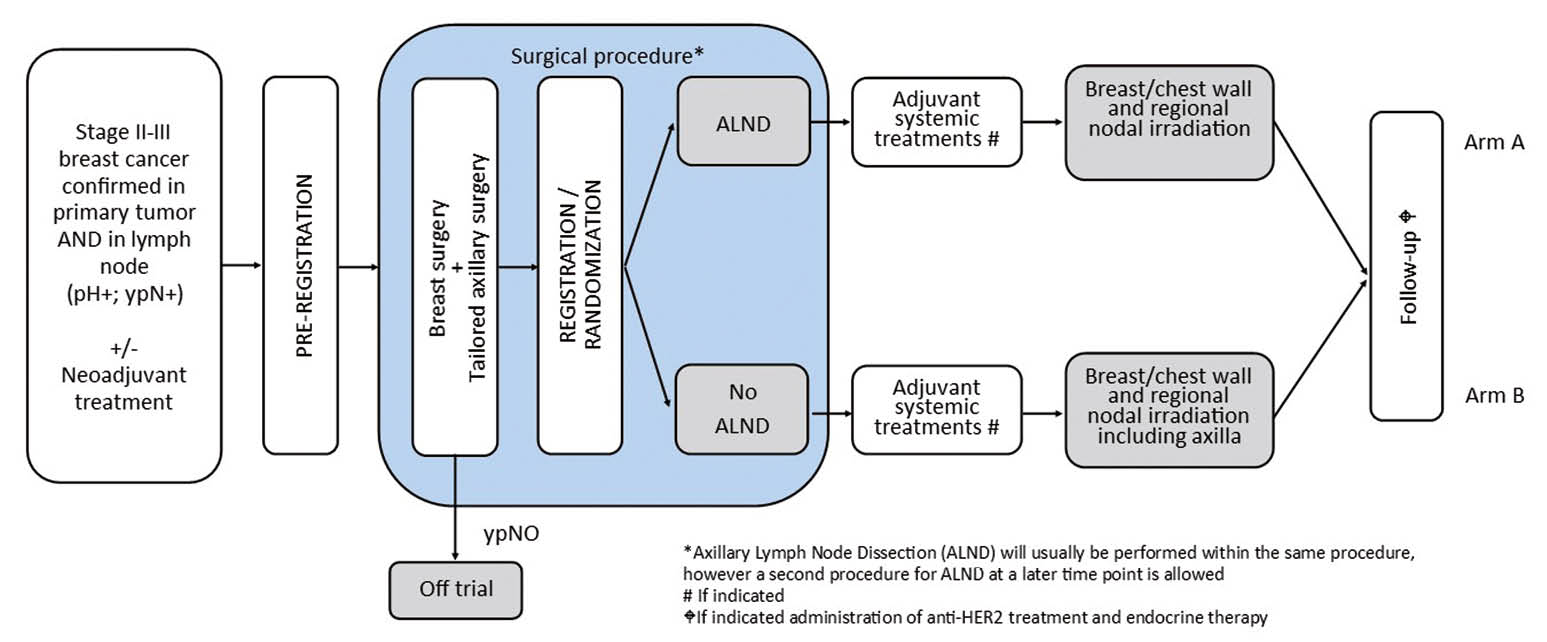
Diese grosse Phase III Studie wird interdisziplinär im Netzwerk der SAKK und mit internationalen Partnern durchgeführt werden. Die Hauptrolle teilen sich die Brustchirurgie und Radioonkologie, mit Unterstützung durch die anderen beteiligten klinischen Disziplinen und die Abteilungen für Statistik und Lebensqualität. Die Fallzahl beträgt 1500 Patientinnen, die während einer Zeitdauer von 5 Jahren rekrutiert werden. Die maximale Studiendauer beträgt etwa 10 Jahre Jahre. Geplant ist die Teilnahme von 34 Zentren aus vier Ländern.
Primärer Endpunkt ist das krankheitsfreie Überleben. Wir testen in einem non-inferiority Design die Hypothese, dass die fokussierte Axillachirurgie im Vergleich zur Axilladissektion nicht zu mehr Rezidiven oder einem schlechteren Überleben führt. Wichtigster sekundärer Endpunkt ist die Lebensqualität. Sie wird mit validierten Fragebögen gemessen, um zu zeigen, dass die fokussierte Axillachirurgie im Vergleich zur Axilladissektion weniger Morbidität verursacht. Fällt die Studie positiv aus, könnte der Rückzug der Axilladissektion aus der klinischen Praxis vollendet werden.
Studiendesign: A multicenter randomized open labeled phase III trial
Studienname: SAKK 23/16: Tailored AXIllary Surgery with or without axillary lymph node dissection followed by radiotherapy in patients with clinically node-positive breast cancer (TAXIS).
Teilnehmende Zentren: Kantonsspital Aarau, Kantonsspital Baden, Bethesda Spital Basel, Claraspital Basel, Universitätsspital Basel, Lindenhofgruppe – Engeriedspital Bern, Kantonsspital Graubünden, Clinique des Grangettes Chêne-Bougeries, Centre du sein Fribourg/Brustzentrum Freiburg, Hôpitaux Universitaires de Genève, Clinique de Genolier, Hôpital neuchâtelois – La Chaux-de-Fonds, CHUV – Centre hospitalier universitaire vaudois Lausanne, Hirslandenklinik St. Anna Luzern, Luzerner Kantonsspital, Hôpital du Valais, Hôpital de Sion, Kantonsspital St. Gallen, Tumor- und Brustzentrum ZeTuP St. Gallen, Spital Thurgau, Kantonsspital Winterthur, Brustzentrum – Seefeld Zürich, Spital Limmattal Zürich, Spital Zollikerberg Zürich, Stadtspital Triemli Zürich, UniversitätsSpital Zürich, Landeskrankenhaus Feldkirch, LKH-Univ. Klinikum Graz, Linz/Krankenhaus der Barmherzigen Schwestern, Klinikum Wels-Grieskirchen, Allgemeines Krankenhaus der Stadt Wien, National Institute of Oncology Budapest, Ospedale MultiMedica Castellanza (VA, Italien)
Coordinating Investigator: Prof. Dr. Walter Paul Weber, Chefarzt Brustchirurgie, Universitätsspital Basel, walter.weber@usb.ch
Supporting Coordinating Investigator: PD Dr. med. Michael Knauer, Leitender Arzt Brustchirurgie, Kantonsspital St. Gallen, michael.knauer@kssg.ch
Clinical Project Manager: Dr. Marie-Aline Gerard, marie-aline.gerard@sakk.ch, SAKK Bern
Direktor Tumor- und Forschungszentrum
Kantonsspital Graubünden
7000 Chur
tumorzentrum@ksgr.ch







