- Examen bucco-dentaire – un geste indispensable dans le bilan gériatrique
Lors de l’ admission d’ un patient âgé dans un établissement de soins, un bilan gériatrique complet est effectué, mais la santé bucco-dentaire n’ est que rarement prise en compte. Les caries et les maladies parodontales sont les maladies les plus fréquentes de la cavité buccale, mais les maladies de la muqueuse buccale, comme le carcinome épidermoïde, sont également plus fréquentes avec l’ âge. Les patients âgés prennent en outre de nombreux médicaments, dont une grande partie provoque une sécheresse buccale. Le biofilm peut être aspiré et entraîner des pneumonies d’ aspiration. Un contrôle dentaire régulier, au moins tous les six mois, est donc recommandé. Lors de l’ entrée dans un établissement de soins, le dentiste traitant devrait établir un « plan de soins » tenant compte des besoins individuels du patient et de sa dentition. La santé bucco-dentaire fait partie intégrante de la santé générale et peut contribuer de manière significative à la qualité de vie des personnes âgées.
When an elderly patient is admitted to a care facility, a complete geriatric assessment is performed, but oral health is rarely considered. Caries and periodontal disease are the most common diseases of the oral cavity, but diseases of the oral mucosa, such as squamous cell carcinoma, are also more common with age. Elderly patients also take many medications, many of which cause dry mouth. The biofilm can be aspirated and lead to aspiration pneumonia. A regular dental check-up, at least every six months, is therefore recommended. When entering a nursing home, the attending dentist should establish a «care plan» that takes into account the individual needs of the patient and his or her dentition. Oral health is an integral part of general health and can contribute significantly to the quality of life of older adults.
Key Words: Oral health, elderly people, care plan, caries, periodontal diseases, aspiration pneumonia
Santé bucco-dentaire – partie intégrante du bien-être
Une bouche et une dentition saine font partie intégrante de la santé et du bien-être général (1). Les principales maladies bucco-dentaires qui surviennent chez les personnes adultes sont chroniques, progressives et cumulatives au cours de la vie. Les causes des maladies bucco-dentaires sont étroitement liées au mode de vie, qui comprend une négligence de l’ hygiène bucco-dentaire ainsi qu’ une alimentation riche en sucre, le tabagisme et la consommation d’ alcool (2). Les infections buccales, en particulier les maladies parodontales, peuvent avoir un impact négatif sur l’ état de santé général, et des associations avec les maladies cardio-vasculaires, le diabète, les naissances prématurées et les pneumonies bactériennes ont été signalées (3). La récente tendance à conserver une dentition naturelle complète ou partielle jusqu’ à un âge avancé a été accueillie comme un progrès, mais une prévalence élevée de caries et de maladies parodontales accompagne la conservation des dents et reste un défi considérable pour la santé publique (4). Les autres maladies des tissus buccaux comprennent un large éventail d’ affections des muqueuses, ainsi que les carcinomes épidermoïdes, dont la prévalence augmente au-delà de 60 ans (5).
Les défis de la santé bucco-dentaire chez les personnes âgées
Les affections bucco-dentaires les plus répandues chez les personnes âgées restent les caries coronaires et radiculaires ainsi que les maladies parodontales, qui favorisent toutes la perte des dents si elles restent sans traitement. La perte de dents altère la plupart des fonctions orales, en particulier l’ efficacité de la mastication, ce qui conduit, souvent inconsciemment, à l’ adoption d’ un régime alimentaire malsain, car les choix alimentaires se limitent à ce qui est facile à mâcher avec peu de dents naturelles et/ou de prothèses dentaires (6). L’ apport calorique quotidien est souvent assuré par un régime riche en hydrates de carbone raffinés et en sucre, qui fournit les calories nécessaires, mais manque de nutriments importants comme les protéines, les vitamines et le calcium (7). Lors de la vieillesse, un IMC élevé est en général associé à une faible morbidité et mortalité (8). L’ amélioration de l’ efficacité de la mastication ne pourrait qu’ améliorer indirectement le poids et l’ état nutritionnel, en permettant l’ ingestion d’ une plus grande variété d’ aliments, en offrant la possibilité de manger des plats non mélangés et d’ apparence appétissante et en favorisant les repas en compagnie d’ autres personnes, ce qui entraîne une augmentation de l’ apport calorique. L’ amélioration de l’ état nutritionnel après une restauration dentaire avec une meilleure efficacité de mastication n’ est pas automatique, un conseil nutritionnel est recommandé pour que le patient bénéficie au mieux de la nouvelle prothèse (9).
L’ état de santé général, notamment des maladies chroniques ou leur traitement constituent un autre défi pour la santé bucco-dentaire des personnes âgées. Selon le rapport de l’ OMS sur le vieillissement, les sept maladies chroniques les plus courantes chez les personnes âgées sont les maladies cardiovasculaires, le cancer, les maladies respiratoires, le diabète, la cirrhose du foie, l’ arthrose et les troubles neurocognitifs (10). Alors que le diabète a un effet bidirectionnel direct sur la santé parodontale, d’ autres maladies ont un effet plutôt indirect sur la santé bucco-dentaire, que ce soit par la prise de médicaments, la radiothérapie ou la chimiothérapie. Un effet indésirable de ces médicaments peut être une sécheresse buccale, entraînant des problèmes de mastication, de déglutition, d’ élocution, de port de prothèses dentaires et de sensibilité des muqueuses (11). Lorsque les dents naturelles sont encore présentes, un risque élevé de caries et une augmentation de l’ abrasion sont associés à un manque de salive.
Un autre problème fréquent chez la personne âgée fait récemment l’ objet d’ une attention croissante, la dysphagie. Les troubles de la déglutition augmentent avec l’ âge et atteignent chez les patients institutionnalisés une prévalence de 40-60 % (12). La dysphagie est reconnue comme l’ un des principaux mécanismes physiopathologiques conduisant à la pneumonie par aspiration, l’ une des principales causes de morbidité et de mortalité par infection chez les patients âgés. La fréquence accrue peut être expliquée par les changements physiologiques liés au vieillissement de l’ arbre respiratoire et à l’ immunosénescence. L’ altération des réflexes de toux entraîne la stagnation de corps étrangers dans le pharynx qui peuvent ensuite être aspirés dans les poumons. À part des troubles de déglutition, l’ hygiène orale, ainsi que la présence de dents naturelles avec des poches parodontales importantes sont des facteurs de risque reconnus pour la pneumonie d’ aspiration (13, 14). Mais même chez le sujet édenté, des dépôts bactériens sur la langue peuvent encore provoquer une pneumonie d’ aspiration (15). Il est donc crucial de maintenir une bonne hygiène bucco-dentaire chez les personnes âgées.
L’ hygiène bucco-dentaire des personnes âgées
L’ hygiène bucco-dentaire est souvent mauvaise chez les personnes âgées, et plusieurs raisons peuvent expliquer ce phénomène (16). Le vieillissement physiologique, qui détériore la vision, la sensibilité tactile, l’ odorat et la dextérité, se manifestent chez les personnes âgées, même si elles vieillissent en bonne santé. Ces déficiences physiologiques rendent difficile l’ exécution des mesures d’ hygiène bucco-dentaire. S’ y ajoutent l’ arthrose et les accidents vasculaires cérébraux, ou du déclin cognitif et de la dyspraxie comme dans les troubles neurocognitifs tels que la démence. Des outils adéquats, comme des brosses à dents à manche épais, un miroir grossissant et des lunettes ou des outils spéciaux pour le nettoyage des prothèses dentaires peuvent contribuer à améliorer l’ hygiène bucco-dentaire, mais leur prévalence est faible et leur utilisation n’ est pas une coutume répandue.
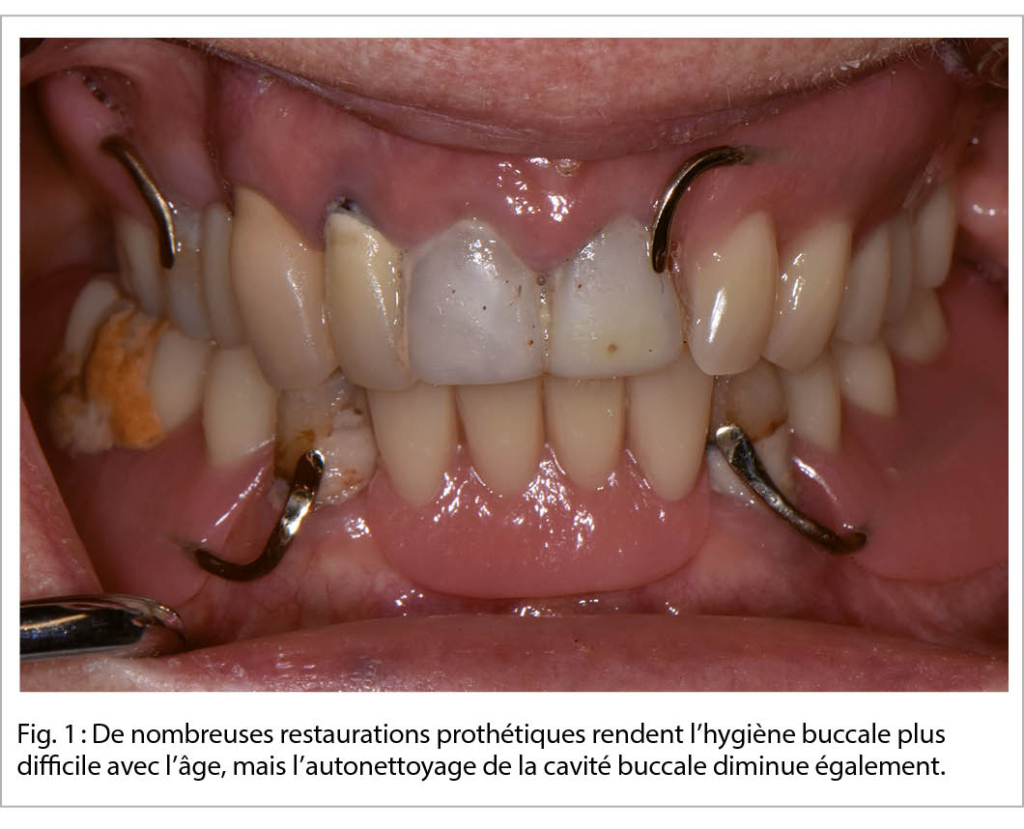
Avec le temps, les séquelles des maladies dentaires s’ accumulent, et souvent les papilles interdentaires présentent des récessions laissant la morphologie de la dentition avec des niches où les aliments et la plaque dentaire peuvent adhérer sans être dérangés par la joue ou la langue. Un autre facteur lié à l’ âge est l’ utilisation de forces musculaires plus faibles pendant la mastication, telles que celles de la langue, des joues et des lèvres, ce qui entraîne un moindre auto-nettoyage de la cavité buccale pendant la mastication. L’ hygiène buccale peut également devenir douloureuse lorsque l’ hyposalivation rend la muqueuse buccale sensible et douloureuse, car les effets protecteurs et réparateurs de la salive sont absents. La Société Japonaise de Gérodontologie a récemment introduit le diagnostic « oral hypofunction », qui implique sept facteurs fonctionnels : la force de serrage et la pression de la langue, l’ hygiène orale et la salivation, la mastication et la déglutition, ainsi que la coordination motrice de la langue et des lèvres (17).
Une autre raison de la mauvaise hygiène bucco-dentaire peut être un changement de priorités, lorsque les maladies chroniques et la déficience fonctionnelle dominent la vie quotidienne. Enfin, le retrait de la vie sociale implique une diminution de la pression pour une apparence soignée, y compris une « haleine fraîche ». Lorsque l’ on vit dans un contexte institutionnel, avec peu d’ interactions sociales, et souvent peu de « secret » sur la présence d’ une prothèse amovible, le seuil pour ne pas porter une prothèse (potentiellement inconfortable) ou pour ne pas se brosser les dents est souvent élevé.
L’ examen dentaire – un geste indispensable
Les examens périodiques chez le dentiste et l’ hygiène bucco-dentaire professionnelle, effectuée par une hygiéniste dentaire ou un autre professionnel dentaire formé, contribuent à prévenir les maladies bucco-dentaires et à les traiter avant de progresser, le cas échéant. Ces contrôles servent à dépister le cancer ou d’ autres maladies de la muqueuse buccale, mais visent également à détecter les premières caries et à examiner les tissus parodontaux à la recherche de signes cliniques d’ inflammation, notamment des gonflements, des saignements, des rougeurs et une augmentation de la profondeur des poches parodontales. Si des restaurations dentaires sont déjà présentes, elles nécessitent un entretien régulier pour rester en fonction et ne pas présenter de niches ou des défauts de surface. Les contrôles comprennent également l’ évaluation de l’ assise ferme d’ une prothèse et de l’ occlusion entre les dents supérieures et inférieures afin d’ assurer le confort buccal et de prévenir le dysfonctionnement des articulations temporo-mandibulaires. Les intervalles des contrôles devraient être au moins tous les 6 mois, mais sont déterminés en fonction du risque individuel du patient.
Le plan des soins bucco-dentaires
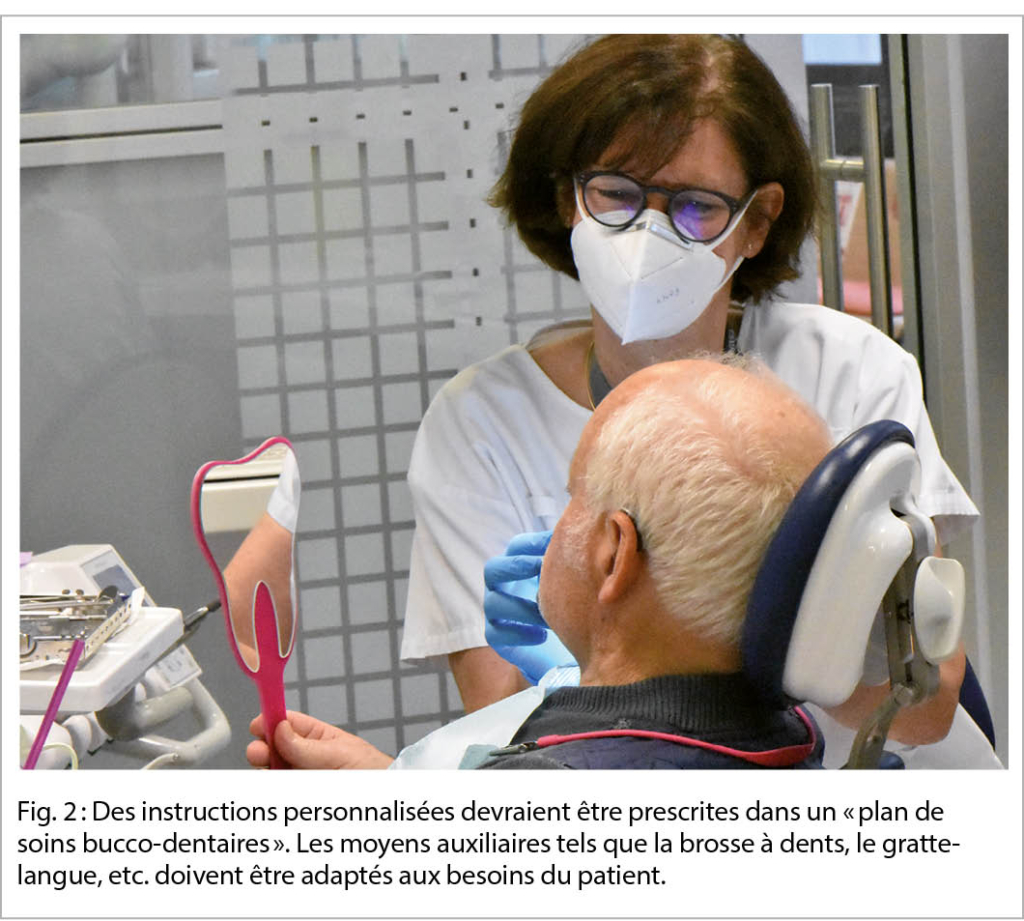
À l’ âge adulte, bien avant l’ apparition de la fragilité, mais au plus tard à un stade pré-fragile, le patient et le dentiste devraient établir ensemble un « plan de soins bucco-dentaires », dont le but est de prévenir et contrôler les maladies bucco-dentaires, contrôler la douleur et l’ infection, éliminer les dysfonctionnements et assurer une bonne qualité de vie liée à la santé bucco-dentaire (18). Ce plan comprend l’ explication des facteurs de risque des maladies bucco-dentaires et l’ incitation à modifier les comportements à risque, comme l’ arrêt du tabac, la consommation modérée d’ alcool, une alimentation saine et le recours régulier aux services dentaires. La prise de vitamine D et de calcium, à des doses visant à prévenir l’ ostéoporose, est efficace pour réduire la perte de dents (19). Le plan de soins bucco-dentaires explique également les implications d’ une dépendance croissante. L’ évaluation des risques associés comprend l’ identification des conditions menaçant la santé bucco-dentaire et évoquant un risque particulier de caries et de maladies parodontales, par exemple un faible débit salivaire, afin de convenir des rappels périodiques appropriés. Elle doit en outre déterminer un ensemble personnalisé d’ outils d’ hygiène bucco-dentaire, adaptés à la dentition, mais aussi aux déficiences fonctionnelles telles que les troubles de la vision, la faiblesse de la force et la dextérité des mains.
Prévention au début de la fragilité et de la multi-morbidité
Avec l’ apparition de la fragilité et du déclin fonctionnel, le « plan de soins » devrait faire partie intégrante d’ une admission dans une institution. Pour la prévention des maladies parodontales, des dentifrices antibactériens doivent être recommandés, ainsi que des séances d’ hygiène buccale professionnelle. Les produits à base de chlorhexidine peuvent être utilisés temporairement pour contrôler l’ infection (20). Au stade de la fragilité, la prévention s’ étend à la prévention de la pneumonie par aspiration. Un décès sur 10 dû à une pneumonie est évité par une hygiène bucco-dentaire professionnelle hebdomadaire, lorsqu’ elle est réalisée par un professionnel de la santé dentaire (21, 22). Le port de prothèses dentaires pendant la nuit double également l’ incidence de la pneumonie. Les personnes âgées fragiles devraient donc s’ abstenir de porter leurs appareils amovibles pendant la nuit, car leur charge bactérienne présente un risque pour la santé en termes de pneumonie (23). Il est recommandé de conserver les prothèses amovibles au sec pendant la nuit, afin que les bactéries soient mortes avant que la prothèse ne soit nettoyée et remise en bouche le matin (24). À ce stade, il est également conseillé d’ évaluer les effets indésirables de la polypharmacie, comme l’ hyposalivation et la présence de sucre dans les médicaments, principalement dans les sirops (25, 26). Le soulagement de la sécheresse buccale est assuré par la vaporisation d’ eau dans un flacon atomiseur, par des activités de mastication unilatérale (chewing-gum ou tubes à mâcher) ou enfin par des substituts salivaires qui se présentent sous forme de sprays, de gels ou de bains de bouche (27). Outre l’ établissement d’ un plan de soins bucco-dentaires, le rôle du professionnel de la santé bucco-dentaire est d’ informer et d’ éduquer le patient sur les mesures préventives et de contrôler leur efficacité.
Copyright Aerzteverlag medinfo AG
Clinique universitaire de médecine dentaire,
Division de gérodontologie et prothèse adjointe,
Université de Genève
CMU, Rue Michel-Servet 1, 1211 Genève 4
Département de réadaptation et gériatrie,
Hôpitaux Universitaires de Genève
Frauke.mueller@unige.ch
L’ auteure a déclaré n’ avoir aucun conflit d’ intérêt en rapport avec cet article
◆ La plupart des facteurs de risque de maladies bucco-dentaires et de perte de dents peuvent être évités en gérant les facteurs de risques associés, notamment une alimentation saine, une hygiène bucco-dentaire quotidienne méticuleuse, une consommation modérée d’ alcool et l’ arrêt du tabac.
◆ La génétique, le contexte socio-économique et d’ autres risques encore non documentés peuvent également jouer un rôle dans le développement des maladies bucco-dentaires et de la perte des dents.
◆ Pour les patients âgés, les troubles fonctionnels et cognitifs représentent un défi particulier. La déglutition peut provoquer des pneumonies d’ aspiration. La perte de dents due aux caries et aux maladies parodontales peut entraîner des troubles de la mastication. De nombreux médicaments provoquent une sécheresse buccale.
◆ L’ hygiène buccale est plus difficile à réaliser en raison de l’ âge et de
la maladie et ne fait souvent plus partie des priorités des patients âgés. Une bonne santé bucco-dentaire est pourtant un élément essentiel d’ un vieillissement réussi.
1 WHO. The World Health Report 2003 – shaping the future. Geneva: WHO Press; 2003.
2. Petersen PE, Bourgeois D, Ogawa H, Estupinan-Day S, Ndiaye C. The global burden of oral diseases and risks to oral health. Bull World Health Organ. 2005;83(9):661-669.
3. Li X, Kolltveit KM, Tronstad L, Olsen I. Systemic diseases caused by oral infection. Clin Microbiol Rev. 2000;13(4):547-558.
4. Hayes M, Da Mata C, Cole M, McKenna G, Burke F, Allen PF. Risk indicators
associated with root caries in independently living older adults. J Dent. 2016;51:8-14.
5. Ryan Camilon P, Stokes WA, Nguyen SA, Lentsch EJ. The prognostic significance of age in oropharyngeal squamous cell carcinoma. Oral oncology. 2014;50(5):431-436.
6. Millwood J, Heath MR. Food choice by older people: the use of semi-structured interviews with open and closed questions. Gerodontology. 2000;17(1):25-32.
7. Sheiham A, Steele JG, Marcenes W, et al. The relationship among dental status, nutrient intake, and nutritional status in older people. Journal of Dental Research. 2001;80(2):408-413.
8. Weiss A, Beloosesky Y, Boaz M, Yalov A, Kornowski R, Grossman E. Body mass index is inversely related to mortality in elderly subjects. J Gen Intern Med. 2008;23(1):19-24.
9. Moynihan PJ, Bradbury J, Müller F. Dietary consequences of oral health in frail
elders. In: M.I. M, Müller F, Wyatt C, eds. Oral Healthcare and The Frail Elder:
A clinical perspective. Ames: Wiley-Blackwell; 2011:73-95.
10. WHO. World report on ageing and health. Geneva: WHO Press; 2015.
11. Pina GMS, Mota Carvalho R, Silva BSF, Almeida FT. Prevalence of hyposalivation in older people: A systematic review and meta-analysis. Gerodontology. 2020;37(4):317-331.
12. Aslam M, Vaezi MF. Dysphagia in the elderly. Gastroenterology & hepatology. 2013;9(12):784-795.
13. Awano S, Ansai T, Takata Y, et al. Oral health and mortality risk from pneumonia in the elderly. J Dent Res. 2008;87(4):334-339.
14. Quagliarello V, Ginter S, Han L, Van Ness P, Allore H, Tinetti M. Modifiable risk factors for nursing home-acquired pneumonia. Clinical infectious diseases : an
official publication of the Infectious Diseases Society of America. 2005;40(1):1-6.
continuation sur notre site internet : www.medinfo-verlag.ch
15. Abe S, Ishihara K, Adachi M, Okuda K. Tongue-coating as risk indicator for aspiration pneumonia in edentate elderly. Archives of gerontology and geriatrics. 2008;47(2):267-275.
16. Peltola P, Vehkalahti MM, Wuolijoki-Saaristo K. Oral health and treatment needs
of the long-term hospitalised elderly. Gerodontology. 2004;21(2):93-99.
17. Minakuchi S, Tsuga K, Ikebe K, et al. Oral hypofunction in the older population: Position paper of the Japanese Society of Gerodontology in 2016. Gerodontology. 2018;35(4):317-324.
18. Pretty IA, Ellwood RP, Lo EC, et al. The Seattle Care Pathway for securing oral health in older patients. Gerodontology. 2014;31 Suppl 1:77-87.
19. Krall EA, Wehler C, Garcia RI, Harris SS, Dawson-Hughes B. Calcium and vitamin D supplements reduce tooth loss in the elderly. Am J Med. 2001;111(6):452-456.
20. Sharif-Abdullah SS, Chong MC, Surindar-Kaur SS, Kamaruzzaman SB, Ng KH. The effect of chlorhexidine in reducing oral colonisation in geriatric patients: a randomised controlled trial. Singapore Med J. 2016;57(5):262-266.
21. Sjogren P, Nilsson E, Forsell M, Johansson O, Hoogstraate J. A Systematic Review of the Preventive Effect of Oral Hygiene on Pneumonia and Respiratory Tract
Infection in Elderly People in Hospitals and Nursing Homes: Effect Estimates and Methodological Quality of Randomized Controlled Trials. Journal of the American Geriatrics Society. 2008;56(11):2124-2130.
22. Sjogren P, Wardh I, Zimmerman M, Almstahl A, Wikstrom M. Oral Care and
Mortality in Older Adults with Pneumonia in Hospitals or Nursing Homes: Systematic Review and Meta-Analysis. Journal of the American Geriatrics Society. 2016;64(10):2109-2115.
23. Iinuma T, Arai Y, Abe Y, et al. Denture Wearing during Sleep Doubles the Risk of Pneumonia in the Very Elderly. J Dent Res. 2014.
24. Stafford GD, Arendorf T, Huggett R. The effect of overnight drying and water
immersion on candidal colonization and properties of complete dentures. J Dent. 1986;14(2):52-56.
25. Maupome G, Peters D, Rush WA, Rindal DB, White BA. The relationship between cardiovascular xerogenic medication intake and the incidence of crown/root
restorations. J Public Health Dent. 2006;66(1):49-56.
26. Weeks JC, Dutt A, Robinson PG. Promoting sugar-free medicines: evaluation of a multi-faceted intervention. Community Dent Health. 2003;20(4):246-250.
27. Makinen KK, Pemberton D, Cole J, Makinen PL, Chen CY, Lambert P. Saliva
stimulants and the oral health of geriatric patients. Adv Dent Res. 1995;9(2):125-126.
la gazette médicale
- Vol. 11
- Ausgabe 2
- März 2022