- Hypercholestérolémie familiale
L’hypercholestérolémie familiale (HF) se caractérise par un taux élevé de lipoprotéines de basse densité (LDL-cholestérol) et le développement d’athérosclérose à un âge précoce. Le diagnostic clinique de l’ HF est simple. Le contrôle des facteurs de risque cardiovasculaire et l’utilisation d’ hypolipémiants tels que les statines, l’ézétimibe ou les inhibiteurs du PCSK9 permettent de réduire le risque d’ événement cardiovasculaire précoce. Cette revue résume les outils diagnostiques et algorithmes de prise en charge de l’HF.
L’ hypercholestérolémie familiale (HF) est la maladie génétique autosomale dominante la plus fréquente chez l’ humain. Elle se caractérise par des taux plasmatiques élevés de lipoprotéines de basse densité (LDL-cholestérol) (1). L’ HF est cependant sous-traitée et trop souvent diagnostiquée uniquement après un premier événement cardiovasculaire (2). La prévalence de la forme hétérozygote de la maladie est estimée à 1/200 (0.5%) dans la population générale et atteint 2% chez les patients avec maladie cardiovasculaire (3). La forme homozygote est extrêmement rare et est estimée à 1/300 000.
Pronostic
Les patients avec HF ont 3 à 16 fois plus de risque de développer une maladie cardiovasculaire que la population générale. Cette augmentation du risque est liée à l’ exposition cumulée du LDL-cholestérol dès le jeune âge (4). Dans ce contexte, il est recommandé de ne pas utiliser les scores d’ évaluation du risque cardiovasculaire à 10 ans, tel que le score PROCAM, qui sous-estime le risque cardio-vasculaire.
Définition clinique
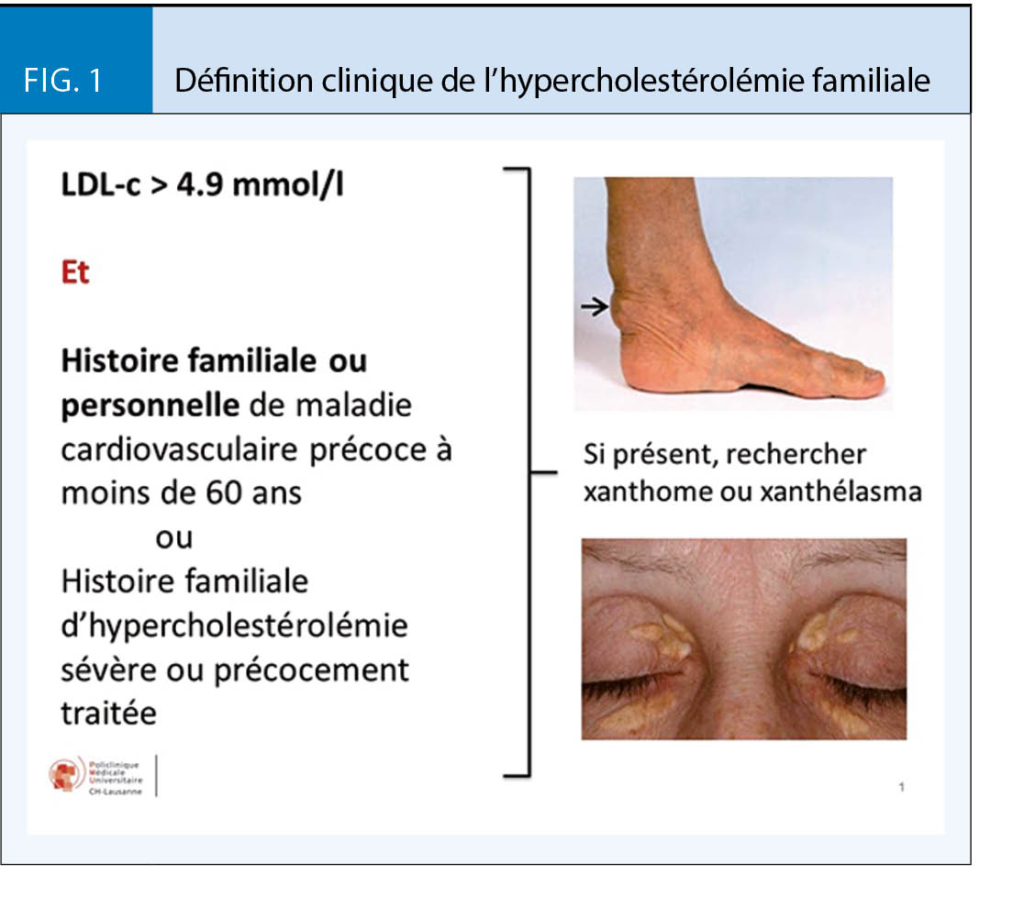
L’ histoire familiale a un rôle très important dans l’ identification des patients avec HF. La définition clinique de l’ HF se base sur : a) un LDL-cholestérol persistant à plus de 4.9 mmol/l et b) une histoire familiale d’ hypercholestérolémie sévère ou de maladie cardiovasculaire précoce dans la famille du premier degré (fig. 1). Les
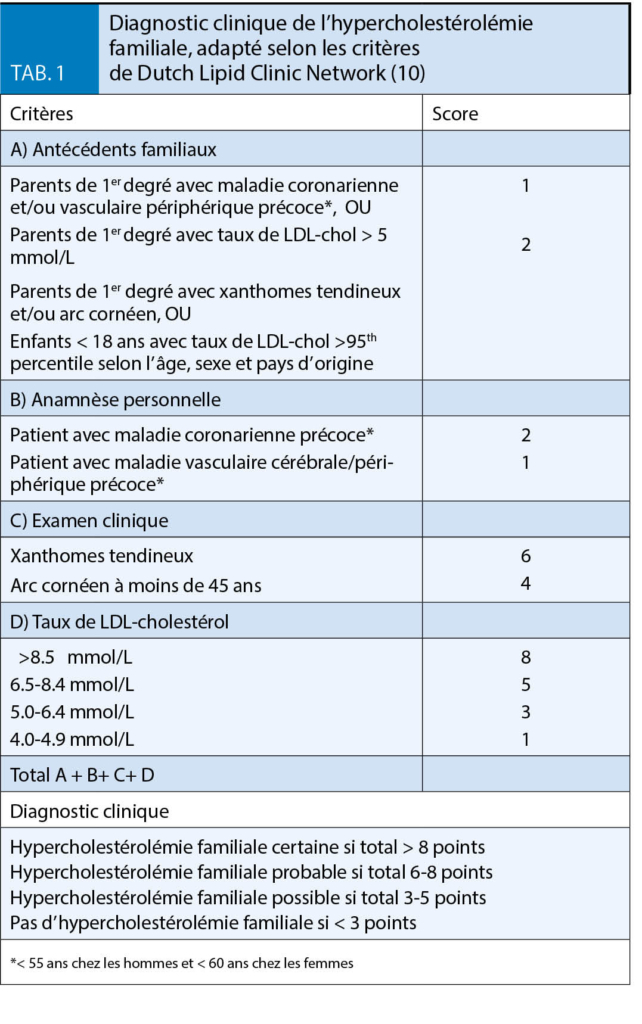
signes cutanés d’ accumulation de lipides dans les tissus doivent être recherchés en cas de suspicion clinique. Le Dutch Lipid Clinic Network Score (DLCN), disponible sur le site du Groupe de travail Lipides et Athérosclérose (GSLA) de la Société Suisse de Cardiologie (www.gsla.ch), permet également de faire un diagnostic clinique d’ HF basé sur ces mêmes critères (tab. 1).
Examens complémentaires
La mesure du LDL-cholestérol doit être réalisée dès 18 ans en présence d’ une histoire familiale d’ hypercholestérolémie ou de maladie cardiovasculaire précoce chez un parent du premier degré, voire plus tôt selon la sévérité de l’ histoire familiale. Le test génétique inclut les gènes LDLR, PCSK9 et APOB par la méthode du séquençage à haut débit. Bien que réalisable dans certains laboratoires privés ou universitaires, ce test est rarement réalisé car il n’ est pas remboursé par les assurances maladie et coute environ 1500 à 2000.– CHF. C’ est donc la définition clinique basée sur le phénotype qui est utilisé pour proposer une attitude thérapeutique (tab. 1). Le dosage de la Lp(a) est recommandé afin d’ identifier un risque plus élevé de thrombose vasculaire. Chez les patients sans maladie cardiovasculaire pré-existante, un examen vasculaire non invasif peut être effectué à la recherche de plaques d’ athérosclérose asymptomatiques.
Prise en charge des facteurs de risque cardiovasculaire et du style de vie
Le contrôle de l’ ensemble des facteurs de risque cardiovasculaire et du style de vie reste la clé de voûte de la prise en charge pour réduire le risque cardiovasculaire d’ un traitement hypolipémiant pour réduire le risque cardiovasculaire. (5, 6). Le taux de LDL-cholestérol étant principalement génétiquement déterminé, les bénéfices liés à l’ optimisation du style de vie par l’ alimentation ou l’ activité physique ne s’ expriment pas par une baisse importante du LDL-cholestérol (6).
Prescription de traitements hypolipémiants
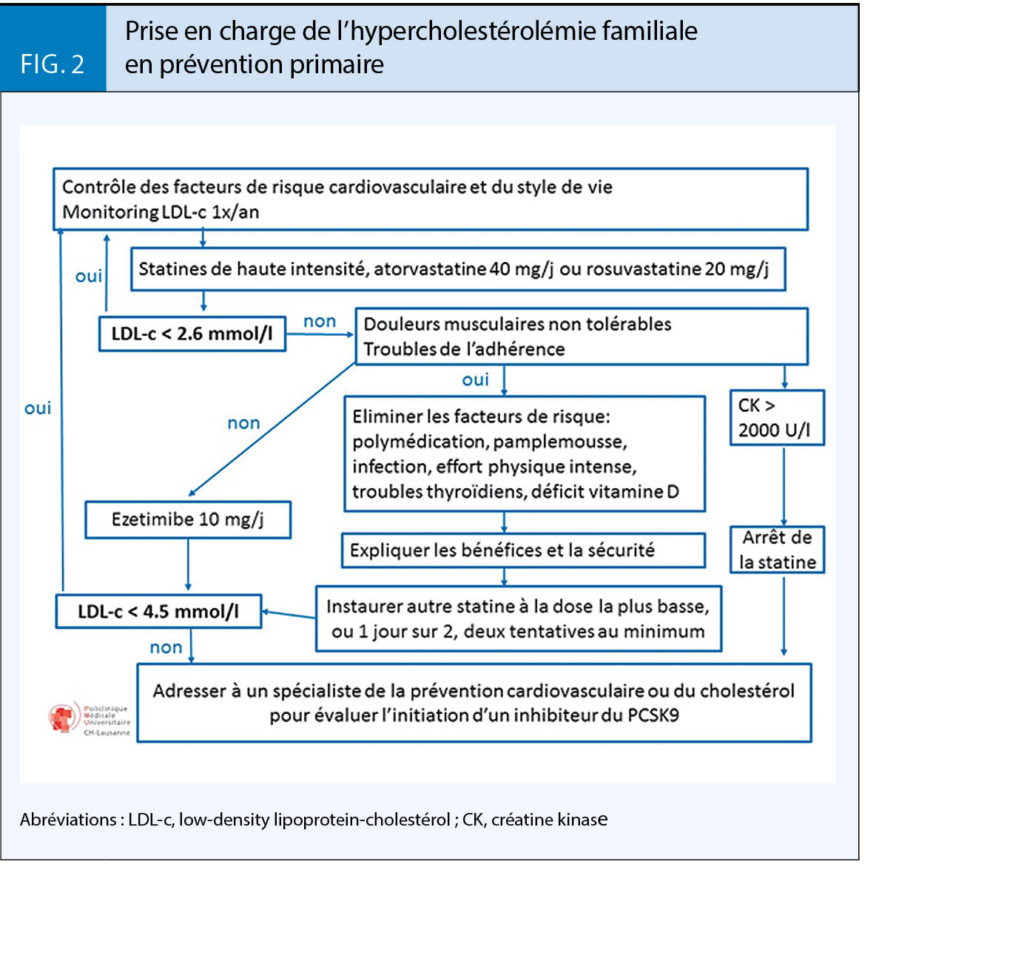
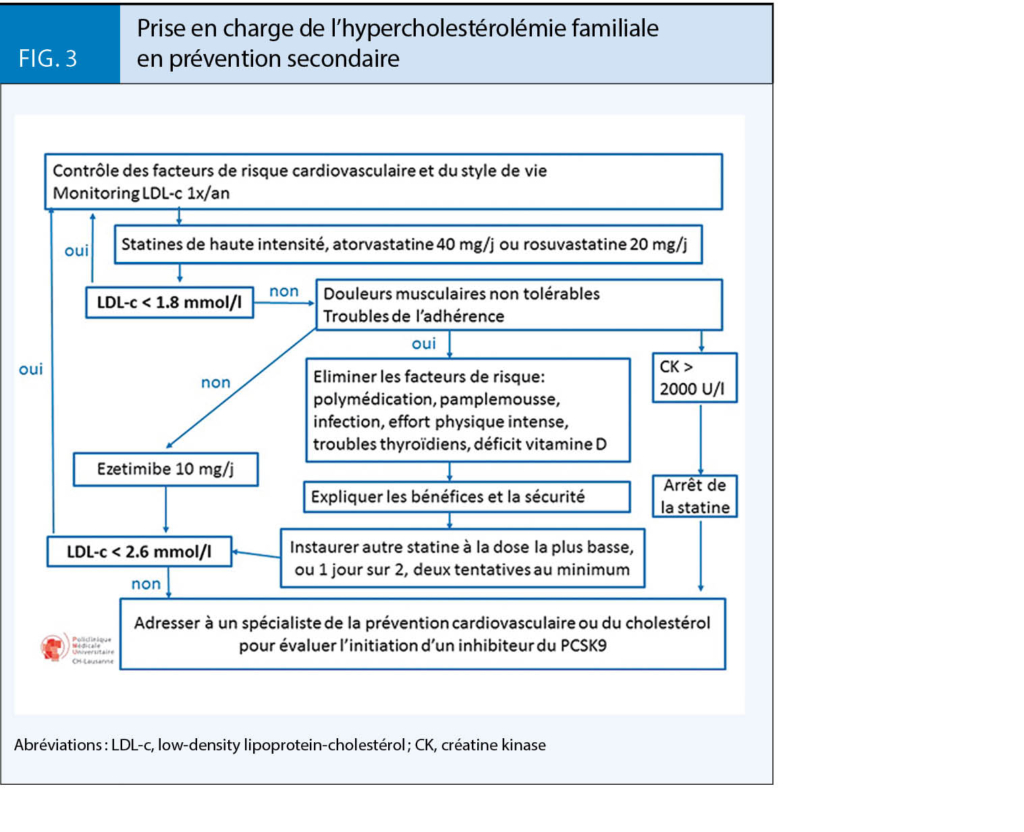
Le GSLA (www.gsla.ch) recommande l’ initiation de statines chez les patients avec HF à un âge précoce, sans utiliser les calculateurs de risque à 10 ans, car tous les patients avec HF ont un risque cardiovasculaire par définition élevé. Les figures 2 et 3 résument les algorithmes de prise en charge des patients avec HF en prévention primaire et prévention secondaire respectivement. Ces algorithmes sont basés sur les recommandations du GSLA 2018 et des limitations de remboursement des inhibiteurs du PCSK9 édictées par l’ OFSP en juillet 2017.
Les inhibiteurs du PCSK9
Les statines sont la première ligne de traitement suivie de l’ ézétimibe, puis finalement des inhibiteurs du PCSK9 si le LDL-cholestérol reste élevé, par exemple en cas d’ intolérance aux statines. Bien que très puissants pour abaisser le LDL-cholestérol, il n’ existe encore que peu de données scientifiques sur la sécurité à long terme des inhibiteurs du PCSK9 comparé aux statines (7, 8). La préscription des inhibiteurs du PCSK9 n’ est possible que par un spécialiste de la prévention cardiovasculaire ou du cholestérol, et après accord écrit de l’ assurance maladie du patient.
Adhérence au traitement
La prescription d’ un traitement hypolipémiant à un jeune âge chez les patients avec HF implique de consacrer du temps à l’ éducation du patient. En effet, ce n’ est qu’ après une année de traitement que les bénéfices cardiovasculaires apparaissent, mais il faut attendre au minimum 3 ans de traitement pour que la diminution du risque cardiovasculaire soit maximale (9). L’ adhérence au traitement hypolipémiant joue donc un rôle primordial.
Conclusion
Le contrôle de l’ ensemble des facteurs de risque cardiovasculaire, du style de vie et la baisse du LDL-cholestérol dès le jeune âge avec un traitement hypolipémiant optimal maintenu au long cours permet de contrer le pronostic cardiovasculaire défavorable de l’ HF.
Unisanté, Centre Universitaire de médecine générale et santé publique
Rue du Bugnon 44
1011 Lausanne
L’ auteur déclare être investigateur pour des études cliniques sur les inhibiteurs du PCSK9 dont les sponsors sont Amgen et Pfizer. L’ auteur déclare n’ avoir reçu aucune rémunération personnelle en argent ou en nature de ces industries pharmaceutiques.
- En présence d’ un LDL-cholestérol élevé ou d’ une histoire familiale d’ hypercholestérolémie ou d’ événement cardiovasculaire précoce,
une HF doit être suspectée. - Le contrôle de l’ ensemble des facteurs de risque et le maintien d’ un style de vie équilibré sont les éléments clés de la réduction du risque cardiovasculaire.
- Afin d’ éviter une exposition cumulée importante des artères au LDL-cholestérol, l’ initiation du traitement hypolipémiant se fait à un jeune âge en travaillant sur l’ adhérence thérapeutique au long cours.
- Les statines sont la première ligne de traitement de par leur sécurité
et efficacité au long cours. - Les inhibiteurs du PCSK9 sont une option thérapeutique à utiliser avec l’ aide d’ un spécialiste en cas d’ intolérance aux statines ou persistance d’ un LDL-cholestérol élevé.
1. Hovingh GK, Kastelein JJ. Diagnosis and Management of Individuals With Heterozygous Familial Hypercholesterolemia: Too Late and Too Little. Circulation 2016;134(10):710-2
2. Nordestgaard BG et al. Familial hypercholesterolaemia is underdiagnosed and undertreated in the general population: guidance for clinicians to prevent coronary heart disease: consensus statement of the European Atherosclerosis Society. Eur Heart J 2013;34(45):3478-90a
3. Do R et al. Exome sequencing identifies rare LDLR and APOA5 alleles conferring risk for myocardial infarction. Nature 2015;518(7537):102-6
4. Khera AV et al. Diagnostic Yield and Clinical Utility of Sequencing Familial Hypercholesterolemia Genes in Patients With Severe HypercholesterolemiaJ Am Coll Cardiol 2016;67(22):2578-89
5. Kokkinos PF et al. Interactive effects of fitness and statin treatment on mortality risk in veterans with dyslipidaemia: a cohort study. Lancet 2013;381(9864):394-9
6. Khera AV et al. Genetic Risk, Adherence to a Healthy Lifestyle, and Coronary Disease. N Engl J Med 2016;375(24):2349-58
7. Koren MJ et al. Long-term Low-Density Lipoprotein Cholesterol-Lowering Efficacy, Persistence, and Safety of Evolocumab in Treatment of Hypercholesterolemia: Results Up to 4 Years From the Open-Label OSLER-1 Extension Study. JAMA Cardiol 2017;2(6):598-607
8. Giugliano RP et al. Clinical efficacy and safety of achieving very low LDL-cholesterol concentrations with the PCSK9 inhibitor evolocumab: a prespecified secondary analysis of the FOURIER trial. Lancet 2017;390(10106):1962-71
9. Ference BA et al. Low-density lipoproteins cause atherosclerotic cardiovascular disease. 1. Evidence from genetic, epidemiologic, and clinical studies. A consensus statement from the European Atherosclerosis Society Consensus Panel. Eur Heart J 2017;38(32):2459-72
10. van Aalst-Cohen ES et al. Clinical, diagnostic, and therapeutic aspects of familial hypercholesterolemia. Sem Vasc Med 2004;4(1):31-41
la gazette médicale
- Vol. 7
- Ausgabe 3
- April 2018