- Interventions d’aide au sevrage tabagique et prévention des maladies cardiovasculaires
Le tabagisme concerne 25% de la population suisse et représente un des principaux facteurs de risque cardiovasculaire (1). Plus de 9000 décès annuels sont attribuables au tabagisme dont 39% sont d’origine cardiovasculaire (2). Parmi les bénéfices de l’ arrêt du tabac, la diminution du risque de développer un événement coronarien est l’ un des plus précoce avec un risque réduit de moitié déjà après deux ans de sevrage tabagique (3, 4). Cet article résume les connaissances actuelles sur interventions médicales d’aide au sevrage tabagique.
Interventions médicales
Différentes interventions augmentent significativement les chances d’arrêt du tabac, notamment le conseil médical et les traitements pharmacologiques (5).
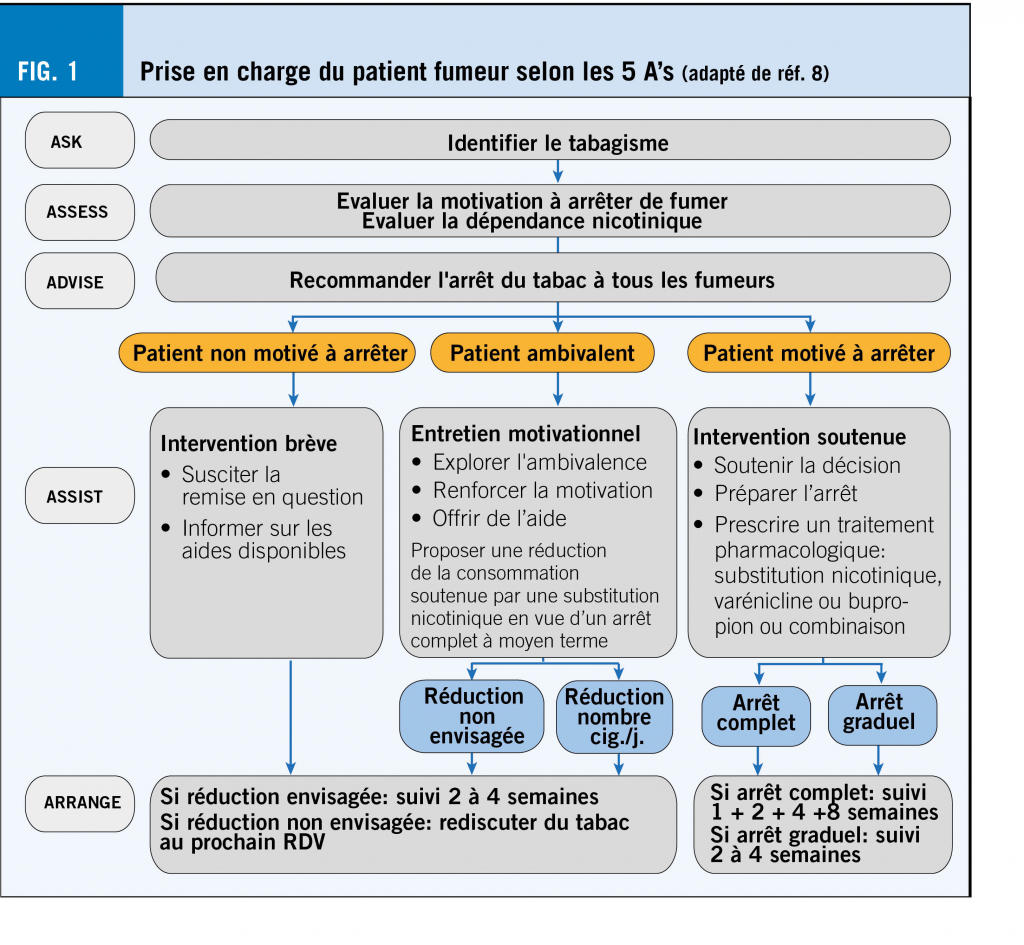
L’ intervention médicale se base sur le modèle des 5 A’s (fig. 1) (6-8):
• Ask : interroger sur tabagisme
• Assess : évaluer le degré de dépendance et la motivation à arrêter de fumer
• Advise : conseiller l’ arrêt du tabac
• Assist : soutenir la démarche d’arrêt
• Arrange : assurer un suivi.
Traitements pharmacologiques
Trois traitements pharmacologiques sont recommandés pour le sevrage tabagique, la substitution nicotinique, la varénicline et le bupropion. Leur efficacité est largement démontrée avec des chances d’ arrêt doublées voire triplées à 6–12 mois (9).
Substitution nicotinique
Les substituts nicotiniques se présentent sous formes de patchs et différentes formes orales comme la gomme, le comprimé, l’ inhalateur ou le spray buccal, avec une efficacité supérieure lors d’une association d’un patch à une forme orale par rapport à l’ usage d’un seul substitut (10). Bien que la nicotine ait des effets sympathomimétiques, la nocivité du tabagisme sur le système cardiovasculaire est principalement liée aux effets du monoxyde de carbone et à l’ action thrombogène induite par de nombreux composants présents dans la fumée du tabac (11). Plusieurs études rapportent qu’en comparaison du placébo, l’ usage de substituts nicotiniques n’augmente pas le risque d’événements cardiovasculaires majeurs (12–14).
Varénicline
La varénicline agit sur les récepteurs nicotiniques avec une action à la fois agoniste atténuant les symptômes de sevrage, et antagoniste bloquant les effets de la nicotine en cas de reprise de cigarettes. Une légère augmentation du risque d’événements cardiovasculaires en association avec la varénicline a été rapportée. Le lien de causalité n’a cependant pas été établi et les résultats de plusieurs études n’ont pas mis en évidence d’augmentation du risque d’événements cardiovasculaires (13–16). Des effets secondaires neuropsychiatriques, parfois avec des idées suicidaires ont été signalés lors de traitement de varénicline. Une importante étude n’a cependant pas montré de différences de risque d’effets secondaires neuro-psychiatriques entre les participants sous varénicline, bupropion, patch de nicotine et le placebo (17). L’ étude ayant exclu les participants avec une maladie psychique non stabilisée ou avec un risque suicidaire, ce traitement reste déconseillé chez ces patients.
Bupropion
Enfin, le bupropion est un antidépresseur augmentant les chances de réussite du sevrage tabagique, il peut être associé à un substitut nicotinique avec une efficacité supérieure aux substituts seuls (10, 18). Il présente plusieurs contre-indications, notamment les antécédents ou les situations à risque d’ épilepsie. Il existe aussi un risque d’inter-actions médicamenteuses dues à l’ inhibition du CYP2D6.
Réduction de la consommation
Lorsque le patient ne parvient pas à arrêter de fumer ou n’est pas prêt à arrêter à court terme, une phase de réduction de la consommation soutenue par une substitution nicotinique peut être proposée, tout en maintenant l’ objectif d’un arrêt complet, cette phase de réduction augmentant légèrement les chances de sevrage tabagique à moyen terme (19). Lors d’un traitement de varénicline, un arrêt progressif de la consommation d’une durée d’un à trois mois est également une option possible (20).
Vapotage
Les vaporettes (nous proposons de remplacer le terme « cigarette électronique » au profit de « vaporette », afin de mieux distinguer ce dispositif de la cigarette de tabac) sont des dispositifs produisant un aérosol pouvant contenir de la nicotine. De nombreux modèles et un très large choix de liquides existent. La vente de liquides avec nicotine est désormais autorisée en Suisse depuis fin avril 2018. La quantité de substances nocives présentes dans l’ aérosol produit par la vaporette est généralement très faible, elle varie selon le type de vaporette, du liquide, de l’ utilisation et de l’ entretien du dispositif comme le renouvellement de la résistance. Il est actuellement communément admis que l’ usage de la vaporette à la place des cigarettes réduit considérablement l’ exposition aux substances nocives de la fumée du tabac (21, 22). Malgré des données encore insuffisantes sur l’ efficacité du vapotage pour le sevrage tabagique, une méta-analyse suggère que le vapotage avec nicotine favorise l’ arrêt du tabac (23). En attendant les résultats d’autres études, nous ne devrions pas décourager le vapotage chez les patients qui ne veulent pas ou n’ont pas réussi à arrêter de fumer avec les aides médicamenteuses habituellement recommandées. Dans cette situation, il importe de soutenir la démarche de sevrage tabagique, d’informer le patient sur les connaissances actuelles sur le vapotage et de donner quelques conseils d’utilisation, comme l’ importance de l’ entretien du dispositif.
Cet article est déjà publié dans
« info@coeur+vaisseau 2018;3:8-9 »
Policlinique médicale universitaire
Rue du Bugnon 44
1011 Lausanne
isabelle.jacot-sadowski@chuv.ch
L’ auteure n’a déclaré aucun conflit d’intérêts en relation avec cet article.
- L’arrêt du tabac est une des principales recommandations pour la
prévention des maladies cardiovasculaires. - Le conseil médical et les traitements pharmacologiques d’aide au sevrage tabagique augmentent significativement les chances de succès d’une tentative d’arrêt.
- La substitution nicotinique, la varénicline et le bupropion sont trois traitements pharmacologiques recommandés, certaines associations augmentent l’efficacité.
- Le vapotage réduit considérablement l’exposition aux substances toxiques par rapport au tabagisme et pourrait aider à arrêter de fumer, le médecin ne devrait donc pas décourager son usage chez les patients ne voulant pas ou n’ayant pas réussi à arrêter de fumer avec les aides médicamenteuses.
Références:
1. Gmel G et al. Monitorage suisse des addictions : consommation d’alcool, tabac et drogues illégales en Suisse en 2016. Addiction Suisse, Lausanne 2017
2. Office fédéral de la statistique. Les décès dus au tabac en Suisse entre 1995 et 2012. OFS 1056-1200. Office fédéral de la statistique, Neuchâtel 2015
3. Kawachi I et al. Smoking cessation and time course of decreased risks of coronary heart disease in middle-aged women. Arch Inter Med. 1994;154(2):169-75
4. Critchley JA, Capewell S. Mortality Risk Reduction Associated With Smoking Cessation in Patients With Coronary Heart Disease: A Systematic Review. JAMA 2003;290(1):86-97
5. Patnode CD et al. Behavioral Counseling and Pharmacotherapy Interventions for Tobacco Cessation in Adults, Including Pregnant Women: A Review of Reviews for the U.S. Preventive Services Task Force. Ann Int Med 2015;163(8):608-21
6. Fiore M et al. Treating Tobacco Use and Dependence: 2008 Update. Rockville, Md.: U.S. Department of Health and Human Services, Public Health Service; 2008
7. Zwar N RR et al. Supporting smoking cessation: a guide for health professionals. Melbourne : The royal australian college of general practitioners. 2011
8. Cornuz J et al. Conseil médical aux fumeurs et fumeuses. Document de référence pour les médecins. VIVRE SANS TABAC, Programme national d’arrêt du tabagisme, Berne 2015
9. Stead LF et al. Nicotine replacement therapy for smoking cessation. The Cochrane database of systematic reviews. 2012;11:Cd000146
10. Cahill K et al. Pharmacological interventions for smoking cessation: an overview and network meta-analysis. The Cochrane database of systematic reviews. 2013;5:Cd009329
11. Benowitz NL, Burbank AD. Cardiovascular toxicity of nicotine: Implications for electronic cigarette use. Trends Cardiovasc Med 2016;26(6):515-23
12. Joseph AM, Fu SS. Safety issues in pharmacotherapy for smoking in patients with cardiovascular disease. Progress Cardiovascr Dis. 2003;45(6):429-41
13. Mills EJ et al. Cardiovascular events associated with smoking cessation pharmacotherapies: a network meta-analysis. Circulation 2014;129(1):28-41
14. Benowitz NL et al. Cardiovascular Safety of Varenicline, Bupropion, and Nicotine Patch in Smokers: A Randomized Clinical Trial. JAMA 2018
15. Sterling LH et al. Varenicline and Adverse Cardiovascular Events: A Systematic Review and Meta-Analysis of Randomized Controlled Trials. J Am Heart Ass 2016;5(2)
16. Cahill K et al. Nicotine receptor partial agonists for smoking cessation. The Cochrane database of systematic reviews. 2016(5):Cd006103
17. Anthenelli RM et al. Neuropsychiatric safety and efficacy of varenicline, bupropion, and nicotine patch in smokers with and without psychiatric disorders (EAGLES): a double-blind, randomised, placebo-controlled clinical trial. Lancet 2016;387(10037):2507-20
18. Hughes JR et al. Antidepressants for smoking cessation. The Cochrane database of systematic reviews. 2014;1:Cd000031
19. Lindson-Hawley Net al. Interventions to reduce harm from continued tobacco use. The Cochrane database of systematic reviews. 2016;10:Cd005231
20. Ebbert JO et al. Effect of varenicline on smoking cessation through smoking reduction: a randomized clinical trial. JAMA 2015;313(7):687-94
21. Shahab L et al. Nicotine, Carcinogen, and Toxin Exposure in Long-Term E-Cigarette and Nicotine Replacement Therapy Users: A Cross-sectional Study. Ann Intern Med 2017;166(6):390-400
22. Glasser AM et al. Overview of Electronic Nicotine Delivery Systems: A Systematic Review. Am J Preventive Med 2017;52(2):e33-e66
23. Hartmann-Boyce J et al. Electronic cigarettes for smoking cessation. The Cochrane database of systematic reviews. 2016;9:Cd010216
la gazette médicale
- Vol. 8
- Ausgabe 1
- Januar 2019