- Recommandations pour le diagnostic et le traitement des symptômes de la démence (SCPD)
Les «Recommandations pour le diagnostic et le traitement des symptômes comportementaux et psychiques de la démence (SCPD)» ont été élaborées parallèlement à la Stratégie nationale suisse sur la démence 2014–2019, sous la houlette de la Société suisse de psychiatrie et psychothérapie de la personne âgée (SPPA). Elles constituent le début d’ une série de recommandations concernant les troubles psychogériatriques. Fondées sur l’ expérience clinique des experts et conçues pour être utilisées dans un contexte interprofessionnel et interdisciplinaire, elles représentent l’ état actuel des connaissances sur le diagnostic et la thérapie. Les options d’ intervention non pharmacologique et la pharmacothérapie sont discutées en détail. Cette publication est la version révisée de la publication de 2014. Elle compile les développements dans ce domaine pour la pratique clinique quotidienne.
The «Recommendations for the Diagnosis and Treatment of Behavioral and Psychological Symptoms of Dementia (BPSD)» were developed in parallel with the Swiss National Dementia Strategy 2014–2019 under the auspices of the Swiss Society of Old Age Psychiatry and Psychotherapy (SGAP) and mark the beginning of a series of recommendations for geriatric psychiatric disorders. They depict the evidence-based state of knowledge about diagnostics and therapy, based on the clinical experience of the experts, and are designed for interprofessional and interdisciplinary use. The non-pharmacological intervention options and pharmacotherapy are discussed in detail. This paper is the revised version of the 2014 publication and compiles the development in this area for everyday clinical practice.
Key Words: Dementia, BPSD, Alzheimer, Diagnostic, Therapy
Les pathologies de la démence s’ accompagnent de troubles cognitifs, mais également d’ une série de symptômes psychiatriques qui en rendent l’ évolution difficile et représentent un lourd fardeau pour les personnes concernées et pour celles qui les prennent en charge (1–3). Les symptômes comportementaux et psychiques de la démence (SCPD) comprennent des manifestations telles que l’ apathie, la dépression, l’ euphorie, l’ anxiété, l’ agitation/agressivité, le délire, les hallucinations, l’ agitation motrice, l’ irritabilité, la désinhibition (sexuelle et/ou l’ hypo-oralité/ l’ hyperoralité) et les troubles du sommeil. Au cours de leur maladie, presque toutes les personnes atteintes d’ une démence développent divers SCPD, les plus répandus étant l’ apathie et la dépression (3). La dépression apparaît surtout dans la phase précoce de la démence et peut constituer une symptomatique prodromique. Les symptômes psychotiques surviennent plutôt dans une phase tardive. Les troubles du sommeil se manifestent par une diminution de la durée du sommeil nocturne, la fragmentation du sommeil avec davantage de phases d’ éveil, une fatigue diurne, la réduction de la phase REM et le sundowning – caractérisé par une anxiété, une agitation et un état confusionnel à l’ approche du soir. Le diagnostic et le traitement des SCPD sont rendus plus complexes par la polymorbidité et la fragilité observées dans ce groupe d’ âge, ainsi que par la polypharmacie qui en découle. Lors de la pose des indications thérapeutiques, il est donc essentiel de bien évaluer la situation et de choisir, parmi les possibilités de traitement à disposition, celles qui sont le plus adaptées, sur la base des données scientifiques.
En 2014, sous la houlette de la Société suisse de psychiatrie et psychothérapie de la personne âgée (SPPA), un groupe d’ experts interprofessionnel et interdisciplinaire a élaboré des Recommandations pour le diagnostic et le traitement des symptômes comportementaux et psychiques de la démence, en version longue et abrégée (1, 2). De 2021 à 2023, ces recommandations ont été révisées et étendues. Elles sont disponibles depuis 2024 sous forme de manuel complet (3). La présente version abrégée repose sur le manuel susmentionné. Elle propose un résumé des principaux thèmes à l’ intention d’ un large public. Les deux publications visent à exposer les principes du diagnostic et du traitement des SCPD sur la base des preuves scientifiques actuelles et de l’ expérience clinique.
Introduction
Les études contrôlées font souvent défaut pour les médicaments utilisés en psychiatrie de la personne âgée, et on enregistre très peu de nouvelles autorisations. Il faut donc pallier ce manque de données probantes par des recommandations d’ experts consensuelles – comme le propose le présent document pour les SCPD – afin d’ intégrer l’ expérience clinique dans ce domaine. C’ est avant tout pour les approches thérapeutiques non médicamenteuses que les preuves scientifiques manquent. Ces recommandations visent à les mettre en avant et à les appuyer par l’ expertise clinique. Étant donné que dans ce groupe de patients présentant des polymorbidités, les psychotropes s’ accompagnent souvent d’ effets secondaires et de risques d’ interactions, les recommandations préconisent en première intention des thérapies non médicamenteuses. Celles-ci doivent en outre se poursuivre même s’ il y a prescription de psychotropes.
Les présentes recommandations sont élaborées dans une démarche interprofessionnelle et interdisciplinaire, qui correspond à l’ approche holistique des pathologies gériatriques. L’ application des traitements – non médicamenteux surtout – et l’ évaluation standardisée nécessitent un personnel soignant, thérapeutique et médical spécialisé, qui bénéficie de formations régulières et de supervisions en psychiatrie de la personne âgée. Il convient également de disposer de divisions spécialement équipées, proposant une infrastructure adaptée aux personnes âgées et qui favorise l’ activation, la participation, le bien-être, la mobilité et l’ orientation (3). La pharmacothérapie des SCPD pose une difficulté particulière: pour les antipsychotiques p. ex., seules deux substances sont autorisées pour ces indications (halopéridol et rispéridone), et l’ utilisation d’ autres médicaments se fait hors étiquette. Cela est fondamentalement possible si le traitement est dispensé selon les règles reconnues de l’ art médical et qu’ un devoir étendu et suffisant d’ information et de documentation est respecté. Néanmoins, cette procédure est complexe. En effet, la capacité de jugement de la personne concernée est altérée en raison de sa maladie, ce qui rend son information difficile et nécessite un investissement important pour l’ établissement du plan de traitement. Dès lors, toutes les options thérapeutiques ne sont souvent pas disponibles, ce qui peut engendrer des problèmes éthiques et thérapeutiques (3).
Facteurs pathogéniques
Sphère neurobiologique
L’ apparition des SCPD est favorisée notamment par des altérations structurelles et des modifications au niveau des neurotransmetteurs (3). Dans la plupart des cas, le cortex cingulaire antérieur et le cortex orbitofrontal sont concernés. Les troubles du système fronto-limbique, relié à l’ hippocampe, à l’ amygdale, au noyau caudé et au cortex frontal, sont responsables de la dépression, tandis que les lésions du circuit cingulaire antérieur sous-cortical peuvent entraîner l’ apathie. En cas d’ agitation, on constate souvent un déficit sérotoninergique – avec une fonction dopaminergique relativement bien conservée – et une hyperactivité des neurones noradrénergiques post-synaptiques. La survenue des symptômes psychotiques est liée à la voie mésolimbique dopaminergique ainsi qu’ aux systèmes sérotoninergique et glutamatergique.
Sphère psychosociale
Parmi les facteurs psychiques internes figurent notamment les objectifs que la personne âgée n’ a pas pu réaliser dans sa vie et qui la préoccupent, ainsi qu’ une dissociation entre soi-même et l’ environnement. D’ autres facteurs liés à l’ entourage jouent également un rôle important dans l’ apparition des SCPD. Il peut s’ agir par exemple de la charge pesant sur les proches, du mode de communication des personnes s’ occupant de la prise en charge ou du manque d’ activités quotidiennes agréables et ayant du sens. Selon le modèle de comportement orienté sur les besoins dans le cas de démence, les SCPD sont considérés comme l’ expression de besoins non satisfaits. Ils peuvent aussi être des réactions à des comportements des proches aidants ou des soignants qui déclenchent stress et émotions négatives.
Infrastructure
Des éléments architecturaux et d’ autres facteurs liés à l’ environnement – design et aménagement des locaux, éclairage, bruits, odeurs, température et routines de l’ établissement – peuvent contribuer à l’ apparition de SCPD ou, au contraire, aider à les atténuer. Pour les personnes atteintes de démence, la forme d’ habitat la plus favorable semble être la cohabitation en petits groupes. Une répartition claire et simple des locaux, permettant le déplacement en toute sécurité, des espaces pour la vie sociale, des possibilités de retrait et de tranquillité, ainsi qu’ une chambre individuelle pour garantir la sphère privée constituent des mesures supplémentaires importantes.
Comorbidités
Des facteurs médicaux sont également susceptibles de provoquer des SCPD. À signaler dans ce contexte les infections urinaires, l’ anémie, l’ hypothyroïdie, la constipation, les troubles électrolytiques, l’ insuffisance rénale, l’ hypoxie, les infections, les douleurs, les accidents vasculaires cérébraux, les traumatismes, la perte auditive ou certains médicaments (en particulier les anticholinergiques et les opioïdes).
Collaboration interprofessionnelle et interdisciplinaire – base du diagnostic et du traitement
Le principe de la prise en charge centrée sur la personne tout au long de l’ évolution de la maladie, la polymorbidité, la multifactorialité des SCPD et la nécessité de recourir à des procédures d’ évaluation et à des traitements divers appellent une approche globale, interprofessionnelle et interdisciplinaire. Le succès du traitement dépend de la concertation et de la coordination au sein de l’ équipe, qui permettent d’ adapter la prise en charge en continu, en fonction de l’ observation de la personne concernée. La collaboration interprofessionnelle doit être promue dès la formation et peut être encouragée par des rotations, la supervision, la formation continue ainsi que le développement de conceptions communes et d’ une attitude éthique. Cette approche requiert le financement de la prise en charge coordonnée par des systèmes tarifaires (3).
Approches holistiques et processus structurés
Tandis que, dans la gestion des SCPD, les interventions ponctuelles n’ ont d’ effets qu’ à court terme si l’ environnement des personnes concernées n’ est pas adapté à leurs besoins, les approches holistiques ont de meilleurs résultats, car, autant que possible, elles prennent en compte tous les aspects de la vie et du vécu dans l’ entourage social, de même que les facteurs déclenchants des SCPD. Trois approches ont été étudiées de manière approfondie (3):
Approche centrée sur la personne
La méthode se définit par trois thèmes clés, chacun subdivisé en deux sous-thématiques: le lien avec la personne concernée (incluant une individualisation marquée des soins, axés sur les besoins de la personne, et la prise en compte de la dimension interpersonnelle dans l’ établissement de la relation), le lien avec la pratique (aborder la personne avec respect et empathie, préserver son autonomie et sa sphère privée, et lui accorder l’ espace nécessaire pour bien comprendre et percevoir) et enfin le lien avec les relations de pouvoir (en supprimant les relations de pouvoir inéquitables et en faisant tomber les obstacles dans la culture du travail et les conditions générales). L’ approche repose sur l’ idée que les mesures favorisant la qualité de vie et le bien-être dans les facteurs environnementaux, l’ individualisation des soins et le développement ainsi que la préservation des aptitudes et compétences en matière de soins et d’ accompagnement sont susceptibles d’ influer positivement sur les SCPD.
Le modèle comprend les domaines suivants: facteurs d’ ordre supérieur (politique sanitaire, développement du personnel et ancrage dans l’ orientation stratégique), facteurs concernant le personnel spécialisé (connaissance de soi, compétences professionnelles et motivation), environnement des soins («skill-mix» adapté, processus décisionnels communs, équipe soudée, organisation apte à soutenir et innovation), processus de soins centrés sur la personne (décisions communes, personnel travaillant dans le respect des valeurs et des convictions des personnes concernées, soignant selon une approche holistique, mettant l’ accent sur les aspects relationnels et faisant preuve d’ empathie). Ces conditions et ces processus favorisent des résultats centrés sur la personne (expérience de soins positive, bien-être et culture propice à la santé).
Modèles Eden Alternative et Green house
Ces modèles concernent avant tout les soins de longue durée. Ils visent à supprimer les hiérarchies dans l’ accompagnement, à permettre aux personnes concernées de participer aux décisions et à concevoir la vie en institution comme un environnement de type familial. Ces éléments doivent atténuer la solitude et la perte de sens. Il s’ agit de donner à l’ entourage le caractère le plus privé possible, en favorisant les contacts sociaux et la présence d’ animaux et de plantes. Le modèle Green house prévoit des logements de groupe indépendants comptant au maximum dix résidents et comprenant des locaux communs d’ habitation, un jardin, la possibilité de cuisiner – le tout encadré par un personnel qualifié.
L’ approche Montessori
Le concept a pour but de maintenir et d’ améliorer l’ autonomie, l’ indépendance et la qualité de vie. L’ autocorrection des activités, dans lesquelles la personne concernée reçoit un retour sur le succès de la réalisation, en est un des éléments principaux. L’ activité est démontrée et induite, puis accomplie sans diversion. Elle doit avoir du sens et viser la satisfaction des besoins. Du matériel du quotidien y est intégré. L’ activité est mise en œuvre par étapes et un retour est donné une fois l’ activité achevée. Les lectures à voix haute ou les jeux de rôles se prêtent particulièrement bien aux activités de groupe. Il s’ agit pour les personnes concernées d’ expérimenter des sentiments positifs et des succès.
Processus structurés
Pour atténuer durablement les SCPD, il convient de trouver chez la personne concernée la cause individuelle, le déclencheur et les raisons du mode de comportement observé (3). Les processus structurés comprennent des modèles s’ appuyant sur le NDB (Need-Driven Dementia-Compromised Behavior-Model), à savoir le modèlede comportement orienté sur les besoins dans le cas de démence.
Serial Trial Intervention (STI)
L’ instrument STI est un protocole de traitement échelonné en cinq étapes: les deux premières comprennent une analyse physique et affective des besoins, la troisième consiste en interventions non pharmacologiques, la quatrième est un traitement de la douleur et la cinquième englobe des interventions pharmacothérapeutiques.
Diagnostic compréhensif
Cette approche est un processus systématique qui consiste à développer une compréhension au sein de l’ équipe interprofessionnelle et avec les proches. Deux instruments se sont avérés particulièrement utiles à cet égard: l’ analyse de comportement ABC et l’ IdA (système d’ évaluation innovant axé sur la démence). L’ analyse de comportement ABC fait partie intégrante des deux instruments. Le «A» est pour «antécédents possibles», le «B» (behavior) pour «comportement observé» et le «C» pour «conséquences/réactions».
TIME
L’ instrument TIME (Targeted Interdisciplinary Model for Evaluation and Treatment of Neuropsychiatric Symptoms – modèle interdisciplinaire ciblé pour l’ évaluation et le traitement des symptômes neuropsychiatriques) consiste en une étude de cas structurée qui se subdivise en plusieurs phases: phase d’ enregistrement et d’ appréciation, phase de réflexion guidée et phase d’ action et d’ évaluation.
DICE
L’ instrument DICE (Describe, Investigate, Create and Evaluate) recommande les étapes suivantes pour les SCPD: décrire (symptômes), investiguer (causes modifiables), élaborer (plan de traitement) et évaluer (examiner les mesures).
BPSD-DATE
Un groupe de travail formé par des cliniques universitaires suisses recommande d’ utiliser l’ algorithme BPSD-DATE pour évaluer les causes et les facteurs déclenchants des SCPD et développer l’ instrument DICE.
Évaluation multimodale
Procédures d’ évaluation psychopathologique et neuropsychologique
Pour l’ évaluation des SCPD, une procédure standardisée au moyen d’ instruments d’ hétéro-évaluation est recommandée (3). Sur les 138 outils publiés, les plus appropriés pour la clinique et la recherche sont l’ inventaire neuropsychiatrique (NPI) et le Behavioral Pathology in Alzheimer’ s Disease Rating Scale (BEHAVE-AD). Le NPI comprend 12 symptômes neuropsychiatriques: idées délirantes, hallucinations, agitation/agressivité, dépression/dysphorie, anxiété, euphorie, apathie, désinhibition, irritabilité, comportement moteur aberrant, troubles du sommeil et troubles de l’ appétit. Il comporte en outre des questions spécifiques aux symptômes. L’ avis des proches et la charge qu’ ils portent sont pris en considération. La réalisation du NPI nécessitant beaucoup de temps, un questionnaire ad hoc a été élaboré (NPI-Q). Dans cet outil, les questions spécifiques aux symptômes sont supprimées et les proches peuvent répondre de manière autonome. Pour les soins de longue durée, les instruments de relevé des besoins RAI et BESA permettent déjà des évaluations utiles dans certains cas.
L’ échelle de dépression gériatrique (EDG) est un questionnaire d’ auto-évaluation comprenant 15 questions auxquelles il s’ agit de répondre par «oui» ou par «non». Son contenu est très simple et il peut aisément être utilisé chez des personnes présentant une démence légère. L’ Inventaire d’ agitation de Cohen-Mansfield (IACM) est un outil d’ hétéro-évaluation qui permet d’ objectiver l’ agitation de manière détaillée.
L’ algorithme d’ intervention «BPSD-DATE» commence par une description des problèmes avec des indications relatives au contexte, aux facteurs déclenchants et aux aspects de sécurité. Dans une deuxième étape, la situation est analysée avec tentatives d’ explications subjectives. La troisième étape consiste à planifier et à mettre en œuvre les interventions et la quatrième à évaluer et éventuellement adapter les mesures. Cette procédure standardisée est recommandée pour améliorer la qualité de l’évaluation.
Diagnostic différentiel
Le syndrome confusionnel et la dépression du sujet âgé présentent le chevauchement symptomatique le plus fréquent avec les SCPD. Les psychoses affectives et schizophréniques, les accidents vasculaires cérébraux, les néoplasies cérébrales et les troubles du développement intellectuel sont également à prendre en considération dans le diagnostic différentiel.
Le syndrome confusionnel est le plus souvent un événement aigu avec une symptomatologie fluctuante et des troubles de la conscience, tandis que la démence est une maladie chronique sans atteinte de la conscience. Lorsque la cause de l’ état confusionnel est identifiée et traitée, la confusion s’ atténue. Les sous-types du syndrome confusionnel – hyperactif et hypoactif – se distinguent du point de vue symptomatique. En cas d’ état confusionnel, il s’ agit de faire un diagnostic de laboratoire orienté sur les causes parallèlement à l’ anamnèse exhaustive des facteurs de risques. Les outils les plus utilisés sont le Delirium Observation Scale – DOS (échelle de détection et d’ observation de la confusion) et la Confusion Assessment Method – CAM (dépistage de l’ état confusionnel aigu). S’ y ajoutent depuis peu les instruments 4AT et I-AgeD. Pour les SCPD tels que la dépression, l’ anxiété, l’ apathie et les troubles du sommeil, le diagnostic différentiel par rapport à la dépression gériatrique n’ est pas aisé. Pour cette dernière, l’ examen neuropsychologique met en évidence en priorité des troubles de la fonction exécutive, de la mémoire épisodique, de l’ attention et de la vitesse d’ exécution. Dans la démence au contraire, on constate avant tout des troubles de la mémoire primaire, des symptômes d’ aphasie et d’ apraxie constructive ainsi que des troubles de l’ orientation et des difficultés à reconnaître des personnes ou des objets.
Mesures psychosociales dans les soins
Mesures destinées à renforcer l’ équipe
La culture de l’ organisation est un facteur clé dans la gestion des SCPD (3). Il s’ agit de renforcer les équipes dans leur capacité à privilégier les mesures non pharmacologiques pour atténuer les SCPD. Les formations (conférences, ateliers – offres en ligne) montrent de bons résultats si elles sont proposées à long terme et réitérées. Elles sont de nature à accroître l’ auto-efficacité. Associés aux études de cas en tant que composantes d’ interventions pluridimensionnelles, les plans de soins et de traitement développés avec les personnes concernées et leurs proches et prenant en compte les aptitudes individuelles sont également efficaces et susceptibles de réduire la charge des soignants et des proches aidants. Le soutien des proches par des entretiens et la psychoéducation constitue le fondement des mesures psychosociales. S’ ils comprennent les causes des SCPD, les proches peuvent être intégrés de façon constructive dans la planification et la mise en œuvre du plan thérapeutique.
Mesures auprès des personnes concernées
L’ accent placé sur les aspects relationnels, des soins centrés sur la personne et un changement de culture et de processus vers des mesures psychosociales sont des conditions favorisant le succès des interventions. Il convient de les proposer selon une approche multiprofessionnelle. Des ressources suffisantes en temps et en personnel sont aussi importantes que des formations et un accompagnement dans la pratique, de façon que les soignants et les proches aidants puissent élargir leur champ d’ action auprès de personnes atteintes de démence. Ces mesures se subdivisent en trois catégories, selon leur orientation (3): orientation vers la sensorialité (soins par la musique, les arômes, la lumière, le snoezelen, le jardin sensoriel, les activités en compagnie d’ animaux, la technologie d’ assistance intelligente, les massages/le toucher, la stimulation basale, la thérapie par l’ image positive et la thérapie par les clowns) ; orientation vers la cognition (thérapie de présence simulée, méthodes orientées vers la cognition et la communication, validation) ; orientation vers le mouvement (mouvement, activités en extérieur, danse et kinesthésie). Dans toutes les catégories, il existe des éléments probants de degrés divers relatifs à l’ efficacité des mesures. Il est essentiel d’ adapter les mesures à chaque personne, en fonction de ses symptômes spécifiques et de son vécu.
Entourage
Adapter les facteurs environnementaux, en veillant à éviter aussi bien l’ excès que le manque de stimuli sensoriels, a une influence positive sur les SCPD. Pour les personnes concernées, les meilleures conditions consistent en unités d’ habitation de petite taille aménagées comme des logements, en forme de L, de H ou en carré. Le nombre de résidents ne devrait pas excéder 15. La lumière et l’ éclairage, les couleurs et les contrastes, la température, l’ acoustique, les aspects olfactifs, les installations (mains courantes, aménagement de la cuisine, salles d’ eau, etc.) et l’ intimité des locaux sont des facteurs supplémentaires qui jouent un rôle important.
Gestion de comportements spécifiques
Agressivité
Abaisser la charge des proches aidants et des soignants est déterminant pour réduire l’ agressivité. Il s’ agit de mettre suffisamment de soutien et de ressources à leur disposition. Les formations, les cours et les études de cas ont fait leurs preuves. Les groupes de vie de petite taille, la préservation de la sphère privée et intime, l’ aménagement de l’ environnement et du quotidien selon les besoins individuels, des soins corporels exempts de stress et une bonne hygiène du sommeil sont également des mesures efficaces. Les approches basées sur la musique, le mouvement, la danse, les massages/le toucher et les activités en plein air peuvent elles aussi s’ avérer utiles.
Désinhibition sexuelle
Une réflexion personnelle menée en amont sur le thème de la sexualité est nécessaire pour bien gérer ce type de comportement. Malgré cela, la désinhibition sexuelle peut être vécue par les soignants comme un harcèlement. Il convient de trouver un équilibre entre les droits individuels des personnes concernées et la protection des proches aidants et des soignants. Des formations, des études de cas et un processus structuré comprenant une analyse du comportement et des facteurs déclenchants, ainsi qu’ une planification individuelle des soins peuvent avoir un effet préventif. D’ autres mesures sont efficaces: ignorer les remarques inappropriées, détourner l’ attention, interrompre l’ activité de soins en cours, exprimer un «non» clair, maintenir une distance physique, intégrer deux soignants ou proches aidants dans les soins, donner en main un objet pour faire diversion, restreindre les activités, identifier les facteurs déclenchants, créer un espace privé et utiliser des techniques de validation.
Vocalisation disruptive
Les pertes de fonctions cognitives, la dépression, l’ anxiété, les difficultés langagières, la privation sensorielle, le manque de sommeil et les douleurs peuvent être à l’ origine de vocalisations répétitives, qui sont très difficiles à supporter pour l’ entourage. Dans ces cas, les médicaments sont inefficaces. Il s’ agit ici de procéder à une anamnèse médicale et soignante approfondie et de mettre en place un plan de soins individuel orienté sur les causes. Le détournement de l’ attention, la méthode snoezelen, le programme Namaste Care et d’ autres interventions basées sur la musique, l’ attention et le toucher peuvent aider.
Thérapies stabilisant la cognition
Bien que les études à ce sujet soient très hétérogènes, les interventions telles que la stimulation cognitive et la thérapie par la réminiscence donnent de bons résultats. En l’ occurrence, les méthodes centrées sur la personne et combinées sont à privilégier par rapport aux interventions isolées, en particulier pour le bien-être général, la cognition et les effets de transfert.
Processus psychothérapeutique
Il existe de nombreuses preuves du succès de la psychothérapie pour les affections démentielles de degré léger à moyen. Les symptômes tels que la dépression et l’ anxiété répondent particulièrement bien à ce type de prise en charge. La psychothérapie est également efficace pour traiter la dépression des proches aidants. La thérapie cognitive comportementale et les interventions ciblées sur l’ histoire de vie figurent en tête de liste des techniques éprouvées. Les interventions spécifiquement adaptées à la personne enregistrent de meilleurs résultats que les procédures standard.
Offres thérapeutiques spéciales
Musicothérapie
La musicothérapie se montre efficace en particulier pour combattre l’ anxiété et la dépression, mais son effet n’ est pas durable. Elle doit être proposée de manière régulière, au moins une fois par semaine, et s’ adapter à la structure journalière de la personne concernée. Il s’ agit de prendre en compte son vécu et ses préférences. Cette thérapie s’ associe aisément avec d’ autres interventions.
Art-thérapie
L’ art-thérapie se prête particulièrement bien au traitement de symptômes tels que la dépression, l’ apathie, l’ agitation et l’ agressivité. Elle est efficace pour autant qu’ elle soit adaptée aux besoins individuels et aux préférences de la personne. En tant que médium, l’ art-thérapie peut éveiller des émotions et, ainsi, réduire le stress et permettre d’ expérimenter la détente. Elle peut favoriser la communication, l’ autonomie dans les activités quotidiennes et la réminiscence.
Thérapie d’ activation/ergothérapie
Malgré des résultats d’ études très hétérogènes, l’ ergothérapie est recommandée. Elle réduit le travail médico-soignant, surtout si elle est structurée et centrée sur la personne. Elle s’ avère efficace aux stades léger à moyen de la démence.
Thérapie assistée par l’ animal
Dans la thérapie assistée par l’ animal, on opère une distinction entre interventions et activités. Il est recommandé de travailler avec des animaux ayant suivi une formation spécifique. Cette forme de thérapie a de bons résultats en cas de maladies affectives et d’ isolement social et favorise l’ autonomie dans les activités du quotidien. Elle améliore les interactions sociales, la qualité de vie et la mobilité.
Acupuncture, acupressure
Chez les personnes atteintes de démence, ces méthodes peuvent aider à combattre la dépression, l’ agitation, l’ anxiété et les troubles du sommeil, tout en améliorant la capacité à exécuter les tâches du quotidien. On note quelques rares effets secondaires, tels que saignements aux points d’ acupuncture, fatigue, somnolence ou vertiges.
Activité physique et sport
L’ inactivité fait partie des facteurs de risques de la démence qui peuvent être modifiés et des signes évidents montrent que l’ activité physique a des effets positifs sur les SCPD. On peut proposer des exercices d’ endurance – comme le jogging, la marche, les exercices d’ équilibre, le renforcement musculaire, la bicyclette ergométrique – ainsi qu’ une combinaison de toutes ces formes de mouvement. Les effets sont les plus nets sur les troubles du sommeil et la dépression. Dans ce domaine, il est aussi possible de proposer la danse combinée à la musique.
Processus de développement dans les organisations de la santé
Pour réduire durablement les SCPD, il est nécessaire de procéder à une modification participative et globale tout à la fois de la culture du traitement, de la prise en charge et des soins. L’ application du cadre de référence PARIHS (Integrated Promoting Action on Research Implementation in Health Services) du Royal College of Nursing peut renforcer les organisations du secteur de la santé. Développer de nouvelles offres et compétences, mettre en place des processus et une culture du travail plus efficaces, accroître les compétences du personnel, clarifier les rôles et en adopter une vision commune et, enfin, développer la capacité de l’ équipe constituent des facteurs importants à cet égard.
Pharmacothérapie
Principes du traitement psychopharmacologique
Si les mesures non pharmacologiques ne suffisent pas, le recours aux médicaments peut être une option pour éviter que les SCPD ne mettent en danger la personne concernée et son entourage, ainsi que pour garantir la réalisation des examens diagnostiques et la prise en charge. Il est cependant difficile d’ émettre des recommandations fondées sur des preuves, car les études contrôlées dans ce groupe d’ âge sont rares. L’ expérience clinique fois que pour la majorité d’ entre elles, la prescription se fait hors étiquette (3).
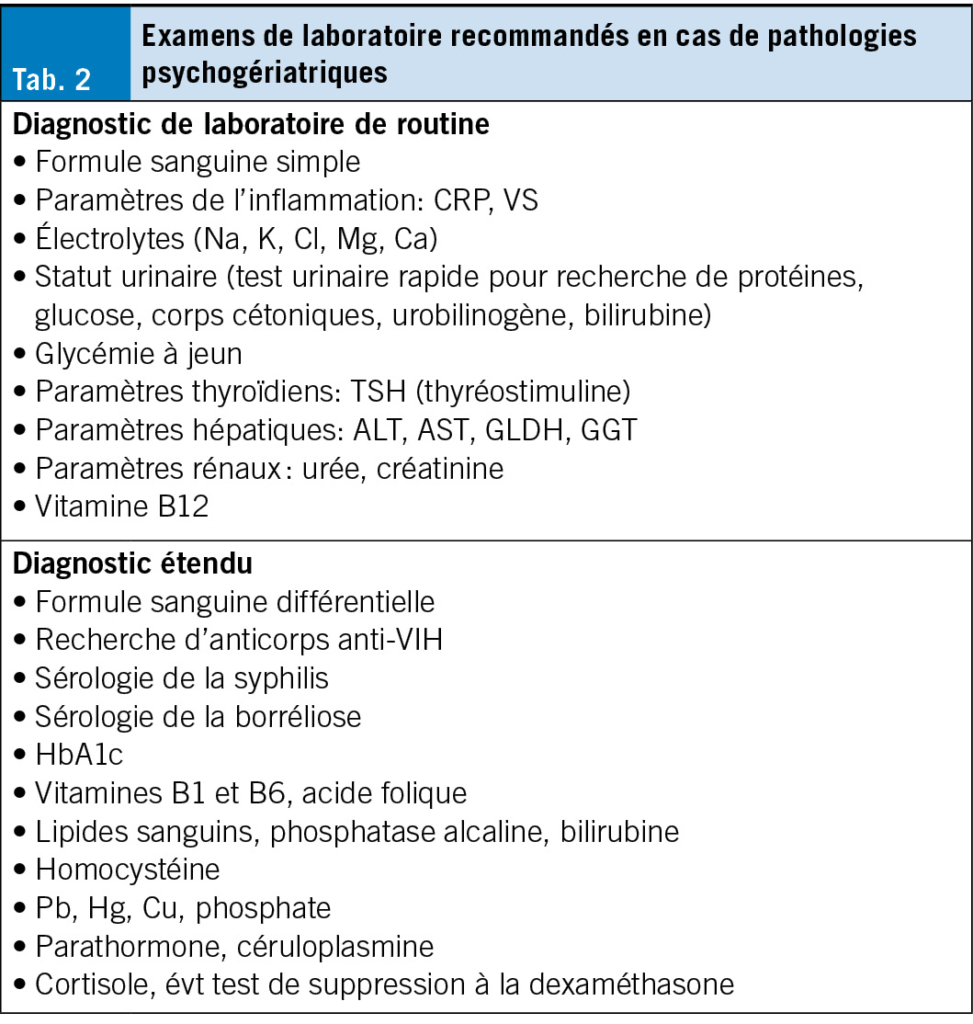
Lors du recours à la (psycho)pharmacologie dans ce groupe de patients vulnérables, il faut prendre en compte deux facteurs: premièrement, leur utilisation est rendue plus complexe en raison d’ altérations physiologiques et métaboliques diverses – réduction de la fonction rénale, de la motilité gastro-intestinale, de la perfusion hépatique, de la résorption intestinale et des protéines plasmatiques – ainsi que d’ une sensibilité augmentée aux psychotropes. Deuxièmement, la psychopharmacologie comporte un risque accru de mortalité, d’ accidents vasculaires cérébraux et de chutes. Il faut considérer en outre les effets secondaires cardiaques et métaboliques ainsi que les modifications de la formule sanguine et les thromboses. C’ est pourquoi la prescription de ces substances doit obéir à un certain nombre de principes (Tab. 1).
L’ administration de psychotropes doit être limitée dans le temps et se faire selon une pesée du bénéfice/risque. Elle doit être conforme aux indications, prescrite selon le dosage le plus faible possible et se faire sous surveillance. Elle doit être précédée d’ un examen clinique complet avec anamnèse (incluant la famille, l’ entourage et la médication), d’ un diagnostic de laboratoire et d’ un ECG. Le diagnostic standard en psychiatrie de la personne âgée prend en compte la polymorbidité et les altérations organiques cérébrales (Tab. 2). Il peut être complété par un EEG, une évaluation neuropsychologique, un examen du liquide céphalorachidien et une IRM. Il s’ agit de surveiller en permanence les éventuels effets secondaires et les interactions médicamenteuses. L’ examen clinique, le diagnostic de laboratoire et l’ ECG doivent être répétés régulièrement au fil du traitement. Si les SCPD s’ atténuent, il convient d’ envisager une réduction ou un arrêt de la médication.
Anti-démentiels
Les inhibiteurs de l’ acétylcholinestérase (AChE) – comme le donépézil, la rivastigmine et la galantamine – sont utilisés dans les formes légères à modérées de la maladie d’ Alzheimer, tandis que la mémantine est indiquée pour les formes modérées à sévères. Outre leurs effets stabilisateurs de la cognition durant un laps de temps limité, ces substances ont un impact positif sur les SCPD. Le donépézil est le médicament le mieux documenté. Des méta-analyses récentes montrent un effet modéré des AChE avant tout en cas d’ apathie, de dépression et d’ irritabilité, tandis que la mémantine semble efficace surtout pour les symptômes comme l’ agitation, l’ agressivité, les idées délirantes et les hallucinations. Ils sont mieux tolérés que d’ autres psychotropes en cas de SCPD et il est prouvé que les AChE réduisent le risque de mortalité. Ils permettent de réduire le recours à d’ autres psychotropes. En raison de leur profil bénéfice/risque positif et de leur bonne tolérance, ces substances sont recommandées comme médicaments de première intention en cas de SCPD. (Fig. 1)
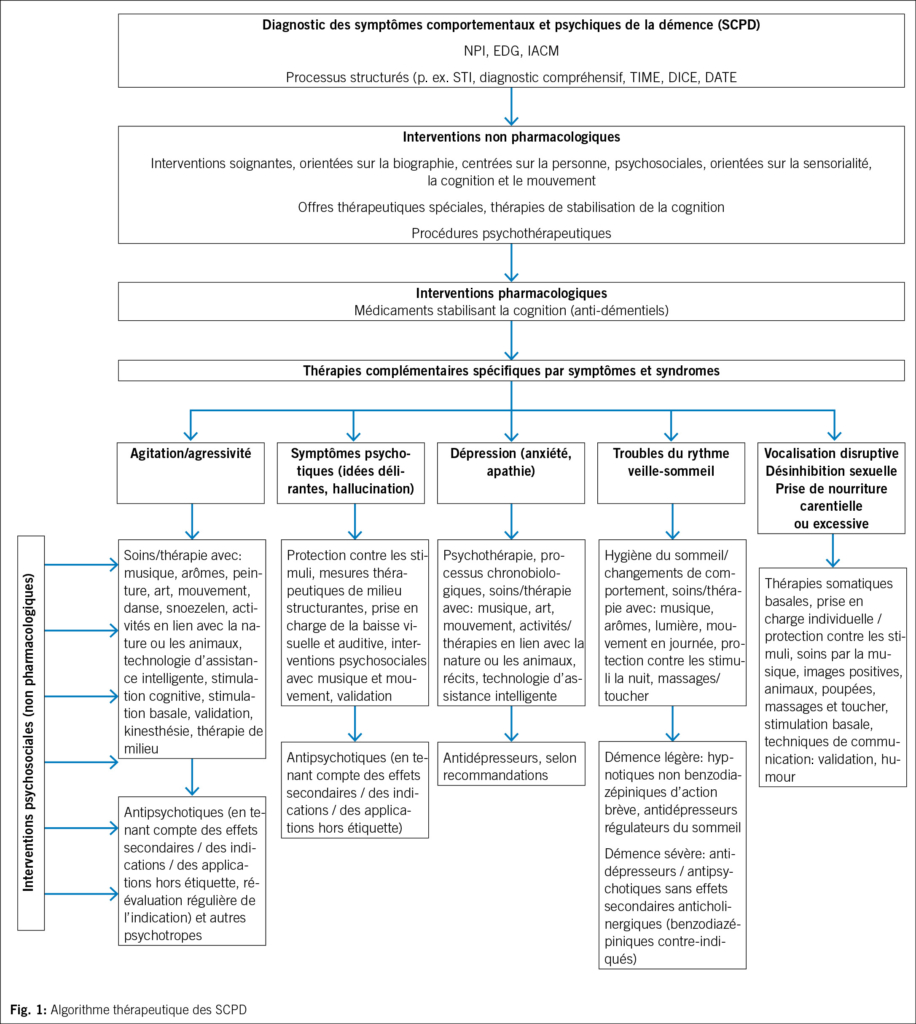
L’ extrait standardisé de ginkgo biloba figure parmi les substances produisant des effets cognitifs et neuroprotecteurs. De par les modifications des neurotransmetteurs qu’ il induit, des effets sur les symptômes comme l’ anxiété, la dépression, l’ irritabilité, l’ agitation, les troubles du sommeil, les idées délirantes et les hallucinations ont été démontrés. Une bonne adhésion au traitement améliore son efficacité.
Antidépresseurs
La moitié des personnes atteintes d’ une affection démentielle présentent des symptômes dépressifs. Leur détection précoce et un traitement efficace peuvent contribuer à améliorer la cognition et l’ autonomie dans les gestes du quotidien. Dans les cas de démence, les inhibiteurs sélectifs de la recapture de la sérotonine (ISRS), tels que citalopram/escitalopram, affichent les meilleures preuves cliniques. Ils sont utilisés comme antidépresseurs de première intention et sont également efficaces en cas d’ agitation. À noter qu’ ils font l’ objet d’ un avertissement «boîte noire» à cause de l’ allongement de l’ intervalle QTc. Des ECG réguliers sont donc nécessaires.
Les antidépresseurs tricycliques ne sont pas conseillés pour les sujets âgés, car ils comportent un risque d’ effets secondaires anticholinergiques. Vu son potentiel élevé d’ interaction avec d’ autres médicaments, la fluoxétine n’ est pas recommandée non plus. Si aucune recommandation ne peut être émise pour l’ agomélatine et la trazodone en cas de dépression, ces substances ont de bons résultats contre les troubles du sommeil. Il n’ existe pour l’ heure aucune recommandation pour la mirtazapine. En revanche, le lobémide peut être envisagé.
Lors de l’ utilisation d’ antidépresseurs, il convient de procéder à des évaluations cliniques régulières avec surveillance des effets secondaires. Si le médicament n’ est pas efficace au bout de 4 à 6 semaines, la médication peut être modifiée.
Antipsychotiques
Lorsque d’ autres traitements alternatifs ne suffisent pas, il est possible d’ envisager une intervention au moyen d’ antipsychotiques pour cibler les symptômes tels que les idées délirantes, les hallucinations, l’ agitation et l’ agressivité (3). Le recours à ces substances s’ accompagne cependant d’ un taux élevé de mortalité et d’ effets secondaires, comme le syndrome extrapyramidal (EPS) moteur, la sédation, des symptômes cardiaques, une dysrégulation orthostatique, des altérations métaboliques, une baisse des capacités cognitives et une augmentation du risque d’ accidents vasculaires cérébraux. C’ est pourquoi il convient de limiter la durée du traitement et de prescrire le dosage le plus faible possible. Le traitement doit en outre être précédé d’ une anamnèse clinique, d’ un ECG et de contrôles de laboratoire. Les interactions et les effets secondaires seront surveillés et l’ indication sera réexaminée toutes les quatre semaines.
Les antipsychotiques atypiques sont à privilégier en raison de leur meilleur profil bénéfice/risque. Les antipsychotiques typiques ne sont en effet pas recommandés pour les personnes atteintes de démence, notamment parce qu’ ils provoquent souvent des EPS et ont des effets secondaires anticholinergiques. L’ halopéridol constitue une exception. Il est utilisé dans les transitions vers l’ état confusionnel, ainsi qu’ en cas d’ agressivité persistante et de symptômes psychotiques.
La rispéridone (0.5–2 mg/j) est le seul antipsychotique atypique autorisé en Suisse pour traiter les SCPD. L’ utilisation des autres médicaments de cette catégorie se fait hors étiquette. Si la rispéridone ne peut pas être prescrite en raison de ses effets secondaires (surtout EPS), l’ aripiprazole, la quétiapine, l’ olanzapine et, depuis peu, le brexpiprazole constituent des solutions de rechange. Lors du recours à ces substances, il y a lieu de prendre en compte les critères tels que le spectre d’ action (pouvoir sédatif/effet antipsychotique élevé), le faible effet anticholinergique, le profil d’ effets secondaires et les comorbidités. Autant que possible, il convient de les administrer en monothérapie. Si, lors de la vérification de l’ indication au bout de quatre semaines, l’ arrêt du traitement est décidé, celui-ci doit se faire après communication avec la personne concernée/ses proches et de manière graduelle. La réapparition de SCPD doit être surveillée toutes les 2 à 4 semaines durant cette étape.
Benzodiazépines et hypnotiques analogues
Les benzodiazépines et hypnotiques analogues peuvent provoquer une série d’ effets secondaires, tels que la sédation, les troubles psychomoteurs et un ralentissement des fonctions exécutives. Ces substances peuvent également être à l’ origine des états confusionnels, causer des chutes et entraîner une addiction si le traitement est administré sur une longue durée. C’ est la raison pour laquelle elles ne sont pas recommandées en cas de SCPD (3). Si ces médicaments doivent tout de même être prescrits en cas d’ urgence – agitation extrême, agressivité ou risques suicidaires –, ils seront administrés pendant une durée limitée (au max. 3 à 4 semaines, car ensuite il se développe une accoutumance) à titre de réserve et non comme traitement régulier. Du fait du risque de cumul, il ne faudrait en principe prescrire que des substances présentant une demi-vie brève (lorazepam, oxazepam). Les benzodiazépines ne sont pas indiquées en cas de troubles du sommeil. Pour les hypnotiques de type benzodiazépine, il existe certes une indication pour les troubles chroniques du sommeil, mais pour les personnes atteintes de démence, les restrictions associées aux benzodiazépines s’ appliquent.
Substances à action hypnotique
En cas d’ insomnie – en particulier si une administration à long terme paraît nécessaire –, d’ autres substances peuvent être utilisées, sous réserve de prendre en compte l’ image psychopathologique dans son ensemble, ainsi que le profil des effets secondaires (3). Les antidépresseurs inducteurs de sommeil, tels que la trazodone, la mirtazapine et l’ agomélatine, sont indiqués en particulier pour les troubles du sommeil associés à une dépression préexistante. Il convient d’ éviter les préparations ayant des effets secondaires anticholinergiques. Les antipsychotiques tels que la quetiapine et la pipampérone sont souvent utilisés en raison de leur effet sédatif. En pareil cas, il s’ agit de respecter les principes de la thérapie psychopharmacologique et de limiter la durée du traitement.
Les agonistes des récepteurs de la mélatonine, la prégabaline et la gabapentine semblent donner de bons résultats pour les troubles du sommeil chez les personnes atteintes de démence. Le chloralhydrate, le clomethiazol, la diphénhydramine, la doxylamine et la promethazine ne devraient pas être administrés en cas de démence. De nouvelles substances, telles que les antagonistes des récepteurs de l’ orexine, sont en cours de développement.
Anticonvulsifs et stabilisateurs de l’ humeur
Si la carbamazépine est efficace en cas d’ agressivité, elle n’ est pas recommandée comme médicament de première ni de deuxième intention en cas de SCPD en raison de ses effets secondaires, tels que l’ ataxie, les vertiges, l’ hypotonie, les états confusionnels, la sédation et la toxicité hépatique (3). Sa prescription se fait hors étiquette, et des contrôles de laboratoire réguliers sont nécessaires. La gabapentine et la prégabaline constituent une solution de rechange, surtout en cas de douleurs neuropathiques liées à une comorbidité. Malgré un manque de preuves scientifiques, il est également possible de recourir à la lamotrigine en raison de son faible taux d’ effets secondaires. Cependant, comme son dosage doit être augmenté progressivement, elle n’ est pas appropriée comme médication aiguë. Le topiramate peut causer des troubles cognitifs. Aucune recommandation ne peut être émise pour l’ heure concernant le lévétiracétam. L’ oxcarbazine, le valproate et le lithium ne sont pas préconisés en raison de leur profil d’ effets secondaires défavorable. Les données disponibles pour le lacosamide, le pérampanel et le brivaracetam ne sont pas suffisantes pour autoriser une recommandation.
Analgésiques
Les douleurs peuvent provoquer des SCPD ou les renforcer, en particulier l’ agitation et l’ agressivité (3), raison pour laquelle le traitement de la douleur fait partie de la prise en charge de ces symptômes. Les personnes atteintes de démence ne sont cependant pas toujours en mesure d’ exprimer leurs douleurs. Dès lors, il convient d’ élargir l’ évaluation en utilisant des outils d’ hétéro-évaluation, comme le PAINAD (Pain Assessment in Advanced Dementia Scale).
Pour le traitement des douleurs neuropathiques chez les personnes âgées, les substances suivantes sont recommandées: duloxétine comme antidépresseur, gabapentine, prégabaline et lidocaïne pour une application topique, enfin tramadol et oxycodone comme opioïdes. À noter que les opioïdes doivent être utilisés avec circonspection et de manière limitée dans le temps, en raison de leur effet sédatif et délirogène et de leur potentiel addictif. Pour les sujets âgés, les médicaments suivants devraient être évités: indométacine, acémétacine, kétoprofène, piroxicam, méloxicam, phénylbutazone, étoricoxib et péthidine. On recourt aussi de plus en plus aux cannabinoïdes, qui sont surtout efficaces contre l’ agitation.
Processus biologiques
Luminothérapie
La luminothérapie donne de bons résultats pour traiter les troubles du rythme circadien veille – sommeil, ainsi que le sundowning, marqué par une agitation à l’ approche du soir (3). On utilise la lumière blanche avec le spectre entier jusqu’ à une limite inférieure de 400 nm. L’ application est de 2500 lux pendant deux heures ou de 10 000 lux pendant 30 minutes. Pour l’ éclairage d’ une pièce, 1000 lux suffisent.
Privation de sommeil / thérapie de réveil
La privation de sommeil (nuit entière, première ou seconde partie de la nuit) est efficace en cas de dépression. Les troubles organiques cérébraux constituent cependant une relative contre-indication, car la privation de sommeil peut conduire à une aggravation générale de l’ état de santé et à des états confusionnels. C’ est pourquoi cette méthode n’ est pas recommandée.
Électroconvulsivothérapie (ECT)
Malgré le manque d’ études contrôlées, l’ ECT est considérée comme un procédé efficace pour les SCPD réfractaires aux traitements, notamment l’ agitation et l’ agressivité. En présence d’ une démence préexistante, elle n’ aggrave pas la cognition de manière durable. Les principaux effets secondaires relevés sont la confusion et des troubles cognitifs réversibles. L’ ECT peut être une option lorsqu’ il n’ est pas possible de recourir aux médicaments. Dans la plupart des cas cependant, il n’ est pas possible de recueillir le consentement éclairé de la personne concernée, raison pour laquelle le traitement doit être discuté avec les proches ou les personnes assurant la prise en charge, ce qui pose des exigences très étendues en matière de devoir d’ informer.
Stimulation magnétique transcrânienne répétitive (rTMS)
La rTMS a des propriétés neuromodulatrices et stimule la plasticité neuronale. Ce traitement est en particulier efficace pour les personnes souffrant de démence et de dépression. Les effets secondaires possibles sont des maux de tête, des vertiges, des lésions auditives et, plus rarement, des crises d’ épilepsie. Il y a une contre-indication chez les personnes porteuses de matériel ferromagnétique – comme les implants cochléaires et les stimulateurs cardiaques –, ainsi que chez les personnes ayant déjà des problèmes auditifs ou des antécédents épileptiques. Les données manquent encore pour émettre une recommandation concernant d’ autres procédés interventionnels comme la stimulation cérébrale profonde ou la stimulation du nerf vague.
SCPD et communication
Une bonne communication peut aider à améliorer le bien-être des personnes concernées ainsi qu’ à réduire leur stress et leur anxiété (3). Elle peut également contribuer à abaisser le niveau de stress des proches aidants et des personnes assurant la prise en charge. De façon générale, il y a lieu de mettre en place une communication ouverte, valorisante et tournée vers la personne. Lorsque les capacités langagières sont amoindries, la communication non verbale – comprenant des éléments comme les expressions du visage, le ton de la voix, la gestuelle, le toucher et la position corporelle – gagne en importance. Il s’ agit d’ adapter le rythme de la communication à la personne concernée et de se concentrer sur des mots clés. Si la capacité de compréhension est diminuée, il convient d’ utiliser davantage de gestes accompagnant la parole, de souligner les mots les plus importants, de rythmer l’ expression et de répéter les informations.
La thérapie d’ orientation vers la réalité, la thérapie par la réminiscence et la validation constituent des procédures validées permettant d’ améliorer l’ orientation, les souvenirs et, ainsi, de valoriser et d’ accepter la réalité subjective des personnes concernées. L’ entraînement à la communication pour les soignants et les proches aidants s’ avère lui aussi un facteur important: les connaissances théoriques sur les défis spécifiques et les techniques de communication, tout comme les exercices pratiques et les simulations sont des aides précieuses. Des procédés de télémédecine sont également testés depuis quelques années. Malgré des difficultés liées à la technique ou aux réglementations, les vidéoconférences pour des interventions centrées sur les patients et des interventions par téléphone se sont avérées efficaces auprès des proches aidants et des personnes assurant la prise en charge. Ces méthodes réduisent les SCPD et accroissent le bien-être, tout en étant bien acceptées.
Egemen Savaskan 1
Dan Georgescu 2
Stefanie Becker 3
Brigitte Benkert 4
Andreas Blessing 5
Markus Bürge 6
Ansgar Felbecker 7
Martin Hatzinger 8
Ulrich Michael Hemmeter 9
Therese Hirsbrunner 8
Stefan Klöppel 10
Gabriela Latour Erlinger 1
Finn Jacob Lornsen 10
Theofanis Ngamsri 1
Jessica Peter 10
Mathias Schlögl 11
Marc Sollberger 12
Henk Verloo 13
Samuel Vögeli 4
Franziska Zúñiga 4
1 Clinique de psychiatrie de la personne âgée, Clinique psychiatrique universitaire de Zurich
2 Clinique de psychiatrie de consultation, de psychiatrie de la personne âgée et de neuropsychiatrie, Services psychiatriques d’Argovie
3 Alzheimer Suisse
4 Sciences infirmières – Nursing Science (INS), Département Public Health, Université de Bâle
5 Cabinet de neuropsychologie, Kreuzlingen
6 BESAS Centre hospitalier bernois pour la médecine des personnes âgées, Siloah
7 Clinique de neurologie, Hôpital cantonal de Saint-Galll
8 Services psychiatriques, Hôpitaux de Soleure
9 Psychiatrische Dienste Graubünden, Chur, Psychiatrie et psychothérapie de la personne âgée, Centre de psychiatrie Appenzell, Herisau, Gérontopsychiatrie
10 Clinique universitaire de psychiatrie de la personne âgée et psychothérapie, Université de Berne, Services psychiatriques universitaires de Berne (UPD)
11 Service de gériatrie, Département de médecine interne, Clinique Barmelweid
12 Memory Clinic, Médecine universitaire pour les personnes âgées FELIX PLATTER/Clinique neurologique, Hôpital universitaire de Bâle
13 Service universitaire de psychiatrie de l’âge avancé, Centre hospitalier universitaire vaudois/Haute École spécialisée de Suisse occidentale HES-SO Valais
Article approuvé et validé par les auteurs suivants pour les sociétés spécialisées mentionnées:
SPPA: Société suisse de psychiatrie et psychothérapie de la personne âgée: E. Savaskan, D. Georgescu, U.M. Hemmeter, S. Klöppel
Alzheimer Suisse: S. Becker
SPSG: Société professionnelle suisse de gériatrie: M. Bürge, M. Schlögl SSN: Société suisse de neurologie: A. Felbecker, M. Sollberger
SSBP: Société suisse de psychiatrie biologique: M. Hatzinger
SMC: Swiss Memory Clinics: A. Felbecker
ASI: Association suisse des infirmières et infirmiers: T. Hirsbrunner
APSI: Association suisse pour les sciences infirmières: B. Benkert, T. Hirsbrunner, F. Zuñiga, S. Vögeli
La Société Suisse de psychiatrie et psychothérapie (SSPP) soutient les présentes recommandations.
Abréviations utilisées dans l’ article
AChE Inhibiteurs de l’ acétylcholinestérase
ALT Alanine aminotransférase
AST Aspartate aminotransférase
BEHAVE-AD Behavioral Pathology in Alzheimer’ s Disease Rating Scale
BESA Système de saisie et de décompte des résidents
CAM Confusion Assessment Method
IACM Inventaire d’ agitation de Cohen-Mansfield
CRP Protéine C-réactive
DA Démence de type Alzheimer
DICE Describe, Investigate, Create and Evaluate
DOS Delirium Observation Scale
ECT Thérapie par électrochocs
EDG Échelle de dépression gériatrique
EPS Syndrome extrapyramidal moteur
Gamma-GDT, GGT Gamma-glutamyl transférase
GLDH Glutamate deshydrogénase
i-PARIHS Integrated Promoting Action on Research Implementation in Health Services
IdA Système d’ évaluation innovant axé sur la démence
ISRS Inhibiteurs sélectifs de la recapture de la sérotonine
NDB Need-Driven Dementia-Compromised Behavior-Mode
NPI Inventaire neuropsychiatrique
NPI-Q Questionnaire de l’ inventaire neuropsychiatrique
PAINAD Pain Assessment in Advanced Dementia Scale
RAI Outil d’ évaluation des résidents
rTMS Stimulation magnétique transcrânienne répétitive
SCPD Symptômes comportementaux et psychiques de la démence
SPPA Société suisse de psychiatrie et psychothérapie de la personne âgée
TIME Targeted Interdisciplinary Model for Evaluation and Treatment of Neuropsychiatric Symptoms
TSH Thyréostimuline
VS Vitesse de sédimentation
Copyright Aerzteverlag medinfo AG
Avec l’aimable soutien de:
Clinique de psychiatrie de la personne âgée
Clinique psychiatrique universitaire de Zurich
Minervastrasse 145
case postale
8032 Zurich
egemen.savaskan@pukzh.ch
Les auteurs n’ ont pas déclaré de conflit d’ intérêts en rapport avec cet article.
- Les SCPD tels que la dépression, l’ apathie, l’ agitation/agressivité, les idées délirantes et les hallucinations sont pesantes pour les personnes concernées, les proches et le personnel spécialisé assurant la prise en charge. Leur traitement consiste en priorité en mesures non pharmacologiques/psychosociales. Le recours aux psychotropes peut être nécessaire selon les situations, mais dans ce groupe de patients présentant des comorbidités, il peut s’ accompagner d’ effets secondaires et présenter un risque d’ interactions.
- Des recommandations basées sur des preuves et sur l’ expérience clinique, qui suivent une approche interprofessionnelle et interdisciplinaire, présentent les possibilités actuelles de diagnostic et de traitement.
- Les options thérapeutiques non pharmacologiques devraient être privilégiées et se poursuivre même s’ il y a prescription de psychotropes.
- En cas de recours aux psychotropes, il convient de respecter les normes médicales actuelles, de réévaluer régulièrement l’ indication et de veiller à limiter la durée du traitement. Si l’ utilisation de ces substances se fait hors étiquette, le traitement doit s’ orienter sur les guidelines des sociétés spécialisées.
1. Savaskan E, Bopp-Kistler I, Buerge M et al. Empfehlungen zur Diagnostik und Therapie der behavioralen und psychologischen Symptome der Demenz (BPSD). Praxis. 2014; 103(3): 135–148.
2. Savaskan E, Bopp-Kistler I, Buerge M et al. Empfehlungen zur Diagnostik und Therapie der behavioralen und psychologischen Symptome der Demenz (BPSD) – version longue. https://www.sgap-sppa.ch/fileadmin/user_ upload/Empfehlungen_zur_Diagnostik_und_Therapie_der_BPSD_-_No- vember_2014.pdf
3. Savaskan E, Georgescu D, Zuniga F (Hrsg.). Empfehlungen zur Diagnostik und Therapie der Behavioralen und Psychischen Symptome der Demenz (BPSD). Bern; Hogrefe: 2024.
la gazette médicale
- Vol. 13
- Ausgabe 7
- November 2024