- Une infection commune à ne pas banaliser !
La grippe saisonnière est une maladie infectieuse virale aiguë due aux virus influenzae A/H1N1, A/H3N2 et influenzae B. Encore trop souvent considérée comme une affection bénigne par le plus grand nombre, elle est très contagieuse et associée à des complications parfois graves. La grippe est à l’ origine de 1000 à 5000 hospitalisations et 1500 décès chaque année en Suisse dont 90 % chez les 65 + (www.bag.admin.ch). Cependant, la mortalité ne représente que la face émergée de l’ iceberg. La grippe favorise également la décompensation de maladies chroniques et peut agir comme un facteur de déclin fonctionnel notamment chez les patients les plus âgés et fragiles (1, 2).
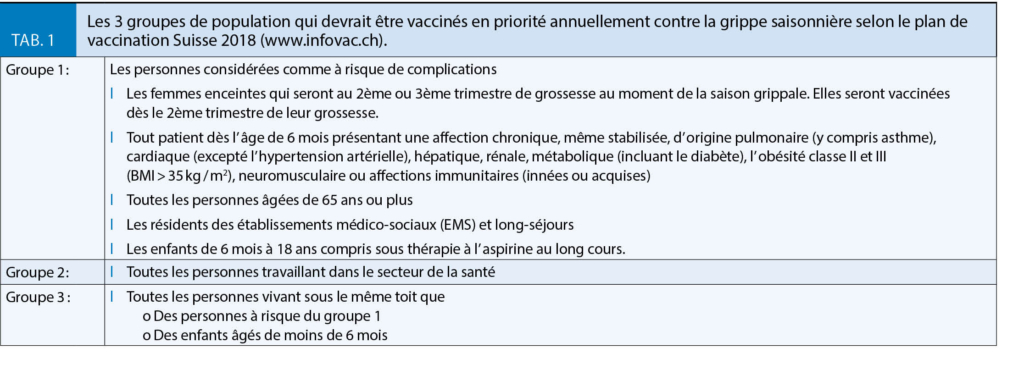
La prévention vaccinale est la mesure la plus efficace pour lutter contre la grippe, même si l’ exacte efficacité des vaccins actuels reste débattue (3-6). Les recommandations en matière de vaccination contre la grippe saisonnière sont inchangées depuis 2013 (www.infovac.ch). La vaccination est recommandée annuellement chez les personnes dites à risque accru de complications, leurs proches, et chez les professionnels de la Santé (tab. 1) (1). Il n’ y a à ce jour pas d’ évidence d’ une réduction de l’ efficacité avec ce schéma de vaccination (7). Certains bénéfices en matière de couverture antigénique ont même été suggérés (8).
La grippe en chiffres
En Suisse, la grippe est à l’ origine de 112 000 à 275 000 consultations médicales chaque année (selon le système de surveillance Sentinella). Durant la saison grippale 2017/18, sur les 15 semaines qu’ ont duré l’ épidémie (sur la période du 1er octobre 2017 au 21 avril 2018), les principaux virus circulants étaient l’ influenzae B du lignage Yamagata (66 %) et le virus A/H1N1 pdm 09 (23 %) ; les virus A/H3N2 et B du lignage Victoria n’ ont été que sporadiquement isolés.
Durant toute l’ épidémie, le taux de consultations hebdomadaires était au-dessus du seuil épidémique de 68 consultations pour 100 000 habitants avec deux pics au cours de la deuxième et de la quatrième semaine de 2018 (358 et 352 consultations/100 000 habitants) qui étaient inférieurs à ceux mesurés en 2008/09, 2012/13, 2014/15 et 2016/17.
Si l’ incidence était maximale chez les enfants de 0 à 4 ans (6258 consultations/100 000 habitants), les 65 + était la classe d’ âge la moins infectée avec tout de même 2549 consultations/100 000 habitants. Avec près de 4 % de la population ayant consulté un médecin de premier recours durant la période épidémique (3950 premières consultations/100 000 habitants), il s’ agit de la valeur la plus élevée enregistrée en Suisse depuis 2000 (+ 46 % de la moyenne des 10 dernières saisons). La principale raison est avant tout la longueur exceptionnelle de l’ épidémie ; en moyenne au cours des dix dernières années, la durée des saisons grippales était de 10,5 semaines (www.bag.admin.ch).
Chez les 65 +, le nombre de décès n’ a que très légèrement dépassé les valeurs attendues au début mars 2018. Chaque année, cette surmortalité témoigne de l’impact de l’ épidémie dans cette population et du risque d’ évolution grave chez les personnes vulnérables. Parmi l’ ensemble des cas de grippe déclarés, 7 % appartenait au groupe des personnes présentant un risque accru de complication et 30 % pour les 65 +. Une pneumonie a été diagnostiquée dans 4 % de l’ ensemble des cas ; le plus souvent parmi les plus âgés (12 %) et le plus rarement chez les enfants ≤ 4 ans (1 %). Près de 1 % des personnes suspectés d’ affection grippale et 9 % de celles avec une pneumonie ont été hospitalisées. La proportion la plus élevée d’ hospitalisations pour suspicion de grippe était enregistrée chez les 65 + (3 %). Les 65 + enregistraient aussi le plus haut taux de détection intra-hospitalière (54 % vs. 33% chez les 30-64 ans) (www.bag.admin.ch).
Durant la saison 2017/18, environ 7 % des personnes déclarées pour suspicion de grippe avec un statut vaccinal connu avaient été préalablement vaccinées. Cette proportion était plus importante dans les groupes chez qui l’ OFSP recommande la vaccination (tab. 1), avec 31 % chez les 65 + et 39 % chez les personnes à risque accru de complications témoignant du peu d’ efficacité du vaccin. Ces données ont été confirmées à l’ échelle internationale. Un traitement antiviral, dans la plupart des cas par un inhibiteur de la neuraminidase, a été administré chez 1 % des personnes déclarées avec une grippe ; 11 % ont reçu un traitement antibiotique, probablement en raison d’ une surinfection bactérienne (www.bag.admin.ch).
La grippe est contagieuse avant les symptômes et parfois même asymptomatique
La grippe se transmet par contact direct avec une personne infectée (éternuement, toux jusqu’ à 1 mètre), notamment dans des espaces clos. Les virus grippaux peuvent aussi rester vivants jusqu’ à 48 heures sur des surfaces inertes. Comme il a été estimé qu’ un individu adulte peut toucher jusqu’ à 40 fois son visage par heure avec ses mains, les manipulations d’objets et les contacts avec des surfaces inertes « contaminés » (tab. 1: poignées de portes, bouton d’ ascenseur, rampe d’ escalier, billet de banque, etc.) sont une réelle voie de transmission à ne surtout pas banaliser (9). Les personnes contaminées peuvent transmettre les virus de la grippe à d’ autres même si elles ne se sentent pas (encore) malades (9) sur leur lieu de travail, à la maison et/ou dans les institutions de santé telles que les EMS ou les hôpitaux.
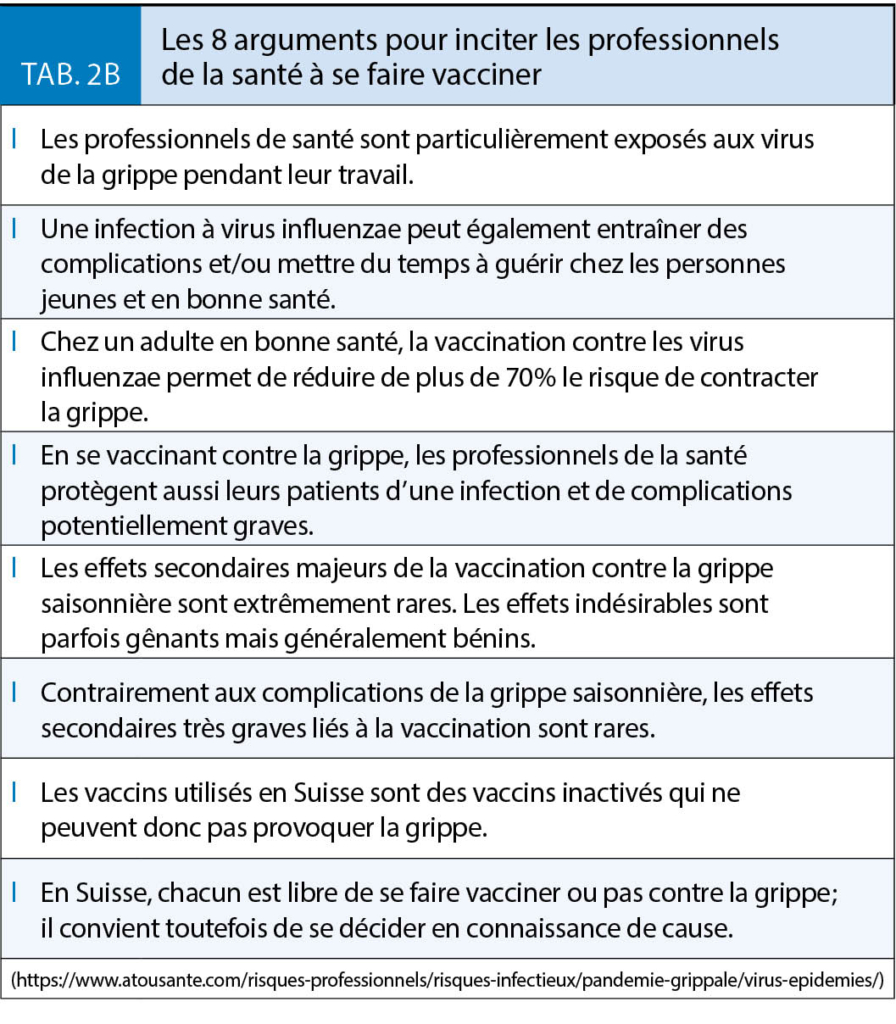
Près d’ un tiers des personnes infectées par un des virus de la grippe saisonnière ne présente aucun des symptômes spécifiques (10). Ces personnes peuvent néanmoins transmettre le virus. La vaccination contribue fortement à diminuer le risque de contagion (11). Les professionnels de la Santé sont parmi les plus fortement exposés au risque de contracter la grippe. De plus, les arrêts de travail pour maladie qui en résultent impliquent souvent une charge de travail supplémentaire pour les collègues en période épidémique et/ou des contraintes de réorganisation en rapport avec le recours à du personnel intérimaire notamment dans les EMS et les hôpitaux (12).
La grippe en clinique
Après contamination, les symptômes grippaux apparaissent généralement en un à trois jours. La grippe saisonnière se manifeste par une sensation de malaise général, une brusque poussée de fièvre, des frissons, des maux de tête, des arthro-myalgies, une perte d’ appétit et des vertiges. La seconde phase se caractérise par l’ intensification des symptômes respiratoires (toux sèche, maux de gorge, enrouement, rhinite). La fièvre dure en générale 3 à 8 jours et la convalescence 7 à 15 jours mais peut se prolonger au-delà (13). Cependant chez les personnes âgées et/ou celles présentant des affections chroniques, la grippe est loin d’ être une maladie bénigne et peut s’ accompagner des complications (14). Les plus fréquentes sont les pneumonies infectieuses. Primaires, elles sont dues à la virulence directe du virus de la grippe ; secondaires, à une surinfection bactérienne (14).
Les pneumonies au cours de la grippe
Deux formes de pneumonies peuvent survenir au cours de la grippe. La pneumonie grippale, d’ origine virale, se manifeste par une détresse respiratoire aiguë quelques jours après le début de l’ infection. Les pneumonies bactériennes se développent généralement plus secondairement (13, 15, 16).
La pneumonie grippale
La pneumopathie à virus influenzae est une complication majeure mais rare. Elle concerne préférentiellement les enfants de moins de 2 ans et les 65 +. Généralement bénigne et de courte durée chez l’ enfant, elle est gravissime chez l’ adulte (13).
Elle se caractérise par une toux fébrile suivie d’ une dyspnée, puis l’ apparition d’ une cyanose. La radiographie du thorax va montrer un infiltrat nodulaire ou réticulo-nodulaire avec ou sans foyer de condensation. Le scanner retrouvera des images de condensations péribronchiques et / ou sous pleural ainsi que des images en verre dépoli. L’ aspect radiologique et les caractéristiques cliniques peuvent mimer en tout point un syndrome de détresse respiratoire aiguë. La pneumonie grippale correspond à une atteinte directe du parenchyme pulmonaire par le virus grippal avec soit atteinte des alvéoles avec œdème hémorragique intra-alvéolaire soit de l’ inter-stitium et induction d’ une fibrose aiguë (avec généralement des séquelles respiratoires). Dans les formes les plus graves, une prise en charge en milieu de réanimation est le plus souvent nécessaire. Parfois une myocardite est associée. Dans sa forme maligne, elle survient en général dans les 24 premières heures de l’ infection mais peut survenir jusqu’ à 10 jours après le début de la grippe. Le risque de développer une pneumopathie grippale résulte d’ une réponse complexe impliquant un système immunitaire sidéré d’ une part et les caractéristiques du virus d’ autre part.
Les sujets âgés, particulièrement les plus dépendants et vivant en institution, ainsi que ceux ayant des comorbidités cardiovasculaires et/ou respiratoires constituent habituellement le groupe le plus à risque. Quoi qu’ il en soit, selon les sous-types de virus, les groupes les plus à risque peuvent varier, comme par exemple au cours des pandémies de 1918 et 2009 où les sujets jeunes étaient préférentiellement atteints. La mortalité reste élevée, de l’ ordre de 30 % avec un décès survenant généralement dans les 4 jours (13), notamment en cas de coinfections par Staphylococcus aureus ou Streptococcus pneumoniae (17).
Les pneumonies bactériennes
Les surinfections bactériennes s’ observent dans toutes les tranches d’ âge et représentent la complication la plus fréquente (16-18). Les lésions provoquées par le virus influenza favorisent la prolifération bactérienne dans le tractus respiratoire (16). Les germes les plus fréquemment isolés sont S. aureus, S. pneumoniae et Hæmophilus influenzae. Contrairement à la pneumonie à S. aureus, les pneumonies à pneumocoque et Haemophilus surviennent généralement plus tard, entre 2 et 3 semaines après le début des symptômes grippaux, et peuvent être traitées en ambulatoire selon les mêmes modalités et recommandations de prise en charge qu’ une pneumopathie aiguë communautaire non compliquée. Les surinfections sont également favorisées par des lésions préexistantes associées à certaines pathologies chroniques notamment. Cela explique pourquoi la grippe est une maladie grave chez les 65 +, les insuffisants respiratoires et/ou cardiaques, les diabétiques et est alors associée à une morbimortalité très supérieure. La ré-analyse des pièces d’ autopsie pulmonaires des personnes décédées de la pandémie grippale de 1918 a confirmé que la grande majorité des décès alors n’ avait pas été directement liée à la seule virulence du virus influenza, mais bien à des surinfections par S. pneumoniae et S. aureus (19). Si l’ évolution est le plus souvent favorable sous une antibiothérapie adaptée, le pronostic dépend cependant avant tout du terrain sous-jacent et est bien plus sombre chez des patients âgés, fragiles, polymédiquées et polymorbides.
Prévention : la vaccination, recommandée chaque année, est le moyen le plus efficace
La vaccination reste la prévention la plus simple, efficace et économique chez les personnes à risque de complications (tab. 1), celles qui s’ en occupent ou leur entourage, dans les milieux de soins, les collectivités, et la vie courante. La période idéale de vaccination va de mi-octobre à début décembre. Les autres mesures préventives, notamment les règles d’ hygiène, même si elles sont indispensables, restent un complément à la vaccination antigrippale mais ne peuvent la remplacer. En l’ absence de vaccin ou de traitement spécifiques des autres infections respiratoires hivernales, les masques, les appareils de protection respiratoire et l’ hygiène des mains ainsi que les mesures barrières (isolement « gouttelettes », éloignement social) en structure institutionnelle mais aussi en ambulatoire sont de ce fait les seules armes efficaces (20-22).
En matière de recommandation vaccinale, chez l’ adulte, il n’ y a pas d’ arguments cliniques particuliers à privilégier un vaccin trivalent (3 souches grippales – pour la saison 2017/18 : A/H1N1pdm09 = A/Michigan/45/20154, A/H3N2 = A/Hong Kong/4801/2014, B Victoria = B/Brisbane/60/2008) à un vaccin tétravalent (4 souches grippales – pour la saison 2017/18 Trivalent + B Yamagata = B/Phuket/3073/2013). Tous les vaccins autorisés en Suisse sont inactivés et exempts de mercure et d’ aluminium. Les vaccins disponibles et autorisés pour les adultes sont : Agrippal®, Fluarix®, Influvac® et Mutagrip®. Fluarix Tetra® est un vaccin quadrivalent. De plus, le vaccin Fluad® qui contient un adjuvant (MF59C) qui en renforce l’ efficacité (23) est plus particulièrement recommandé chez les 65+ (www.sevaccinercontrelagrippe.ch) (24). Si les vaccins sont disponibles pour tous, la priorité est la vaccination des personnes appartenant à un groupe à risque de complications (tab. 1) (www.infovac.ch).
La composition des vaccins est déterminée chaque année en février par l’ Organisation mondiale de la santé (OMS). Depuis 2013-2014 dans l’ hémisphère nord, l’ OMS formule également des recommandations sur la composition de vaccins quadrivalents. Pour la saison 2018/2019 la composition du vaccin trivalent a été modifiée en ce qui concerne les souches A/H3N2 (A/Singapore/INFIMH-16-0019/2016) et B-Victoria (B/Colorado/06/2017) afin de mieux couvrir les virus en circulation. La souche supplémentaire influenzae B contenue dans le vaccin tétravalent est inchangée. Sans adjuvant, les vaccins sont disponibles depuis la fin du mois de septembre.
Globalement, la vaccination permet de réduire de 70 % le risque de grippe chez un adulte en bonne santé lorsque les souches vaccinales correspondent bien aux souches circulantes (ce qui n’ a pas été le cas notamment durant la saison 2015/16) (5). L’ âge et les capacités immunitaires du vacciné (24) contribuent à expliquer pourquoi la protection vaccinale s’ abaisse à 30-40 % chez les seniors (3, 4). En milieu institutionnel, la vaccination du personnel et des résidents conduit à une réduction de 46 % des pneumonies, de 45 % des hospitalisations, et des décès dus à une grippe ou une pneumonie de 42 % (25, 26). Chez 5 % des personnes vaccinées, des réactions similaires aux symptômes grippaux sont décrites. Elles ne sont pas la grippe, mais le témoin de la réponse immunitaire à la vaccination. Si les adjuvants améliorent l’ immunogénicité des vaccins, ils augmentent aussi la réactogénicité, qui se résument le plus souvent à des réactions au point d’ injection plus intenses mais souvent bénignes (1).
Durant la saison grippale 2017/18, la couverture des souches circulantes par le vaccin trivalent était faible (29 %) compte tenu de la prépondérance du virus B lignage Yamagata contenu uniquement dans le vaccin tétravalent (95 % de protection). Si l’ efficacité vaccinale a été estimée à 25-52 % selon la catégorie d’ âge (souche A/H1N1pdm09 : 55-67 % ; virus B : 36-55 %), les vaccins trivalents ont néanmoins démontré une efficacité contre l’ influenzae B/Yamagata en raison d’ une protection croisée entre les lignages (49- 77 %) (www.bag.admin.ch). Ces données proviennent des USA car aucune étude d’ efficacité n’ a été réalisée en Suisse.
De façon intéressante, les effets immunomodulateurs de la VitD ont été considérés dans la prévention de la grippe et des infections respiratoires saisonnières (27). Dans un essai randomisé contrôlé en long séjour, Ginde et al. ont montré qu’ une supplémentation par 100 000 UI/mois de VitD réduisait l’ incidence des infections respiratoires aiguës (2) comparativement à une supplémentation selon les recommendations habituelles de 400-1000 UI/jour (28). Si les effets anti-infectieux de la VitD sont de mieux en mieux documentés, aucune donnée actuellement ne confirme un effet de la supplémentation en VitD sur l’ amélioration de l’ immunogénicité des vaccins antigrippes (29).
Le traitement : la place des antiviraux
Des antiviraux contre la grippe sont disponibles en Suisse et leur utilisation permet d’ éviter des complications sévères et des décès dans les situations à risque. Dans l’ idéal, ils doivent être administrés au plus tôt après le début de la maladie. Le traitement empirique des patients suspects d’ avoir une grippe n’ est habituellement pas recommandé. Un traitement antiviral est indiqué pour les patients dont la maladie respiratoire est sévère, durant la période d’ épidémie avec des symptômes grippaux de moins de 48 heures (30).
Les inhibiteurs de la neuraminidase (oseltamivir, zanamivir) limitent la diffusion des virus en dehors des cellules infectées et les inhibiteurs de la protéine M2 (amantadine, rémantadine) limitent la pénétration du virus dans la cellule. Ils réduisent efficacement les complications et plus généralement l’ évolution des symptômes. Si la grande majorité des virus y sont encore sensibles, certaines mutations conduisent à des résistances (neuraminidase : H275Y et E119V ; gène de la protéine M2 : Ser31). Les taux de résistance pour les virus grippaux en circulation sont sous étroite surveillance. L’ OMS peut fournir en temps réel les informations relatives à l’ utilisation possible dans la prise en charge thérapeutique ou prophylactique (par ex. épidémie en communautés fermées, institution, etc.) (30, 31). Ainsi, durant la saison 2017/2018, un seul des 91 virus analysés dans le réseau Sentinella présentait une résistance contre l’ oseltamivir et globalement les cas de résistance sont rares (Europe < 0.3 % et USA : 1 % des A/H1N1pdm09, et 0 % pour les autres virus) (www.bag.admin.ch).
Conclusion
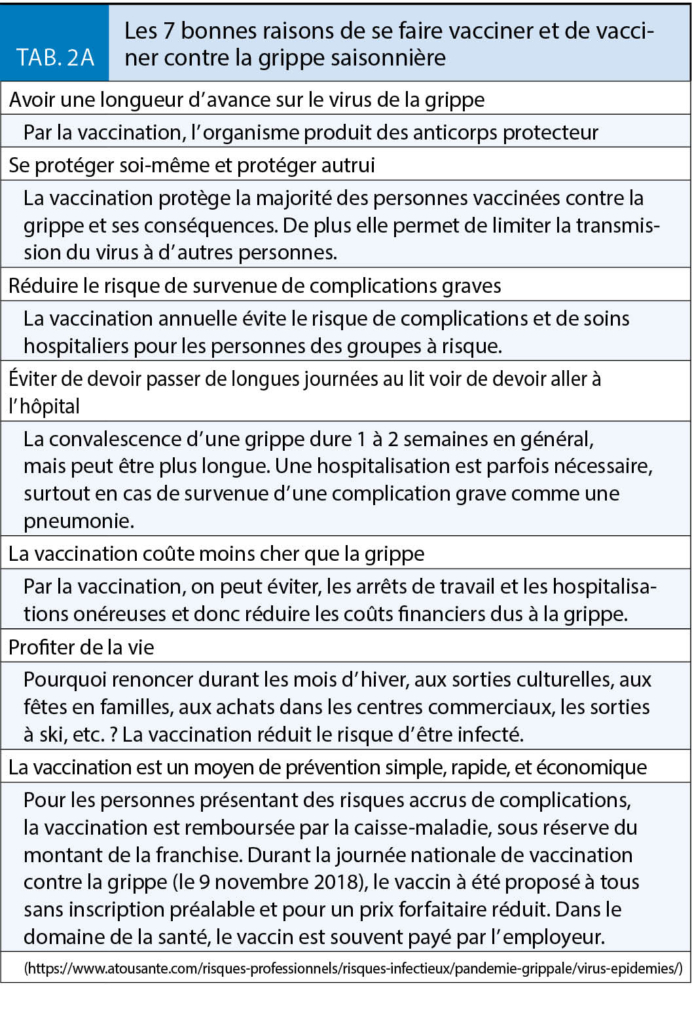
La grippe est l’ infection qui, en Suisse, tue chaque année le plus de personnes et notamment les 65 +. La vaccination chez les personnes âgées est une priorité tout comme chez tous les adultes du groupe 1 et les professionnels de la Santé. Selon une enquête de l’ OFSP (n = 3605) ciblant les personnes qui auraient dû être vaccinées durant la saison 2017/18, seuls 32 % des 65 + l’ étaient et 25 % des porteurs de maladies chroniques. Si 18 % des professionnels de la santé s’ étaient fait vacciner en 2014/15, 21 % en 2015/16 et 25 % en 2016/17, le taux de couverture s’ est abaissé à 20 % durant la saison 2017/18. Pour la première fois, cette enquête a aussi ciblé les personnes en contact régulier avec une personne à risque et le taux de vaccination n’ était que de 7 % (www.bag.admin.ch). Si les mesures de protection individuelles (port de masque et hygiène des mains) sont un bon complément, il faut redoubler d’ effort pour améliorer les taux de couverture vaccinale chez les patients à risque et les professionnels de santé (tab. 2A et 2B).
Genolier Klinik und Montchoisi Klinik
Route du Muids 3
1272 Genolier
plang@genolier.net
plang@genolier.net
L’ auteur n’ a aucun conflit d’ intérêt en relation avec cet article.
- La grippe est une infection virale aiguë très contagieuse.
- La grippe provoque des épidémies annuelles avec un pic hivernal.
- La grippe est un problème majeur de santé publique notamment dans les populations dites à risque ce qui inclut toutes les personnes ≥ 65 ans.
- Dans un tiers des cas, la grippe reste asymptomatique mais la personne est contagieuse et peut transmettre le virus à tout son entourage.
- Les professionnels de la Santé sont particulièrement à risque d’ être infectés et de transmettre la grippe.
- La vaccination est actuellement encore le moyen de prévention le plus efficace ; les mesures de protection individuelles sont un bon complément.
- En cas de grippe, les antiviraux sont plus efficaces s’ ils sont administrés durant les 48 premières heures.
1. Lang PO, Aspinall R. Vaccination in the elderly: what can be recommended? Drugs Aging 2014;31:581-99
2. McElhaney JE et al. The role of vaccination in successful independent ageing. Eur Geriatr Med 2016;7:171-5
3. Lang PO et al. Effectiveness of influenza vaccine in aging and older adults: comprehensive analysis of the evidence. Clin Interv Aging 2012;7:55-64
4. Demicheli V et al. Vaccines for preventing influenza in the elderly. Cochrane Database Syst Rev 2018, 2:CD004876. doi: 004810.001002/14651858.CD14004876.pub14651854
5. Demicheli V et al. Vaccines for preventing influenza in healthy adults. Cochrane Database Syst Rev 2018;2:CD001269. doi: 001210.001002/14651858.CD14001269.pub14651856
6. Jefferson T et al. Vaccines for preventing influenza in healthy children. Cochrane Database Syst Rev 2018;2:CD004879. doi: 004810.001002/14651858.CD14004879.pub14651855
7. Bartoszko JJ et al. Does consecutive influenza vaccination reduce protection against influenza: A systematic review and meta-analysis. Vaccine 2018;36:3434-44
8. Lang PO et al. Prior contacts with the 2000-2003 seasonal vaccines extends the 2009 pandemic A/H1N1 vaccine-specific immune protection to non-humoral compartments. Eur Geriatr Med 2014;5:136-8
9. Aspinall R LP. The Avalanche is Coming … And Just Now It’ s Starting to Snow. Front Immunol 2013;Jun 25;4:165
10. Office fédéral de la santé publique (OFSP): Grippe saisonnière 2017/2018 : réduire le risque de maladie pour soi et ses proches. OFSP – Bulletin 2017, 41:10-13
11. Lang PO et al. Influenza vaccination in the face of immune exhaustion: is herd immunity effective for protecting the elderly? Influenza Res Treat 2011;2011:419216
12. Imai C et al. A systematic review and meta-analysis of the direct epidemiological and economic effects of seasonal influenza vaccination on healthcare workers. PLoS One 2018;13:e0198685. doi: 0198610.0191371/journal.pone.0198685. eCollection 0192018
13. Seki M et al. Association of influenza with severe pneumonia/empyema in the community, hospital, and healthcare-associated setting. Respir Med Case Rep 2016;19:1-4
14. Mauskopf J et al. The burden of influenza complications in different high-risk groups: a targeted literature review. J Med Econ 2013;16:264-77
15. Lang PO. Pneumonies communautaires: ne pas oublier la grippe ! la gazette médicale 2016;6:36-7
16. Alimi Y et al. Systematic review of respiratory viral pathogens identified in adults with community-acquired pneumonia in Europe. J Clin Virol 2017;95:26-35
17. Baratali L, Lang PO. [Pneumococcal infections: Appraisal and perspectives in terms of adult vaccination]. Presse Med 2015;44:1155-61
18. Yin M et al. Effectiveness and safety of dual influenza and pneumococcal vaccination versus separate administration or no vaccination in older adults: a meta-analysis. Expert Rev Vaccines 2018;17:653-63
19. Lang PO. Vaccination antigrippe et vaccination antipneumococcique. Un outil de prévention cardiovasculaire ? la gazette médicale 2015;5:12-4
20. Offeddu V et al. Effectiveness of Masks and Respirators Against Respiratory Infections in Healthcare Workers: A Systematic Review and Meta-Analysis. Clin Infect Dis 2017;65:1934-42
21. MacIntyre CR, Chughtai AA: Facemasks for the prevention of infection in healthcare and community settings. BMJ 2015;350:h694
22. Prévention de la grippe et des infections respiratoires virales saisonnières [https://www.hcsp.fr/explore.cgi/avisrapportsdomaine?clefr=521]
23. Aspinall R, Lang PO. Vaccine responsiveness in the elderly: best practice for the clinic. Expert Rev Vaccines 2014;13:885-94
24. Aspinall R, Lang PO. Vaccination choices for older people, looking beyond age specific approaches. Expert Rev Vaccines 2018;17:23-30
25. Jefferson T et al. Vaccines for preventing influenza in the elderly. Cochrane Database Syst Rev 2010;Feb 17:CD004876
26. Grijalva CG et al. Association Between Hospitalization With Community-Acquired Laboratory-Confirmed Influenza Pneumonia and Prior Receipt of Influenza Vaccination. JAMA 2015;314:1488-97
27. Lang PO, Aspinall R. Vitamin D status and the host resistance to infections: What it is currently (not) understood. Clin Ther 2017;39:930-945
28. Ginde AA et al. High-dose monthly Vitamin D for prevention of acute respiratory infection in older long-term care residents: A randomized clinical trial. J Am Geriatr Soc 2017;65:496-503
29. Lang PO, Aspinall R. Can we translate vitamin D immunomodulating effect on innate and adaptive immunity to vaccine response? Nutrients 2015;7:2044-60
30. Yen HL. Current and novel antiviral strategies for influenza infection. Curr Opin Virol 2016;18:126-34
31. Organisation Mondiale de la Santé (OMS): Composition recommandée des vaccins antigrippaux pour la saison grippale 2014-2015 dans l’ hémisphère Nord. Wkly Epidemiol Rec 2014, 89:93-104
la gazette médicale
- Vol. 7
- Ausgabe 11
- November 2018